Нефрит – это целая группа заболеваний, характеризующихся воспалением почек.
При таком диагнозе врачи рекомендуют не только обычное лечение медикаментами, но и соблюдение диеты, которая помогает снять воспалительные процессы.
Особенности питания при нефрите почек ^
В медицине выделяют два вида нефрита – диффузный и очаговый. В первом случае полностью поражается клубочковый аппарат, а во втором присутствуют только отдельные воспалительные очаги.
Чаще всего первичный нефрит развивается вследствие других заболеваний почек, а вторичный может возникать по нескольким причинам:
- Сахарный диабет, амилоидоз;
- Алкоголизм;
- Инфекционные и аутоиммунные заболевания;
- Нефропатия беременных;
- Тромбозы, васкулиты;
- Интоксикация ядами;
- Онкология;
- Аллергические реакции.
Содержание
- 1 Диета при нефрите: меню и рецепты ^
- 2 Результаты, отзывы и рекомендации врачей ^
- 3 Что такое нефрит
- 4 Диета при нефрите
- 5 Рецепты блюд при нефрите:
- 6 Поделитесь статьей с друзьями в социальных сетях!
- 7 Еще по этой же теме:
- 8 Диета при остром нефрите
- 9 Диета при хроническом нефрите вне стадии обострения
- 10 Рекомендуемые продукты
- 11 Исключаемые продукты
- 12 Питание при почечной недостаточности
- 13 Правильное питание при нефритах
- 14 Принцип лечебных диет
- 15 Питание при болезнях почек
- 16 Что нельзя есть при нефритах
Симптомы нефрита

Симптомы нефрита в большинстве случаев у всех одинаковы:
- Общая слабость, быстрая утомляемость;
- Потеря аппетита;
- Постоянное чувство жажды, сухость во рту;
- Головные боли, боли в области поясницы;
- Рвота и тошнота, вздутие живота, диарея;
- Уменьшение количества мочи;
- Мышечные судороги и боли;
- Отечность конечностей, повышение температуры тела.
Нужна ли диета при нефрите

Вне зависимости от причины возникновения болезни необходимо соблюдать лечебную диету при нефрите для того, чтобы смягчить или вовсе устранить все вышеперечисленные симптомы. Разумеется, только питание не способно повлиять на заболевание и потребуется медикаментозное вмешательство, но с его помощью можно предотвратить такие осложнения, как гематурия или уремия.
Что можно кушать
Лечебное диетическое питание при нефрите предусматривает следующий набор продуктов в рационе:

- Несоленый хлеб, оладьи и блинчики;
- Фруктовые, молочные или овощные супы;
- Зелень, нежирные сорта рыбы и мяса;
- Любые молочные и кисломолочные продукты;
- Яйца – до 2 шт. в сутки;
- Овощи и крупы;
- Фрукты и ягоды;
- Компоты, варенье, желе, кисели;
- Чай, натуральные соки, отвары.
Во время соблюдения диеты для больных нефритом придется отказаться от спиртного, крепкого кофе, чая, маринадов, консервов, солений и копченостей, т.к. такая пища раздражает желудок и негативно влияет на пищеварение.
Диета при нефрите: меню и рецепты ^
Правила питания
- Желательно перейти на 5-разовое питание, но кушать маленькими порциями;
- Необходимо ограничить количество соли в пище до 7-8 г в сутки;
- Разрешается употреблять до 800 г жидкости в день.
Диета-стол № 7 при нефрите
Данный стол рекомендован для больных хроническим нефритом, а его примерное меню выглядит следующим образом:

- Завтракаем овсянкой на молоке, чаем и ягодным джемом;
- На ланч кушаем фрукты;
- Обедаем супом, запеченным картофелем и паровыми котлетами;
- Полдничаем паровым омлетом;
- Ужинаем салатом из морепродуктов, пастой и чаем.
Диета при остром нефрите
В период обострения лучше всего отказаться от напитков и пищи на 1-2 дня, но только после одобрения врача. В дальнейшем можно провести 3 разгрузочных дня:

- День первый: выпиваем только 5 стаканов сладкого чая;
- День второй: съедаем 1 кг запеченного в мундире картофеля;
- День третий: употребляем 1,5 кг арбузной мякоти.
Диета при хроническом нефрите
Если нефрит принял хроническую форму, то необходимо питаться любыми разрешенными продуктами, но соблюдать правила расчета БЖУ:
- Белков – не более 70 г в сутки;
- Жиров – 90 г;
- Медленных углеводов – 360 г.
Диета при интерстициальном нефрите
При таком виде нефрита необходимо придерживаться следующих принципов питания:

- Ограничить потребление поваренной соли;
- Употреблять больше капусты и картофеля, если болезнь имеет хроническую форму;
- Исключить продукты-аллергены: цитрусовые, сладости, копчености и т. д.
Диета при гламированном нефрите
Питание при гломерулонефрите ничем не отличается от рациона при других видов нефрита, за исключением некоторых пунктов:
Проверьте, какой у вас % жира в организме, ИМТ и другие важные параметры

- Помимо соли нужно ограничить еще и белковую пищу;
- Рекомендуется ежедневно пить отвар шиповника – он повышает иммунитет и снимает воспаления.
Диета для профилактики обострений нефрита
Чтобы предотвратить обострение болезни, свое меню нужно составлять примерно так:

- Утром съедаем тарелку молочной каши, пьем чай;
- На ланч кушаем ягоды;
- Обедаем легким супом из овощей, вареным картофелем и приготовленными на пару котлетами;
- Полдничаем стаканом свежевыжатого сока;
- Ужинаем овощами и запеченной рыбой.
Рецепты при нефрите
Рецепт паровых котлет

- Смешиваем куриный фарш с сырым яйцом и мукой;
- Добавляем измельченный лук, неострые приправы и зелень;
- Все вымешиваем, формируем котлетки и выкладываем их на дуршлаг;
- Помещаем дуршлаг на кастрюлю с кипящей водой, готовим под закрытой крышкой 45 минут.
Рецепт запеченного картофеля в микроволновке:

- Берем несколько картофелин, делаем в кожуре небольшие проколы;
- Запекаем в микроволновке 8 минут при максимальной температуре.
Рецепт капустного салата

- Мелко шинкуем капусту, нарезаем очищенное яблоко, натираем на терке морковь;
- Перемешиваем, заправляем лимонным соком.
Результаты, отзывы и рекомендации врачей ^

При соблюдении всех рекомендаций результаты диеты при хроническом нефрите выражаются в продлении ремиссии и предупреждении осложнений, которыми чревата данная болезнь. Что касается питания при обострении, то оно действительно помогает добиться снятия симптомов, но насчет него необходимо консультироваться с врачом.
Советы как избежать заболевания нефритом
- Укреплять иммунитет
- Не допускать переохлаждения;
- Следить за своим питанием;
- Вовремя лечить инфекционные болезни.
Такая профилактика нефрита позволяет избежать осложнений и в целом положительно влияет на здоровье, поэтому она необходима для каждого человека.

Отзывы врачей
Анна, 39 лет, врач-нефролог:
«Диета действительно помогает смягчить симптомы, поэтому ее необходимо придерживаться всем больным с таким диагнозом. Если же и дальше продолжать питаться вредными продуктами, то вдобавок ко всему могут появиться и проблемы с ЖКТ, что негативно отражается и на работе почек»
Галина, 43 года, нефролог:
«При нефрите соблюдение диеты – обязательное условие, особенно в период обострения. Если же болезнь приняла хроническую форму, то специальное питание позволяет продлить ремиссию и не допустить очередных приступов»
Ольга, 45 лет, нефролог:
«Совместно с приемом препаратов необходимо соблюдать и диету, ведь если неправильно питаться при нефрите, то могут дополнительно возникнуть и болезни ЖКТ, к тому же это способствует ухудшению здоровья».
(
голосов, среднее:
из 5)
Фев-20-2017 Автор: KoshkaS
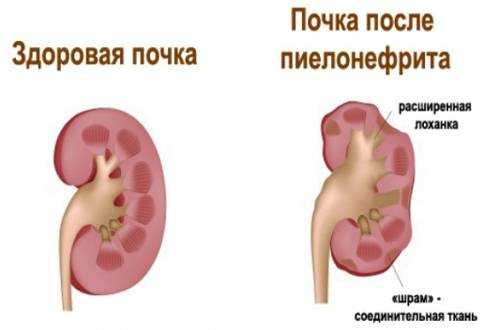
Что такое нефрит
Нефрит – воспаление почки (от греч. nephros – почка). Хронический нефрит характеризуется поражением отдельных клубочков почек. Заболевание может протекать бессимптомно, а возможны отеки, гипертония, альбуминурия (наличие белка в моче). Хронический нефрит может сопровождаться нарушением азотовыделительной функции почек, т. е. хронической почечной недостаточностью.
В большинстве случаев хронический нефрит – следствие недолеченного или неправильно леченого острого нефрита. О нефрите хроническом можно также говорить тогда, если в течение 6–9 месяцев после возникновения острой формы заболевания его основные признаки не исчезли. Хронический нефрит – это заболевание, развивающееся в течение многих лет (3–15 лет), вылечить его достаточно сложно.
Чаще всего характер течения заболевания определяется следующими чередующимися друг с другом периодами:
- Латентный, или так называемый период затишья. В этом периоде больной не испытывает никаких симптомов нефрита, а наличие заболевания можно определить только посредством диагностики. Все, что может ощущать больной в период затишья – общая слабость, пониженная работоспособность, повышенная утомляемость, несильные головные боли.
- Рецидивирующий период, или период обострения. Возникает после латентного периода как реакция на перенесенное инфекционное заболевание (чаще всего ангину). В периоде обострения симптомы хронического нефрита сходны с симптомами заболевания в его острой форме и проявляют себя зависимо от типа нефрита.
По мере прогрессирования хронического нефрита с каждым новым периодом обострения количество погибших почечных клубочков увеличивается, почки уменьшаются в размерах, что ведет к развитию почечной недостаточности, а это, в свою очередь, способствует задержке шлаков, избыточная концентрация которых в крови отравляет организм, развивается уремия.
Лечение хронического нефрита – очень трудная задача, которая, главным образом, состоит не столько в полном излечении заболевания, сколько в предотвращении его прогрессирования. Важную часть лечения составляет диета.
Диета при нефрите
Ее применяют не только при хроническом течении заболевания, но и при стихании симптомов острого пиелонефрита.
При хроническом нефрите вне обострения, отсутствии отеков, повышенного артериального давления, без признаков почечной недостаточности, в случае только незначительных изменений в моче (следов белка, малого количества эритроцитов) показана диета № 7, или 10 , или 15 с умеренным ограничением количества поваренной соли (до 6–10 г).
Основные правила диетотерапии при хроническом нефрите:
- Ограничение количества поваренной соли.
- Ограничение употребления мяса и рыбы, содержащих экстрактивные вещества.
- Ограничение употребления овощей и плодов, содержащих эфирные масла.
- Обогащение рациона питания витаминами, в частности витамином С.
Пищу для диеты № 7 обычно готовят без добавления поваренной соли, однако соль выдается больному в количестве, согласованном с врачом, для подсаливания приготовленных блюд. Подобная диета с уменьшенным количеством поваренной соли способствует профилактике возможной гипертонии.
Для улучшения вкусовых качеств блюд бессолевых диет разрешается включать в рацион кисло-сладкие соусы, сметанные, овощные и фруктовые подливки, лимонную кислоту. Полезны такие специи и пряная зелень, как тмин, лавровый лист, ванилин, корица, укроп, кинза. Разрешается употреблять вываренный и поджаренный лук.
При отсутствии почечной недостаточности большинство специалистов рекомендуют полноценное белковое питание (мясо, рыбу, творог, молоко, яйца). Мясо употребляют преимущественно в отварном виде либо с последующим запеканием или обжариванием. Кулинарная обработка не предусматривает механического щажения органов. В то же время соблюдается умеренное химическое щажение, исключаются блюда, богатые экстрактивными веществами: наваристые мясные, рыбные, грибные бульоны. Не применяются соленые, маринованные, квашеные овощи, редька, свежий лук, чеснок, перец, горчица, хрен, другие острые пряности и специи. В то же время рацион должен включать в себя разнообразные свежие овощи и фрукты. Полезны овощные и фруктовые соки: томатный, морковный, яблочный, лимонный и др. Не следует увлекаться крепким кофе.
Запрещены полностью те же продукты, что и при остром пиелонефрите.
Разрешаются в питании:
- рыба, мясо и птица постных сортов (изделия из фарша или в отварном виде),
- молочные и вегетарианские супы (овощные, фруктовые),
- молочные и кисломолочные продукты (можно употреблять неострые сыры, творог, молоко, кефир и пр.),
- серый и белый хлеб вчерашней выпечки (желательно бессолевой),
- мучные изделия,
- яйца (1 шт. в день),
- мелкие, хорошо разваренные макароны,
- пудинги,
- крупы (каши, в том числе молочные),
- растительные масла и сливочное масло (запрещены бараний, говяжий и свиной жиры),
- овощи в сыром и отварном виде (за исключением цветной капусты, редиса, редьки, лука и чеснока),
- зелень (за исключением сельдерея, зеленого салата, щавеля и шпината),
- ягоды и фрукты (клубника, земляника, гранаты, яблоки и другие фрукты, богатые железом),
- бахчевые культуры,
- мед, варенье, сахар и некоторые другие сладости.
Особо желательны в питании молочные и кисломолочные продукты. Кисломолочные продукты – кефир, ряженка, йогурты и другие, помимо мочегонного действия способствуют нормализации кишечной микрофлоры, нарушенной обычно длительным применением антибиотиков. Важным продуктом является и творог, так как содержит он важнейшие незаменимые аминокислоты и, что не менее важно, легко усваивается ослабевшим организмом. Разрешается также нежирная сметана и неострый мягкий сыр. Избегать следует только жирной сметаны и жирных сливок.
В качестве приправ можно использовать сушеные травы, сок лимона, корицу. Солить стоит уже готовые блюда (можно использовать до 6 г соли в сутки). Рацион нужно разделить на 6 приемов пищи. Продукты стоит хорошо измельчать, готовить из них пюре или разваривать до мягкости. Напитки используются те же, что и при остром пиелонефрите.
Мясо необходимо отваривать, нарезав на небольшие кусочки. Первый бульон лучше слить и, лишь повторно залив водой, можно довести мясо до готовности. Это позволит практически полностью избавиться от экстрактивных веществ.
Рыбу используют только отварную нежирных видов. Исключаются мясные и рыбные бульоны, а первые блюда готовятся только из овощей и круп.
Рецепты блюд при нефрите:
Морковный суп-пюре
Состав: морковь – 1 средняя, молоко —1/4 стакана, вода – 1 стакан, рис – 1 ст. л., сахар – 1 ч. л., сливочное масло – 1 ч. л.
Морковь нарезать кусочками и потушить со сливочным маслом и сахаром в кастрюльке, на дно которой налить немного кипящей воды. Затем прибавить рис и залить небольшим количеством воды. Варить под крышкой 20–25 минут. Протереть, развести до желаемой густоты горячим молоком, прогреть. В готовый суп положить кусочек сливочного масла.
Овощной отвар
Состав: морковь, брюква – по 1 шт., картофель – 1 шт., свежий горох – 2 ст. л., вода – 1 л.
Овощи очистить, нарезать крупными кусками, горох перемыть, сложить все в кастрюльку, залить холодной водой, закрыть крышкой и варить 3 часа, пока бульон не уварится на 2/3. Овощи извлечь, отвар процедить и прокипятить еще раз. Масло опускать в процеженный отвар перед самой подачей.
Отвар можно заправлять крупой, домашней лапшой, протертым вареным мясом.
Суп-пюре из тыквы
Состав: тыква —100 г, крупа манная – 1 ч. л., молоко – 1/2 стакана, вода – 1 стакан, масло сливочное – 1 ч. л., сахар – 1 ч. л.
Тыкву почистить, натереть на терке, залить кипятком и варить до полуготовности. Добавить горячее молоко, манную крупу и варить до готовности. Протереть через сито и добавить при необходимости горячей воды, вскипятить, всыпать сахар, снять с огня и заправить сливочным маслом.
В качестве загустителя в супы-пюре можно добавлять манку, овсяную муку или овсяные хлопья.
Котлеты мясные
Состав: мясо —100 г, вода – 60 мл, булка – 20 г.
Мясо (телятина) обмыть, срезать пленки, очистить от жира и сухожилий, нарезать небольшими кусочками и пропустить через мясорубку. Затем смешать мясной фарш с булкой, замоченной в холодной воде, и еще раз пропустить через мясорубку. Полученный фарш хорошенько взбить, подливая холодную воду. Из полученной массы сделать котлеты, уложить их в один слой в кастрюльку, наполовину залить слабым овощным бульоном, закрыть крышкой и тушить до готовности (примерно 30–40 минут).
Кисель из любых ягод
Состав: ягоды – 50 г, вода – 1 стакан, крахмал – 1 ч. л., сахар – 1 ст. л.
Спелые ягоды перебрать, вымыть и размять ложкой, потом положить в марлю и отжать сок (1,5–2 чайные ложки). Посуду с соком закрыть крышкой и убрать в прохладное место. Оставшиеся выжимки залить стаканом горячей воды, поставить на огонь, довести «до пара» и процедить сквозь марлю. Измерить отвар: если полученный объем меньше стакана, то следует добавить воды.
Часть процеженного отвара (1/4 стакана) остудить и развести в нем крахмал, остальной отвар вскипятить с сахаром. Когда кисель закипит, влить в него, помешивая, разведенный отваром крахмал, дать один раз вскипеть и сейчас же перелить в фарфоровую посуду, помешивая, чтобы не образовалась пенка. Кода кисель немного остынет, вмешать в него сок, ранее отжатый из размятых ягод.
Варить кисель необходимо в эмалированной посуде и только на один раз. Крахмал разводить отваром из ягод, а не водой.
По книгам И. Вечерской «100 рецептов при болезнях почек» и М. Гурвича «Питание для здоровья».
Поделитесь статьей с друзьями в социальных сетях!
Еще по этой же теме:
Самое полное описание: «диета при нефрите почек у детей» на сайте «Все о почках».
Нефрит относится к заболеваниям почек воспалительного характера. Существует острый и хронический нефриты, каждый из которых требует придерживаться ряда определенных правил, касающихся лечебного питания. Диета при нефрите дает ряд определенных рекомендаций, с которыми обязательно должен быть ознакомлен каждый больной.
Диета при остром нефрите
Диета при остром нефрите может начаться с проведения одного-двух жестких разгрузочных дней. В этот период прием пищи и жидкости исключаются, но только если это одобрит врач, руководствуясь результатами ваших анализов. После этой разгрузки положено перейти на контрастные разгрузочные дни, которые в своей основе несут ограничение калорийности рациона. Эти разгрузочные дни специально изменяют химический состав рациона, чтобы пораженный орган мог перейти на щадящий режим работы. Разгрузочные дни должны проводиться согласно следующей схеме:
- Сахарный день: необходимо 5 раз за день выпивать по стакану чая с 40 граммами сахара
- Картофельный день: необходимо запечь в кожуре 1,5 килограмма картофеля и разбить его на 5 порций, которые нужно скушать на протяжении дня
- Тыквенный и арбузный дни: необходимо за 5 приемов пищи скушать 1,5 килограмма печеной тыквы или арбузной мякоти
В период соблюдения диеты при остром нефрите использование соли в рационе питания категорически запрещается.
Диета при хроническом нефрите вне стадии обострения
Если в моче обнаруживаются даже незначительные изменения, то в этом случае необходимо перейти на диету, ограничивающую потребление поваренной соли. В этот период из рациона должны исчезнуть все продукты, в которых содержатся эфирные масла и экстрактивные вещества, а вместо них рацион должен быть обогащен витаминами.
Основной целью диеты при хроническом нефрите почек является создание благоприятных условий для функционирования почек. Лечебное питание при заболевании необходимо для того, чтобы улучшить обменные процессы. Диета при хроническом нефрите предлагает рацион, который понижает артериальное давление, стимулирует процесс отделения мочи и восстанавливает водно-электролитный баланс.
Питание при хроническом нефрите должно включать не более 70 грамм белков в сутки, а норма жиров и углеводов устанавливается с учетом физиологических особенностей и обычно составляет 90 и 360 грамм ежедневно соответственно. Приготовление пищи должно быть без использования соли, поскольку ее больной должен добавлять в уже готовую пищу самостоятельно, но не более 5 грамм в день. Диета при нефрите ограничивает потребление свободной жидкости до 800 мл в сутки. Калорийность рациона должна составлять 2400 ккал в день. Режим питания больного должен быть дробным, температура пищи не устанавливается, а кулинарная обработка разнопланова.
Рекомендуемые продукты
Диета при хроническом нефрите рекомендует употреблять ряд следующих продуктов:
- Супы вегетарианского типа с овощами, крупами и макаронами с заправкой из зелени, сливочного масла и лимона
- Кисломолочные напитки, молоко и творог невысокой жирности и в ограниченном количестве
- Напитки: соки, разбавленные водой, чаи слабого заваривания и отвары черной смородины и плодов шиповника
- Отварное мясо нежирных сортов (должно быть куском или рубленное)
- Хлеб без содержания соли и белков
- Запеченная или отварная рыба
- 1-2 яйца в день в виде омлета из белков или отварных всмятку
- Зелень и отварные или свежие овощи
- Ягоды и фрукты в виде пюре, желе, муссов и просто свежие
- Мед, сахар, джем и варенье
- Макаронные изделия без белков
- Жиры, но не тугоплавкие
- Соусы из фруктов, молока, овощей и сметаны
- Саго
Исключаемые продукты
Диета при нефрите требует исключить из рациона ряд следующих продуктов:
- Сдобные изделия из муки и обыкновенный хлеб
- Отвары на основе рыбы, грибов и мяса
- Продукты с содержанием соли
- Мясо, птица и рыба жирных сортов
- Консервы, соленая рыба, колбасы, копчености и сыры
- Щавель, лук, чеснок, грибы и бобовые культуры
- Овощи в маринованном, квашенном и соленом виде
- Минеральная вода с натрием
- Любой вид алкоголя
- Шоколад, какао и кофе
Питание при почечной недостаточности
При почечной недостаточности питание должно строиться на основе серьезного ограничения потребления белковой пищи. Питание при почечной недостаточности ставит перед собой задачу вывести недоокисленные продукты обмена и азотистые шлаки и снизить уремические симптомы. Противовоспалительное воздействие поможет оказать план питания, который будет одобрен вашим врачом. Кроме белков питание при почечной недостаточности требует взять под контроль потребление соли, а лучше вовсе использовать бессолевой рацион. В меню рекомендуется включить хлеб без белков, искусственное саго и амилопектиновый крахмал.
Диета при нефрите заметно улучшает состояние больного, но очень важно помнить о том, что решающее слово при составлении лечебного плана питания должно оставаться за врачом.
Сегодня мы расскажем, какой должна быть диета ребенка при заболевании почек. Чаще всего дети болеют пиелонефритом — воспалением ткани почки. Болезнь развивается как осложнение после перенесённых респираторных заболеваний, кишечных инфекций, воспаления лёгких, рахита.
Способствует возникновению пиелонефрита снижение защитных сил организма. Во время острого периода болезни лечение проводят в стационаре. Диета в первые 2 дня разгрузочная. Детям дают много жидкости — 1,5—2 л в сутки. Это отвары фруктов, компоты, чай, свежие соки и способствующие мочеотделению продукты — арбуз и дыня.
Когда опасность острых проявлений болезни миновала, вводят нежирное мясо, курицу, рыбу, творог, сметану, яйца. Необходимы жиры — сливочное и растительное масло (подсолнечное, оливковое). Очень полезны овощи: свежие огурцы и помидоры, кабачки, тыква, капуста, морковь, картофель, богатый солями калия. Рекомендуются фрукты, ягоды в свежем и консервированном виде. Врачи обязательно следят за индивидуальной переносимостью овощей и фруктов, так как аллергические реакции могут осложнить течение болезни.
В качестве углеводов используют крупы — их грубая клетчатка повышает тонус кишечника, предупреждает запоры, затрудняющие лечение. Особенно полезны гречка и овсянка. Можно есть макароны, пшеничный хлеб, кондитерские изделия.
Соль в рационе больных пиелонефритом детей допускается, но её количество определяет возрастная норма. Хорошее подспорье в борьбе с пиелонефритом — фитотерапия. В период обострения болезни рекомендуются травы с противовоспалительным действием — зверобой, ромашка, листья брусники, шалфей, крапива. Спустя некоторое время используют травы, обладающие вяжущим и тонизирующим действием: горец птичий, василёк, почки берёзы. Настои трав дают 3 раза в день в тёплом виде перед едой. Курс лечения травами — 3—4 недели.
Обратите внимание на то, что во время приёма лекарственных трав повышается потеря жидкости, поэтому надо увеличить количество питья на 20—30 %. Одновременно восполняйте потери калия, для этого давайте ребёнку изюм, урюк, морковь, картофель, бананы.
Чего нельзя есть при заболевании почек
Исключаются продукты, содержащие эфирные масла и вещества, раздражающие почечный эпителий: мясные, рыбные и грибные бульоны, острое, солёное, жареное, лук, чеснок, горчицу, кофе, какао. Нежелательны бобовые, редька, шпинат, ржаной хлеб, газированные напитки. Такой режим питания надо поддерживать не менее года после выписки из больницы.
Болезни почек гломерулонефрит – причина заболеваний и лечение
Это тяжёлое инфекционно-аллергическое заболевание сопровождается снижением мочеотделения, отёками, потерями белка. Во время лечения в стационаре применяют диету с ограничением соли.
В первые дни назначают фруктово-сахарную диету, а позднее — молочно-растительную, которую соблюдают и после выписки. Разрешённые продукты — сметана, молоко, кефир, сливочное и растительное масло, крупы, овощи, картофель, фрукты, соки, мармелад, варенье, хлеб, выпеченный без соли.
Через 2—3 месяца по показаниям врача диету расширяют, вводят пшеничный хлеб, мясо, рыбу и творог. Возрастную дозу соли дают только спустя 6—8 месяцев с момента выписки. Соль вводят постепенно, начиная с 1 г в сутки. Нельзя давать бульоны, копчёности, соленья. Диету надо выдерживать год.
К сожалению, при неблагоприятном течении болезни гломерулонефрит перерастает в хроническую форму. Если в моче есть примесь крови (гематурическая форма), в питании ограничивают соль и животные белки. При улучшении состояния рацион обычный, но первые блюда готовят вегетарианские, мясо и рыбу — на пару. Творог разрешают не чаще 2—3 раз в неделю.
При нефротической форме болезни, кровь в моче отсутствует, но есть отёки. Тогда допустимы жиры, белки умеренно ограничивают. Блюда готовят на пару, отваривают, запекают. С осторожностью надо вводить в рацион цитрусовые, клубнику, чтобы избежать аллергических реакций.
Как и что готовить при болезни почек?
Способ приготовления пищи не менее важен. Мясо, рыбу и овощи отваривают. Мясо нарезают мелкими кусками, заливают холодной водой и варят на медленном огне.
Часто дети, болеющие пиелонефритом, страдают отсутствием аппетита. Поэтому нужно идти на маленькие хитрости, чтобы еда им нравилась. Готовить лучше так, чтобы продукты сохраняли свои вкусовые качества. Например, отварное мясо, паровые котлеты можно потушить в сметане.
В запеканки и каши добавьте фруктовые соки или сухофрукты — это сделает привычные блюда намного вкуснее. Красиво оформите блюдо. На завтрак подойдёт овощное пюре, яйца, каши, чай, на обед — щи или борщ, отварное мясо, рыба с различными гарнирами, на ужин — салат, винегрет, отварной картофель со сметаной.
Врачи советуют чередовать блюда так, чтобы одно кормление содержало мясные блюда, а другое — растительные. Мясо и рыба относятся к кислотным компонентам, а овощи — к щелочным. Реакция мочи в течение дня, следовательно, тоже становится то кислой, то щелочной. Это неблагоприятно для микроорганизмов, которые вызвали болезнь.
Болезни почек у детей — общее описание
Острый гломерулонефрит может развиться у ребенка старше 3 лет через полторы-две недели после перенесенных Скарлатины, ангины, гриппа, ОРВИ и других вирусных и бактериальных инфекций.
Признаками начинающегося заболевания являются головная боль, снижение аппетита, тошнота, рвота, общее недомогание, повышение температуры тела. Ребенок бледнеет, у него появляется отечность лица, особенно под глазами.
Иногда ребенка беспокоят боли в пояснице или в животе. Мочеиспускание урежается, количество мочи уменьшается. Она приобретает цвет мясных помоев или становится коричнево-красноватой. Проведенный анализ мочи выявляет наличие в ней белка, эритроцитов иногда и лейкоцитов. При обследовании ребенка обнаруживается повышение артериального давления крови.
Острый гломерулонефрит чаще всего заканчивается полным выздоровлением через 2,5—3 месяца, но иногда может приобретать волнообразное течение и длиться до 1 года, заканчиваясь выздоровлением. В отдельных случаях острое заболевание переходит в хроническое. Об этом свидетельствуют сохранившиеся в течение 12 месяцев и более бледность кожных покровов, повышение артериального давления, наличие в моче белка, периодически — эритроцитов, постепенное развитие при¬знаков почечной недостаточности.
Проявления хронического гломерулонефрита у детей бывают различными. У одних детей развивается так называемая нефротическая форма болезни, для которой характерны небольшие отеки в области глаз, в дальнейшем увеличивающиеся и распространяющиеся на туловище и ноги, бледность кожи, уменьшение количества мочи, наличие в ней значительного количества белка.
В других случаях основным признаком болезни становится выделение с мочой большого количества эритроцитов при небольшом содержании белка и отсутствии отеков. Возможно течение хронического гломерулонефрита, напоминающее проявления острой формы этой болезни, когда у больного ребенка отмечаются бледность кожи, легкая отечность, небольшое повышение артериального давления, в моче обнаруживаются белок и эритроциты.
Хронический гломерулонефрит — тяжелое заболева¬ние с волнообразным течением. Периоды улучшения под влиянием неблагоприятных факторов, а порой и без них сменяются обострением и прогрессированием болезни.
Острый пиелонефрит у детей может развиться на фоне ОРВИ, ангины, пневмонии, сепсиса, кишечной или другой инфекции либо возникнуть остро при проникновении патогенных микроорганизмов через мочевыводящие пути.
Заболевание сопровождается значительным повышением температуры тела, отсутствием аппетита, тошнотой, рвотой, бледностью, наличием теней под глазами, болями в животе или пояснице.
Может отмечаться частое болезненное мочеиспускание, моча становится мутной, в ней появляются хлопья, осадок. Анализ мочи выявляет присутствие белка, лейкоцитов, в небольшом количестве — эритроцитов и некоторых других патологических элементов.
Острый пиелонефрит обычно заканчивается выздоровлением через 3—4 месяца, но может приобретать длительное рецидивирующее течение и переходить в хронический. Последний может проявиться не сразу и обнаруживается порой случайно.
В ряде случаев хронический пиелонефрит с самого начала характеризуется волнообразным течением с обострениями, наступающими чаще всего в период возникновения у ребенка какого-либо острого вирусного или бактериального заболевания. Хронический пиелонефрит проявляется общим недомоганием, снижением аппетита, бледностью кожных покровов, может отмечаться повышение артериального давления. В моче обнаруживаются лейкоциты, бактерии.
Цистит чаще встречается у детей раннего возраста.
Развитие его сопровождается беспокойством ребенка, снижением аппетита, иногда небольшим повышением температуры тела. Мочеиспускание становится частым и болезненным, может развиться недержание мочи. При проведении анализа мочи в ней обнаруживается значи¬тельное количество лейкоцитов, клеток эпителия, небольшое содержание эритроцитов и белка. Изменяется внешний вид мочи, она становится мутной.
Цистит длится обычно в течение 1—2, иногда до 3 недель, заканчиваясь выздоровлением. Переход в хроническую форму болезни наблюдается редко.
Мочекаменная болезнь встречается у детей всех возрастов. Развивается она при нарушении в организме кислотно-щелочного состояния, водного баланса и других обменных отклонениях.
Камни образуются из выделяемых с мочой патологических продуктов обмена веществ. Химический состав камней различен и зависит от вида нарушения обмена. Камнеобразованию способствуют аномалии строения почек, нарушающие нормальный отток мочи, а также воспалительные процессы в мочевых путях.
Мочекаменная болезнь проявляется учащением и болезненностью мочеиспускания, кровянистым цветом мочи, тупыми болями ноющего характера в пояснице или внизу живота. Боли периодически могут принимать острый приступообразный характер.
Диета при заболевании почек зависит от вида заболевания, его формы и течения, функционального состояния почек, стадии заболевания. В каждом конкретном случае требуется особый подход к подбору продуктов питания, их количеству и качеству, кулинарной обработке.
При остром гломерулонефрите лечебное питание строится с целью щажения пораженного органа, восстановления нормального водно-солевого обмена – исключается из рациона поваренная соль, ограничивается жидкость и животные белки.
Если заболевание началось остро и у ребенка появились отеки, повысилось артериальное давление, лечебное питание начинают с сахарно-фруктовой диеты.
В течение суток больному ребенку дают яблоки либо другие свежие фрукты (можно арбуз, дыню) в количестве 300-400 г – в возрасте 3-6 лет, 500-600 г – 7-10 лет, 700-800 г – 11 лет и старше.
Сахар применяют из расчета 6-8 г на 1 кг массы тела ребенка. Его растворяют в небольшом количестве кипяченой воды, к которой добавляют для вкуса кислый сок (лимонный, клюквенный). Общее количество жидкости, которое дают ребенку в течение дня, должно соответствовать количеству мочи, выделившейся за предыдущие сутки, но не менее 500мл. В дальнейшем такие разгрузочные дни повторяют при необходимости раз в неделю. Со второго дня болезни ребенка переводят на бессолевую молочно-растительную диету. Основу питания в эти дни составляют фрукты, овощи (капуста, тыква, картофель), сахар, крупяные блюда в виде овсяной и рисовой каш. Молоко добавляют в блюда в ограниченном количестве.
На завтрак ребенку можно предложить молочную кашу, блюдо из макаронных изделий со сливочным маслом, яйцо, овощной салат, чай с молоком, бессолевый хлеб со сливочным маслом. Второй завтрак может быть представлен печеным картофелем с маслом, свежими фруктами и соком, сладостями (мармелад, пастила, зефир, варенье, фруктовая карамель).
На обед можно приготовить овощи, картофельный или крупяной суп со сметаной или сливочным маслом, тушеные или запеченный овощи, картофель, запеканку из крупы или макаронных изделий с фруктовым соусом либо вареньем. На десерт – фрукты, сок, мусс, желе или компот, кисель.
На полдник хорошо дать ребенку молоко или кефир с печеньем, добавив печеное яблоко либо свежие фрукты.
Ужин может состоять из овощного или картофельного блюда, булочки, ватрушки с кефиром или ацидофилином.
При остром гломерулонефрите молочно-растительной диеты необходимо придерживаться долго По мере улучшения состояния ребенка (снижение артериального давления, исчезновение отеков, восстановление нормального мочеотделения, исчезновение признаков интоксикации в связи с нарушением обмена веществ) в рацион постепенно вводят пшеничный хлеб, затем мясо и рыбу в отварном виде (вначале через день, а позже ежедневно).
Мясные и рыбные блюда рекомендуется давать ребенку в первой половине дня, на завтрак либо обед. С третьей-четвертой недели болезни при благоприятном её течении пищу начинают слегка подсаливать, добавляя в готовые блюда 1-2 г соли в сутки (диета №7).
Диета при хроническом гломерулонефрите определяется формой и остротой болезни, длительностью её течения, функциональным состоянием почек. В начальной стадии болезни, когда нет нарушения функции почек, независимо от формы заболевания рекомендуется полноценная диета, в которой содержание белков, жиров и углеводов соответствует возрастным физиологическим потребностям ребенка.
Из неё исключают только богатые экстрактивными веществами мясные и рыбные бульоны, копчености, консервы, жирные сорта мяса и рыбы, шоколад, натуральный кофе, какао; до 4-5 г в сутки ограничивается количество поваренной соли.
Количество жидкости не ограничивается. Однако не следует давать пить ребенку чересчур много. Это создает дополнительную нагрузку на почки и сердечно-сосудистую систему.
Примерное меню при заболевании почек (вне стадии обострения).
Первый завтрак
Суфле из гречневой каши с творогом
Салат из тыквы с медом
Чай с молоком
Хлеб пшеничный с масломВторой завтрак
Салат из свежих огурцов
Картофель, запеченный с сыромОбед
Щи вегетарианские
Плов из отварного мяса
Фрукты свежие
Хлеб пшеничныйПолдник
Винегрет из овощей и фруктов
КефирУжин
Кабачки, фаршированные рисом с яйцом и овощами
Чай с молоком
Хлеб белый с маслом
При обострении хронического гломерулонефрита без нарушения функции почек ребенку назначается молочно-растительная диета с ограничением белка до половины возрастной физиологической нормы. Из набора продуктов питания исключают мясо, рыбу, сыр, творог, несколько уменьшают количество молока, но увеличивают количество сливочного масла, круп, свежих фруктов и овощей, сахара. Пищу готовят без добавления соли.
Диетическое питание при остром пиелонефрите не имеет таких строгих ограничений, как при гломерулонефрите, так как функциональная ткань почек поражается в меньшей степени, а страдают мочевыводящие пути.
Не ограничивают потребление жидкости. Наоборот, в остром периоде заболевания для быстрейшего выведения из организма токсических продуктов рекомендуется увеличить количество её потребления.
В первые 1-2 дня болезни ребенку дают 1,5 – 2 литра питья. Это может быть сладкий чай, компот, сок. К ним полезно добавлять минеральные воды, отвары трав (петрушка, листья брусники, цветы василька), плодов шиповника и ягод (клюквенный и брусничный морсы), а также свежие фрукты и овощи, особенно обладающие мочегонным действием (арбуз, дыня, кабачки).
В первую неделю болезни ребенка лучше подержать на молочно-растительной диете. Соль полностью не исключают, но пищу слегка недосаливают.
Как только состояние ребенка улучшится, исчезнут явления интоксикации, нормализуется температура тела, рацион можно расширить. Однако в него не следует вводить богатые экстрактивными веществами мясные, рыбные и грибные бульоны, острые и соленые продукты (консервы, соленая рыба, огурцы, квашеная капуста), а также продукты, которые могут вызвать обострение воспалительного процесса или оказать раздражающее действие на почки (редька, лук, чеснок, щавель, сельдерей, цветная капуста, бобовые).
Основу питания должны составить все виды молочных продуктов, не содержащие экстрактивных веществ, богатые молочным белком, кальцием, фосфором и обладающие легким мочегонным действием, что способствует быстрейшему выведению из организма токсинов.
Необходимо обеспечить нормальную функцию кишечника больного, так как нарушение его деятельности может отрицательно сказаться на мочеотделении. Поэтому особое значение в питании ребенка с пилонефритом приобретают кисломолочные продукты, благоприятно действующие на микрофлору кишечника и тем самым улучшающие процессы пищеварения. Полезно включать в меню при склонности к запорам абрикосы, чернослив, сливы в виде свежих соков, компотов.
Дети, страдающие пиелонефритом, ежедневно должны получать творог, сметану, неострый сыр, яйца, нежирную говядину либо мясо кролика, куриное. Для удаления из мяса экстрактивных веществ его перед отвариванием нужно нарезать на небольшие куски, залить холодной водой, после чего поставить на огонь. В отварном виде можно предложить ребенку нежирную рыбу.
Широко используются в питании продукты и блюда, богатые углеводами: сахар, сладости, белый хлеб, крупяные и макаронные блюда, картофель, разнообразные овощи, фрукты и ягоды. Блюда заправляют растительным или сливочным маслом. Последнее дают и в натуральном виде, намазывая на бутерброд. Пищу хорошо разваривают или тушат.
На такой диете рекомендуется держать ребенка, перенесшего острый пилонефрит, в течение года.
Лечебное питание при хроническом пиелонефрите в период обострения существенно не отличается от питания при острой форме болезни. В период вне обострения питание ребенка должно быть полноценным, соответствующим возрасту. Большое значение при этом имеет качественная сторона рациона, достаточное содержание в нем белков животного происхождения (молоко, творог, сыр, яйца, мясо, рыба), легкоусвояемых и биологически активных жиров (сливочное и растительное масло), минеральных веществ, витаминов (разнообразные овощи, крупы, хлеб) и их правильное соотношение.
Примерный набор продуктов для детей, больных хроническим пилонефритом, такой же, как и при хроническом гломерулонефрите вне обострения.
В рацион ребенка должны быть включены нежирные сорта говядины, мясо курицы, индейки, кролика, речная и морская рыба, яйца, молоко, кефир, простокваша, неострый сыр, творог, ацидофилин, в небольшом количестве сметана, ряженка.
Больному ребенку разрешается употреблять любимые макаронные изделия и крупы.
Из овощей рекомендуются картофель, белокочанная капуста, морковь, свекла, свежие помидоры, а также обладающие мочегонным действием огурцы, кабачки, тыква, арбуз.
Из компотов, морсов и соков наиболее полезны клюквенные, брусничные.
Первые блюда в меню ребенка, больного хроническим пилонефритом, представлены молочными и вегетарианскими супами, заправленными сметаной и маслом.
В качестве приправ, улучшающих вкус пищи, используются различные овощи и фрукты в свежем и сушеном виде. Рекомендуются закуски из разнообразных овощных салатов, заправленных растительным маслом.
Используется широкий ассортимент мясных и рыбных блюд: отварные мясо и рыба, котлеты, тефтели, суфле, рулеты, зразы. Меню завтраков и ужинов может состоять из молочных каш, отварных и тушеных овощей, творожных, крупяных и овощных запеканок, блюд из макаронных изделий.
Если у ребенка бывают запоры, особенно полезны рассыпчатые каши из гречневой и перловой круп, пшена, оболочки которых содержат грубую клетчатку, повышающую тонус кишечника.
Пищу готовят на пару, отваривают или запекают.
Режим питания должен быть построен так, чтобы в первую половину дня ребенок получил продукты, содержащие преимущественно кислые валентности (мясо, рыбу, творог), а во вторую — щелочные — (овощи, фрукты).
В диету больных необходимо как можно шире вводить продукты, богатые солями калия: картофель, урюк, изюм, горох, фасоль, морскую капусту, говядину, треску, хек, скумбрию, кальмары, овсяную крупу, зеленый горошек, томаты, свеклу, редис, зеленый лук, красную и черную смородину, виноград, абрикосы, персики.
В связи с тем что много калия содержится в картофеле, его рекомендуется широко использовать. Картофельная диета в лечении больных хроническим пиелонефритом, по мнению ведущих нефрологов, оказывает благоприятный эффект.
Ограничения в питании ребенка могут быть сняты лишь тогда, когда в течение года у него не выявлено никаких признаков болезни, самочувствие было постоянно хорошим, отсутствовали изменения в анализах мочи и крови. Однако и в этом случае необходимо исключить из рациона мандарины, копчености, специи.
Упорное течение хронического пиелонефрита в некоторых случаях связано с наследственными нарушениями обмена веществ. К их числу относится повышенное выделение с мочой солей щавелевой кислоты — оксалатурия, мочевой кислоты — уратурия, солей фосфорной кислоты — фосфатурия.
Лечебное питание ребенка при мочекаменной болезни строится в зависимости от характера образующихся камней, который определяется лабораторными исследованиями мочи.
При оксалатурии, последствием которой может быть образование щавелевокислых камней, в моче постоянно обнаруживаются оксалаты. В таких случаях ребенку рекомендуется мясо-растительная диета.
В набор продуктов при этой диете входят: мясо и рыба в отварном виде, крупяные, макаронные и мучные блюда, сливочное и растительное масло, картофель, белокочанная капуста, огурцы, помидоры, морковь (в ограниченном количестве), свекла, лук, разнообразные фрукты (яблоки, груши, кизил, айва, виноград, абрикосы, дыня, вишня, курага), черный и белый хлеб, сахар и сладости.
Первые блюда готовят в виде вегетарианских супов. Из рациона исключают продукты, содержащие повышенное количество щавелевой и лимонной кислоты, солей кальция, некоторых углеводов и поваренную соль: мясные и рыбные бульоны, консервы, колбасные изделия, щавель, шпинат, бобы, фасоль, горох, редьку, петрушку, салат, жареный картофель, крыжовник, клюкву, красную смородину, натуральный кофе, какао, шоколад, перец, горчицу.
Ограничивается употребление продуктов с большим содержанием витамина С (шиповник, черная смородина, лимоны, апельсины, грейпфруты).
Чтобы предотвратить кристаллизацию солей щавелевой кислоты в почках, рекомендуется давать ребенку повышенное количество жидкости в виде супов, овощных и фруктовых соков, компотов, щелочных минеральных вод (смирновская, славянская и др.). Их целесообразно давать в конце дня и на ночь, так как в вечернее и особенно ночное время образуется меньше мочи, в связи с чем концентрация солей нарастает и создаются условия для их кристаллизации.
Диета при мочекислых камнях направлено на уменьшение содержания в моче мочевой кислоты и растворение ее солей. Ребенку с таким анализом показана молочно-растительная диета, способствующая уменьшению кислотности мочи, а также обогащению организма солями калия и витаминами.
Из рациона ребенка исключают мясные и рыбные бульоны, колбасные изделия, мясные субпродукты (печень, почки, мозги, язык), сельдь, шпроты, сардины, судак, грибы, бобовые, дрожжи, шоколад, кофе, какао, щавель, шпинат, редис, цветную капусту, салат, малину, бруснику. Ограничивается потребление мяса и рыбы (их можно использовать в отварном виде 2—3 раза в неделю).
В меню при уратурии включают молоко и молочные продукты, вегетарианские супы, крупяные и овощные блюда, фрукты, ягоды, соки, пшеничный и ржаной хлеб. Чтобы уменьшить в моче концентрацию солей мочевой кислоты, необходимо давать ребенку много жидкости. Ему рекомендуется пить щелочные минеральные воды (боржоми, нарзан, смирновская и др.). Следует избегать излишнего употребления поваренной соли.
Диетическое питание при фосфатурии направлено на ограничение или исключение из рациона продуктов, содержащих повышенное количество кальция и магния, так как фосфаты выпадают в осадок при щелочной реакции мочи в присутствии этих минеральных веществ.
Поэтому из рациона должны быть исключены молоко и молочные продукты (сливки, простокваша, творог, сыр), яичный желток, картофель, лук, пряности, приправы, острые закуски, а также овощи и фрукты. Изделия из сдобного теста разрешается употреблять в ограниченном количестве.
В питание ребенка целесообразно ввести продукты, изменяющие реакцию мочи на кислую: отварное мясо, рыбу, несоленую сельдь, белковый омлет, крупяные блюда, сливочное и растительное масло, некрепкий чай без молока, а также лимоны, красную смородину, шиповник, кислые яблоки, бруснику, брюссельскую капусту, тыкву, горох, зеленый горошек.
Супы и соусы можно готовить на мясных, рыбных и грибных бульонах с крупами и макаронными изделиями, ограничив содержание в них овощей. Из овощей и зелени для приготовления пищи используют такие, которые бедны кальцием. Суточное количество употребляемой жидкости увеличивается.
Питание ребенка, заболевшего циститом, должно быть полноценным и рациональным. В острый период болезни рекомендуется увеличить в рационе количество жидкости и исключить продукты, оказывающие раздражающее действие на мочевыводящие пути. В качестве питья можно предложить ребенку некрепкий чай с сахаром, отвар шиповника, компоты, кисели, морсы.
В меню не включают соленые и острые блюда, консервы, острые соусы и приправы, перец, горчицу, хрен, чеснок, редьку, редис, щавель, шпинат. Для улучшения состояния лучше всего подержать ребенка на молочно-растительной диете.
Пищу необходимо готовить на пару или отваривать.
Рецепты низкокалорийных блюд с указанием калорий
Само понятие «низкокалорийные блюда» говорит…
Сколько калорий в курице
В связи с тем, что многие люди любят куриное…
Диета и примерное меню на 1200 калорий в день на неделю
Меню на 1200 калорий не неделю позволяет…
Диета доктора Борменталя: похудеть просто
Популярная диета доктора Борменталя к самому…
Рецепты овощных диетических салатов для похудения
При приготовлении диетических салатов…
Диета на 1500 калорий: меню на неделю
Похудение без особых ограничений в питании…
Диетические меню для похудения на неделю для диеты на 1100 калорий в день
Предлагаемое диетическое меню на неделю…
Эффективная диета на 2 недели
В отличие от кратковременной диеты, которая…
Диетические мясные рецепты блюд белковой диеты
Диетические мясные рецепт отличаются тем,…
Диетические рецепты блюд из овощей для похудения
Овощные диетические блюда – это основа…
Диета на 1300 калорий в день: примерное меню на 12 дней
Диета на 1300 калорий в день позволяет уменьшить…
Белковые рецепты и диетические куриные блюда из птицы
Правильно приготовить блюда из птицы рецепты…
Оценка
4.6
проголосовавших:
11
Пиелонефрит – заболевание, при котором воспалительный процесс развивается в почечной ткани. Причины патологии могут иметь различный характер. Лечебные методики, направленные на купирование симптомов у взрослых и детей, помимо основной терапии, подразумевают соблюдение правильного режима питания. Диета при воспалении почек направлена на выведение недоокисленных продуктов распада, токсинов, шлаков, нормализацию обменных процессов, устранение симптомов воспаления. Каким должен быть режим, рацион при воспалении почечной ткани?
Правильное питание при нефритах
В медицинской практике воспаление почек может развиться в любом возрасте, независимо от пола. Патология возникает под воздействием неблагоприятных экзо- и эндогенных факторов. К предрасполагающим факторам можно отнести:
- длительное переохлаждение;
- стоматологические проблемы;
- сопутствующие хронические патологии, заболевания;
- болезни органов респираторного тракта, эндокринной системы;
- нарушения в работе мочеполовых органов;
- генетическую предрасположенность.
Не последнюю роль играет образ жизни, режим питания, при несоблюдении которого нарушается метаболизм, развиваются серьезные патологии. По этой причине медицинские специалисты, диетологи разработали специальное диетическое питание, которое в дополнении с основными лечебными методиками способствует нормализации работы парного органа.
Лечебная диета при заболеваниях, сопровождающихся развитием воспалительного процесса в почках должно быть сбалансированным по концентрации белков, углеводов, жиров. Диета должна быть питательной, витаминизированной и разнообразной. Не менее важно употреблять достаточное количество жидкости в сутки, чтобы нейтрализовать воспалительные процесс, ускорить выведение токсических веществ.
Продукты должны в достаточном количестве содержать витамины, вещества, биологически активные компоненты, которые обладают липотропными свойствами. При этом очень важно придерживаться режима, распорядка дня.
Что можно и стоит употреблять при заболеваниях почек, а что нельзя, по мнению медицинских специалистов, вводить в свой ежедневный рацион.
Принцип лечебных диет
На начальных стадиях болезни, составляя ежедневное питание, необходимо правильно подбирать продукты, которые можно употреблять. В первую очередь важно контролировать употребление пищи богатой кальцием, калием, фосфором и особенно натрием, который поступает в организм с поваренной солью. Важно учитывать калорийности рациона исходя из энергетических потребностей.
При пиелонефритах рекомендуется уделять внимание содержанию в продуктах белков, жиров, углеводов, контролировать поступление в организм макро- и микроэлементов.
Белки (протеины) являются азотсодержащими компонентами, играют важную роль в построении всех структур организма. Протеины принимают участие в процессах метаболизма, но при их распаде образуются такие компоненты, как мочевина, креатин, которые выделяются почками из организма при мочеиспускании.
Учитывая то, что почки выполняют выделительную, фильтрационную функцию, избыток белков оказывает токсическое воздействие. По этой причине очень важно контролировать концентрацию поступления протеиносодежащих продуктов.
В то же время не стоит полностью отказываться от продуктов, которые содержат белок, поскольку этот элемент играет важную роль в других процессах, необходимых для здоровья, активации защитных сил. Источником протеинов являются:
- телятина;
- говядина;
- мясо птицы;
- молочные продукты;
- злаки.
При уремии, обострениях хронических заболеваний почек количество белка в сутки не должно превышать 25-35 г.
Избыток натрия способствует задержанию воды в клеточных структурах тканей, что приводит к увеличению нагрузки на почки, особенно в теплый период года. Повышение концентрации натрия в организме может привести к изменению АД, спровоцирует обострение воспаления.
При воспалительном процессе в почках необходимо контролировать поступление в организм фосфора. Из-за нарушения в работе органа, усиленного выделения солей, происходит вымывание кальция из костных структур, что может стать причиной развития остеопороза.
Питание при болезнях почек
В меню взрослых, детей, у которых диагностировали нефрит, стоит с осторожностью вводить продукты, обладающими мочегонным эффектом. Среди таких продуктов питания можно отметить:
- тыкву;
- кабачок;
- огурцы;
- свеклу;
- лиственные салаты.
Овощные салаты можно и нужно кушать, но только в умеренных количествах.
При нефритах можно есть ягоды, фрукты, сухофрукты, грецкие орехи, фундук, кешью, семечки, кисломолочную продукцию.
В рационе должны быть свежие, тушеные, отварные, печеные овощи, злаки, растительное масло, продукты, богатые клетчаткой, натуральный мед, компоты, кисели, травяные чаи, фреши, морсы.
Можно есть картофель в любом виде, все виды круп, макаронные изделия из твердых сортов пшеницы. В неделю разрешено съедать не более пяти яиц. Яйца употребляют вареные, всмятку. Лучше всего приготовить паровой омлет с зеленью,
Кофе, крепкий черный чай на протяжении дня можно пить только раз в сутки. На протяжении дня можно выпить несколько кружек чая с добавлением молока, меда, лимона.
При нефритах диетологи рекомендуют кушать отварное, тушеное, запеченое в духовке, приготовленное на гриле мясо, морскую рыбу. Можно вводить в рацион телятину, крольчатину, говядину, птицу, но умеренные количества. Отварное, приготовленное на пару мясо для улучшения вкуса можно обжарить на небольшом количестве растительного масла. Мясные блюда лучше сочетать с овощами, салатами, крупами.
Пищу можно приправлять небольшим количеством специй – корицей, тмином, кориандром, орегано, сушеным укропом, паприкой, белым перцем. Для пикантности готовые блюда можете приправить разбавленным винным уксусом, лимоном.
При пиелонефрите лечебное питание должно быть дозированным, дробным. Пищу рекомендуется употреблять в одно и то же время на протяжении суток. Дневной рацион разделяют на пять-шесть приемов.
В процессе приготовления пищи нельзя солить блюда. Соль в минимальных количествах добавляют уже в приготовленные гарниры, супы, бульоны. При острой форме воспаления, хронических нефритах соль полностью исключают из рациона. Если нет противопоказаний, в сутки разрешено употреблять не более 5 г соли.
Что касаемо употребляемой жидкости, не считая супов, суточная норма для взрослых – 800-1000 мл.
При обострении болезни, хронических патологиях очень важно контролировать калорийность, энергетическую ценность рациона. Основной способ приготовления пищи – на пару, гриле, в духовке.
Продолжительность лечебной диеты при заболеваниях почек – 10-12 месяцев. Чтобы избежать повторных проблем, обострения болезни, стоит придерживаться режима питания, есть полезные продукты.
Что нельзя есть при нефритах
При воспалении почечной ткани нужно исключить продукты, с повышенным содержанием экстрактивных компонентов: наваристые мясные, грибные, рыбные бульоны.
Что нельзя есть при воспалительных болезнях почек:
- маринады, соления, квашеные овощи;
- копчености, колбасы, сосиски;
- закуски, сыры, консервы;
- свежую сдобу, сладости, пирожные, торты;
- жирное мясо, рыбу, птицу;
- сырой, жареный лук, чеснок, хрен, горчицу, петрушку, острые, пряные специи;
- кетчупы, соусы.
Полностью исключают из меню кислый щавель, грибы, газированные напитки, алкоголь, крепкий кофе, какао, шоколад, газированные минеральные воды, содержащие натрий. Нельзя часто употреблять бобовые культуры, сою, блюда из фастфуда, свежую сдобу, сахар в больших количествах. Белые сорта хлеба лучше заменить цельнозерновыми, безбелковыми, бессолевыми сортами.
При обострении болезни нельзя есть домашнюю выпечку, любые сладости, жирные сливки, сметану, творог, тугоплавкие жиры, сыры.
В период ремиссии стоит подкорректировать свой рацион, предварительно проконсультировавшись с лечащим врачом.


