Диета при почечных недугах если и не имеет решающего значения, то во многом помогает лечению основного заболевания. Пациенты, которые методично принимают лекарства, пьют рекомендованные травяные отвары, но не следят за своим рационом, обречены на хронизацию процесса. При любых заболеваниях почек важно придерживаться принципов правильного питания, а в некоторых случаях необходимы жесткие временные ограничения.
Разберем вначале основные принципы, которые должны соблюдать все люди, страдающие болезнями почек.
Содержание
- 1 Ограничьте белки
- 2 Живительная влага
- 3 Соль
- 4 Питание при пиелонефрите у беременных
- 5 Налагаем запрет
- 6 Питание для детей
- 7 Почечная колика
- 8 Что же остается?
- 9 Воспалительные заболевания мочевыводящих путей (уретрит, цистит)
- 10 Аденома предстательной железы
- 11 Мочекаменная болезнь
- 12 Классификация
- 13 Какими симптомами проявляется заболевание
- 14 Клиническая картина
- 15 Причины развития воспаления
- 16 Диагностика определения заболеваний
- 17 Методы подтверждения инфицирования
- 18 Лечение заболеваний у детей
- 19 Острые формы заболеваний: что делать
- 20 На что обратить внимание при лечении
- 21 Профилактика и прогноз болезни
Ограничьте белки

Отношение к пищевым белкам при заболеваниях почек должно быть осторожным. Попадая в организм, белок распадается на многие составляющие, в том числе и азотистые вещества. Они при нарушенной функции почек накапливаются в крови и начинают свою вредоносную, отравляющую деятельность. При обострении нефритов и других почечных патологий вам показана низкобелковая диета, с ограничением до 50 грамм в сутки. Прием, только половину необходимого белка можно взять из животных продуктов.
Безбелковая диета при заболевании почек назначается при острой почечной недостаточности и при обострении хронической. Продолжительной такая диета не бывает, так как пациент теряет не только вредные азотистые элементы, но и полезные аминокислоты. Безбелковое меню назначается сроком на 2 неделе, после переходят на низкобелковое питание.
Живительная влага

Еще один важный аспект питания для людей, страдающих от хронических заболеваний почек – вода. Больному органу справиться с большим количеством жидкости сложно, и задержавшаяся жидкость начинает формировать отеки. Именно по ним иногда можно узнать почечного больного на улице – почечные отеки располагаются под глазами, делают лицо одутловатым и несвежим.
При хроническом пиелонефрите, гломерулонефрите количество жидкости нужно ограничивать. Хотя бы до 1,5 л.
Суточный объем жидкости составляют не только напитки, но и первые блюда, и фрукты.
Если при хроническом недуге воду нужно максимально убирать, то при некоторых острых состояниях ее объем увеличивают. Такими являются болезни, спровоцированные инфекцией. К примеру, частые циститы у женщин требуют обильного питья. Чем больше жидкости поступит в организм, тем чаще человек будет мочиться, а, значит, инфекционным агентам придется покинуть организм естественным путем.
При уролитиазе у женщин и мужчин тоже следует пить много. Камни, склонные к растворению не выдержат массивной водной нагрузки, превратятся в песок и благополучно вас покинут.
Соль

Продукт, угрожающий большими неприятностями для всех почечных больных. Требует жесткого ограничения. От соленого придется отказаться. Иногда частично, иногда –совсем. Даже если вы страдаете воспалением мочевыводящих путей или пузыря, и стараетесь больше пить, поваренная соль постарается задержать лишнюю воду, а с ней вместе и инфекцию.
Поэтому рецепты блюда для людей с больными почками соли не содержат. По сути, любая почечная диета – бессолевая. Ее можно использовать в крошечных количествах, чуть подсаливая уже готовую еду.
Примерное допустимое количество соли – 2-3 гр. в сутки.
Придется постараться, чтобы отвыкнуть от солененького, но другого выхода нет. Особенно трудно выполнимым такое ограничение является для мужчин, ведь именно они чаще являются приверженцами вредной, но вкусной пищи.
Питание при пиелонефрите у беременных

При беременности, особенно во второй ее половине, нередко развивается пиелонефрит. Причиной является – двойная нагрузка на почки. Поэтому при беременности женщинам следует строго следить за своим рационом – ограничивать жидкость, соль, во второй половине не употреблять слишком много белка. Если вы считаете, что пиелонефрит, возникший при беременности, после родов вас покинет, спешим разочаровать. Это случится только тогда, если ваше меню будет соответствующим. При несоблюдении диетических принципов недуг может перерасти в другие осложнения беременности — гипертензию, нефропатию.
Особенно осторожными при беременности должны быть женщины, которые уже имеют хроническое заболевание почек. В этом случае рецепты вашего питания должны быть правильными с самого начала. Это поможет сохранить здоровье вам и будущему ребенку.
Налагаем запрет

Рассчитывать самостоятельно количество белка, соли и калорийность питания достаточно сложно. Поэтому начинать диету надо с исключения продуктов, которые для почек откровенно вредны. Перечень этот достаточно объемный.
Продукты, запрещенные к употреблению при заболеваниях почек и мочевыводящих путей:
- Все животные жиры.
- Жирные сорта мясных и рыбных продуктов.
- Консервированные продукты.
- Маринады.
- Копчености.
- Крепкие бульоны.
- Соления.
- Грибы.
- Шоколад.
- Кофе, какао.
- Газированные напитки.
Питание для детей

Примерное меню для детей с почечными заболеваниями должно быть тщательно выверенным. Калорийность питания для детей должна быть достаточно высокой, так как обменные процессы в растущем организме протекают быстро, и значительные ограничения приведут к дополнительным патологиям – анемиям, нарушениям обмена и прочим. Поэтому белковый компонент меню нужно дополнять растительными продуктами, иногда – соевым белком. Лучше, если рецепты блюд для детей с хроническими заболеваниями почек и мочевыводящих путей составит профессиональный диетолог. Имея перед собой примерное меню на две недели, родителям гораздо проще следить за рационом детей. Также существуют специальные таблицы взаимозаменяемости продуктов, с помощью которых примерное меню для детей можно разнообразить. Кстати, рецепты детских блюд можно использовать и при беременности. Рацион, предназначенный для детей, здесь вполне уместен.
Рацион при мочекаменной болезни
Оптимальный рацион при мочекаменной болезни зависит от того, какие виды конкрементов поселились в вашем организме.
Камни ураты не любят щелочную среду, значит, рецепты блюд должны способствовать изменению реакции мочи в щелочную сторону. Кроме общих ограничений исключите из питания все кислые продукты, отдавайте предпочтение молочно-растительной некислой диете, ешьте сладкие фрукты. Камни уратного состава такого издевательства над собой не потерпят. Будете правильно питаться – они попросту растворятся и лечение не понадобится.
При уратурии у детей или при беременности действуйте подобным образом.
Щелочная среда и ураты – несовместимы.
Антагонисты уратов – камни фосфаты. Фосфатурия нередко возникает у детей, если родители рецепты детского меню наполняют сладкими и молочными продуктами. Если фосфаты в организме прижились, рацион следует срочно «подкислить». При беременности с помощью правильного питания от фосфатурии тоже можно избавиться. Специальное лечение не нужно.
Камни оксалаты только диетой победить сложно. Уж больно они живучи. Рецепты вашей пищи не должны содержать щавелевой кислоты. Именно она способствует нарушению фосфорно-кальциевого обмена, и помогает формировать оксалатные камни. Если оксалурия возникла при беременности, женщине назначают строгую диету, могут госпитализировать в отделение патологии. Лечение оксалурии будет проводиться после родов.
Если болит пузырь
Инфекции мочевого пузыря приводят к циститам. Кто хоть единожды с ним столкнулся, помнит, как это неприятно. Особенно болезненными являются болезни пузыря для мужчин. Из-за особенностей мочевых путей и выводящего канала они страдают от воспаления мочевого пузыря гораздо сильнее.
Излюбленная категория цистита – все-таки женщины. При переохлаждении и наличии хронического очага инфекции он может развиваться и у детей, и при беременности.
Острое воспаление мочевого пузыря требует исключения всех жирных и сладких продуктов. Кофе, чай, алкоголь – запрещаются полностью.
Но пить при патологиях мочевого пузыря нужно много. Выбирайте морсы, травяные отвары, несладкие компоты. После стихания воспаления к обычному рациону переходите постепенно.
Лечение цистита требуется обязательно. При хроническом течении цистита нарушения диеты могут вызывать обострения.
Почечная колика

Патология, вызывающая острую боль. Возникает, когда камни из почек попадают в пространство мочевых путей и продвигаются наружу. Если движется песок, повреждения мочевых путей могут и не возникнуть. При продвижении конкрементов большего размера возможны травмы мочевых путей. На фоне травматических повреждений возникает воспаление, развивается цистит.
Во время почечной колики кормить человека не следует, а вот питья нужно много. Это ускорит процесс выведения камней.
Что же остается?
Прочитав наш материал, вы почувствовали, что жизнь при хроническом недуге почек дает основательную трещину? И заходить на кухню совершенно не хочется? Пресные рецепты без соли, отсутствие жареных стейков кого угодно приведут в уныние! Не отчаивайтесь. Сходите к диетологу, составьте примерное меню для вашего заболевания. Увидите там гораздо меньший перечень ограничений, чем мы описали. Систематически проводите лечение и поскорее выздоравливайте, и тогда появиться возможность внедрять в жизнь самые изысканные, пусть даже немного вредные рецепты. Но это после.
А пока мы приводим вам рецепты на один день, чтобы вы знали, от чего отталкиваться.
Завтрак
- Салат из свеклы, заправленный сметаной;
- Творог.
- Бутерброд из бессолевого хлеба и масла.
- Чай.
Завтрак № 2
- Каша гречневая, сваренная на молоке.
- Паровой омлет.
- Чай из трав.
Обед
- Суп овощной.
- Запеченное мясо с картофелем.
- Фрукты.
Ужин
- Макаронник с яблоками запеченный или овощное рагу.
- Кефир, булочка.
На ночь выпейте стакан молока с медом.
Думаем, пример мы привели нескучный. Только не ошибитесь в выборе мяса и способе приготовления. Тогда и лечение пойдет быстрее, а с ним и настроение улучшится!
Воспалительные заболевания мочевыводящих путей (уретрит, цистит)
Уретрит — воспалительное заболевание слизистой оболочки мочеиспускательного канала.
Этот недуг поражает людей обоего пола.
Болезнь чаще возникает в результате действия бактерий, хотя может быть вызвана и неинфекционными факторами: раздражением химическими веществами, противозачаточными средствами, постоянным травмированием полового члена (например, у велосипедистов и наездников), нарушением обмена веществ, длительным пребыванием в мочеиспускательном канале резиновых катетеров.
Провоцирующими факторами могут быть переохлаждения, стрессы, нейлоновая одежда, половые контакты.
Симптомы: рези во время мочеиспускания, слизисто-гнойные выделения из мочеиспускательного канала, зуд и жжение внутри мочеиспускательного канала. Но бывает и скрытое течение болезни, которое проявляется лишь незначительными выделениями из мочеиспускательного канала.
Уретрит опасен своими многочисленными осложнениями: сужением мочеиспускательного канала, импотенцией, бесплодием, болезнью почек и др.
Цистит — воспалительное заболевание слизистой оболочки мочевого пузыря. Возбудителями являются вирусы, бактериальная флора, хламидии, трихомонады, грибы, которые распространяются через мочеиспускательный канал, проникают из непосредственного окружения (влагалища, кишечника) или из почек.
Симптомы: частое и болезненное мочеиспускание, кровь и гной в моче, боль в пояснице, повышение температуры.
Острый цистит — инфекционно-воспалительное заболевание слизистой оболочки мочевого пузыря.
Симптомы: внезапное начало заболевания (после переохлаждения или другого провоцирующего фактора), частое и болезненное мочеиспускание, боли в области мочевого пузыря, отдающие в промежность, высокая температура, озноб.
Хронический цистит чаще возникает как осложнение при других заболеваниях мочеполовой сферы. К его развитию приводят аденома предстательной железы, камни в мочевом пузыре, сужение уретры и другие причины.
При лечении инфекций мочевых путей рекомендуется пить много воды и соков (особенно клюквенный сок), полезен витамин С.
Запрещаются: кофе, чай, алкогольные напитки, которые раздражают мочевые пути.
Аденома предстательной железы
Аденома предстательной железы — заболевание, поражающее мужчин после 50 лет. Болезнь выражается в доброкачественном разрастании ткани железы. Предстательная железа располагается под мочевым пузырем и охватывает выходящий из него мочеиспускательный канал. В результате роста аденомы происходят сдавливание мочеиспускательного канала и нарушение процесса мочеиспускания.
Признаки проявления заболевания: слабый ток мочи, затруднение с началом и завершением мочеиспускания, неполное опорожнение мочевого пузыря.
При задержке мочи в пузыре возрастает вероятность развития инфекции. Аденома часто наблюдается у лиц, ведущих малоподвижный образ жизни с недостаточной физической активностью, и у лиц с избыточным весом.
Простатит — воспаление предстательной железы, возникающее в результате попадания инфекции. Инфекция может проникнуть из мочеиспускательного канала, мочевого пузыря, яичка и его придатка, а также из кожи, зубов, ушей, миндалин.
Заболеванию способствуют: застой крови в органе (из-за нарушений ритма и извращений в половой жизни), запоры, переохлаждения, малоподвижный, сидячий образ жизни.
Симптомы: повышение температуры, боли в промежности, половых органах, внизу живота, учащенное и болезненное мочеиспускание, затруднение мочеиспускания (вплоть до полной задержки).
Об обострении хронического простатита могут свидетельствовать дискомфорт и тупые боли вне или в конце полового акта, в промежности, учащенное мочеиспускание, расстройства половой функции. При обострении болезни рекомендуется обильное питье, а также исключение из пищи острых и соленых блюд и спиртных напитков.
Мочекаменная болезнь
Мочекаменная болезнь проявляется образованием камней в почках и мочевыводящих путях. Камни имеют различный химический состав (фосфаты, оксалаты, ураты и др.), форму, плотность и величину. Камни, состоящие из солей щавелевой кислоты (оксалаты), — коричневые или темно-серые, плотные. Камни из солей мочевой кислоты (ураты) — красно-коричневые, менее плотные. Камни из солей фосфорной кислоты (фосфаты) — серо-белые, легко крошатся.
Если в моче постоянно содержатся в большой концентрации соли, но камней еще нет, то это свидетельствует о мочекислом диатезе. Распространенной формой мочекислого диатеза является оксалурия, при которой в моче повышено содержание солей щавелевой кислоты. В лечении этой формы мочекислого диатеза большую роль играет питание. Из рациона исключаются продукты, богатые щавелевой кислотой: какао, шоколад, щавель, шпинат, петрушка, ревень, лук.
Рекомендуются: яблоки, груши, кизил, слива, виноград, айва, баклажаны, тыква, горох, огурцы, цветная капуста, грибы, продукты, богатые магнием.
Причины возникновения мочекаменной болезни разнообразны:
1) нарушения обмена веществ;
2) пороки анатомического развития мочевыводящих путей;
3) наследственные нефрозо- и нефритоподобные синдромы;
4) климатические и геохимические условия;
5) особенности питания (потребление большого количества белка, соли, сахара, кофеина, алкоголя и др.);
6) повышение функции околощитовидных желез и др.
Симптомы мочекаменной болезни:
внезапный приступ боли в пояснице (часто после физических нагрузок, тряски, обильного питья), нередко сопровождающийся тошнотой и рвотой; боли отдают в подвздошную область; приступ колики может сопровождаться повышением температуры. Во многих случаях приступ мочекаменной болезни заканчивается выделением солей или небольшого камня. Камни, застрявшие в мочеточнике, нарушают отток мочи и провоцируют развитие острого воспаления.
На стадии, когда еще нет камней, а только нарушен солевой обмен и в моче изредка бывает песок, необходимо принять меры по предупреждению появления камней. Большую помощь в этом может оказать лечебное питание.
При назначении лечебного питания учитывают химический состав камней, химический состав и реакцию мочи, особенности обмена веществ, а также состояние почек, сердечнососудистой системы и органов пищеварения.
При мочекаменной болезни с образованием камней из солей мочевой кислоты (уратов) назначается диета, способствующая уменьшению образования мочевой кислоты и сдвигу реакции мочи в щелочную сторону.
Рекомендуется: небольшое уменьшение количества белков (до 70-80 г) и жиров (до 8090 г, в основном тугоплавких); физиологическая норма углеводов (400 г); обильное питье (не менее 2 л жидкости) между 4 основными приемами пищи; ограничивается поваренная соль до 10 г; увеличивается количество ощелачивающих продуктов (молочных и растительных).
Рекомендуются следующие продукты и блюда:
1) ржаной и пшеничный хлеб, ограничивается сдоба;
2) нежирные сорта мяса, птицы и рыбы в отварном, тушеном, запеченном виде 2-3 раза в неделю (по 150 г мяса или 160 г рыбы); допускается обжаривание мяса, рыбы, птицы после предварительного отваривания;
3) супы вегетарианские: овощные, картофельные, молочные, с добавлением круп, окрошка, свекольник, борщ, щи;
4) молоко и кисломолочные напитки, сметана, сыр, творог и блюда из него; молочные кисели;
5) овощи, картофель, фрукты и ягоды в сыром виде, в любой кулинарной обработке и в виде соков; особенно рекомендуются клюква, лимоны и другие цитрусовые, арбузы, персики, курага, урюк, груши, свекла, огурцы, сухофрукты; сок черной редьки с медом; винегреты, салаты из свежих и квашеных овощей, овощная икра;
6) мед, варенье, нешоколадные конфеты;
7) каши в небольшом количестве;
8) 1 яйцо в день;
9) сливочное несоленое и топленое масло, растительные масла;
10) некрепкий чай, некрепкий кофе с молоком, отвар шиповника, отвар пшеничных отрубей, квас, морсы, вода с соками.
Исключаются: кофе, крепкий чай, грибы, почки, печень, мозги, бобовые, мясные и рыбные консервы, колбасы, копчености, соленая рыба, соленые сыры и закуски, щавель, шпинат, цветная капуста и супы из них, ревень, инжир.
Рекомендуется разгрузочная диета — фруктовая, молочная, картофельная, картофельно-овощная.
Фруктовая диета: 1,5 кг разрешенных фруктов в сыром или запеченном виде съесть за 5 приемов в течение дня.
Кефирная диета: 1,2-1,5 л кефира (или любого другого разрешенного кисломолочного продукта) выпить за 6 приемов в течение дня.
Картофельная диета: 1,5 кг отварного в мундире или запеченного картофеля съесть за 5 приемов в течение дня.
При мочекаменной болезни со щелочной реакцией мочи и выпадением осадка фосфорно-калиевых солей (фосфатурия) назначается диета, восстанавливающая кислую реакцию мочи и препятствующая образованию осадка. По содержанию белков, жиров и углеводов эта диета соответствует физиологическим нормам.
Но в ней ограничиваются продукты с ощелачивающим действием и богатые кальцием (большинство овощей и плодов, молочные продукты): рекомендуются продукты, изменяющие реакцию мочи в кислую сторону (мучные изделия, крупы, рыба, мясо), обильное питье натощак или между приемами пищи (если нет противопоказаний).
Рекомендуются следующие продукты и блюда:
1) супы на слабом мясном, грибном, рыбном бульоне с лапшой, крупой, бобовыми;
2) мясо, рыба, птица; в малых количествах рыбные консервы; яйца в различных видах (желательно только белок яйца), не менее одного в день;
3) различные виды мучных изделий, приготовленные с ограничением желтков и молока;
4) крупяные каши на воде;
5) сметана как дополнение к блюдам; сливочное масло; растительные масла;
6) тыква, зеленый горошек, грибы, кислые сорта яблок, клюква, брусника;
7) мед;
8) сахар, желе и кисели из кислых плодов и ягод, кондитерские изделия;
9) некрепкий чай и кофе без добавления молока, отвар шиповника, морсы из клюквы или брусники.
Запрещаются:
1) соленые и копченые рыба и мясо;
2) овощные, фруктовые и молочные супы;
3) молоко и кисломолочные напитки, творог, сыр;
4) овощные салаты, винегреты, овощные консервы, картофель;
5) овощные, ягодные и фруктовые соки.
Ограничиваются мясные и кулинарные жиры. Нарушение обмена веществ в организме может привести к цистинурии — усиленному образованию в организме аминокислоты цистина и выделению его с мочой в большом количестве. Диета при этом заболевании: рекомендуется полностью исключить рыбу, грибы, творог, сыр, яичный белок, принимать аскорбиновую кислоту и витамин В6.
В острый период болезни рекомендуется перейти на картофельно-овощную диету, ежедневно употреблять сливочное масло и пшеничный хлеб, пить много жидкости (до 2 л в сутки).
Б.Ю. Ламихов, С.В. Глущенко, Д.А. Никулин, В.А. Подколзина, М.В. Бигеева, Е.А. Матыкина
Причины, симптомы, диагностика, осложнения инфекций мочевыводящих путей
Инфекция мочевыводящих путей возникает в результате деятельности одного или более видов микроорганизмов, заражающих мочевой пузырь, уретру и другие части мочевой системы. Воспаление мочевого пузыря называется
циститом
.
Основные проявления данных заболеваний – чувство жжения при деуринации, учащенные деуринации. Воспаление может вызывать боли в пояснице, повышение температуры и боли в нижней абдоминальной области. Моча может иметь примесь крови. Инфекции мочевыводящих путей чаще возникают у женщин, чем у мужчин.
Эта патология определяется по показателям, получаемым в результате анализа мочи, а также посева мочи на бактерии. В итоге определяется повышенное количество бактерий и лейкоцитов.
На запущенных стадиях инфекции мочевых путей, микроорганизмы могут из мочевого пузыря проникнуть в почки, вследствие чего может развиться пиелонефрит.
Инфекция мочевыводящих путей обычно возникает вследствие наличия препятствий, мешающих нормальному току мочи. Преграды могут быть врожденными, например узкая уретра. У детей с данной болезнью часто наблюдаются сравнительно малые отклонения в строении мочевыводящих путей.
У женщин после родов повреждены ткани, вследствие чего могут возникнуть препятствия для нормального тока мочи. Также препятствовать току мочи могут опухоли близлежащих тканей, разрастание соединительной ткани и камни в почках. Когда моча задерживается в мочевом пузыре, бактерии, находящиеся в нем, начинают активно делиться и возникает воспалительный процесс.
Острый цистит Острый цистит – это инфекционное воспаление внутренней поверхности мочевого пузыря. Возбудителями патологии служат бактерии (хламидии, трихомонады) и вирусы. Обычно микроорганизмы попадают в мочевой пузырь по уретре (например, при использовании катетера), редко – из почек, других органов.
При остром цистите болезнь обычно проявляется резко (после охлаждения тела или другого фактора). Хронический цистит как правило развивается в виде осложнения при других патологиях мочеполовой системы. Обычно этими патологиями бывают: аденома простаты, мочекаменная болезнь, стеноз мочеиспускательного канала и другие.
Профилактика В целях профилактики инфекционных заболеваний мочевыводящих путей необходимо укреплять иммунитет. Для этого, помимо употребления биодобавок, рекомендуется вести здоровый образ жизни, придерживаться сбалансированной системы питания и отказаться от вредных привычек.
ВНИМАНИЕ! Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется широкому кругу читателей для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
Проблемы с мочевыводящей системой возникают в любом возрасте. У детей данные заболевания трудно диагностировать. Распространенность зависит от пола и возраста. Девочки страдают в возрасте от 2 до 12 лет, мальчики — чаще всего в младенчестве. Лечение инфекции мочевыводящих путей у детей будет эффективным при своевременном обращении к специалисту. Оно проходит в стационаре под наблюдением терапевта и уролога в течение 10-14 дней.
Классификация

Урология определяет инфекции мочевыводящих путей у детей по МКБ-10, что необходимо для подтверждения этиологии, морфологии, патогенеза для каждого отдельно взятого случая. Всем инфекционным процессам, происходящим в органах образования и выведения мочи, присвоены коды по МКБ-10 от N00 до N99.
Локализация процесса воспаления влияет на вид болезни. В верхнем отделе развивается пиелит и пиелонефрит – болезни почек и мочеточников. В среднем – уретрит, в нижней части – цистит. Страдают уретра и мочевой пузырь. Имеет значение период заболевания, который отличается начальной формой, повторной и рецидивом. Вторая наступает при недолеченной патологии.
Выраженность клинических симптомов поможет определить тяжесть течения. Легкая форма сопровождается невысокой температурой, которая практически не повышается. У крохи наблюдается незначительная дегидратация. Тяжелая форма проявляется сепсисом, лихорадкой, рвотой.
Какими симптомами проявляется заболевание
Признаки инфекции мочевыводящих путей у детей начинаются с лихорадки (почти в 90 % случаев). Если ее нет, обращают внимание на общее состояние и дополнительные характеристики. Они отличаются в зависимости от возраста ребенка, так как груднички не всегда могут показать, что чувствуют. Выражают боль они плачем и стучат ножками. Чаще всего отмечаются:
- Плохой аппетит.
- Боль при мочеиспускании.
- Мутная моча или с кровью.
- Рвота.
- Раздражительность.
При воспалении органов в верхней части развивается артериальная гипертензия, почечное поражение, происходит образование рубцов. Осложненные инфекции мочевыводящих путей у детей до года происходят при врожденных аномалиях, везикоуретеральном рефлюксе высшего уровня. Пиелонефрит у малышей может проявиться легким недомоганием, усталостью, вялостью. Часто такое случается у мальчиков до 6 месяцев и у девочек до года.
Инфекция мочевыводящих путей у детей 2 лет проходит под картиной сепсиса. Пиелонефрит рассматривают, когда температура поднимается до 39 градусов. Лихорадочное состояние длится более двух дней, а другие симптомы могут не проявляться. Позднее добавляется боль в пояснице с одной или двух сторон. Реже беспокоит диарея, рвота, боль в животе.

При цистите и уретрите лихорадка практически отсутствует, однако характерны боль и жжение при мочеиспускании, давление в животе. Ребенок часто ходит в туалет. Если вовремя не лечить инфекции мочевыводящих путей у детей, к трем годам развивается вторичный энурез. Дифференциальная диагностика позволит на ранней стадии выявить сопутствующие заболевания: баланит у мальчиков и вульвит у девочек.
Клиническая картина
Симптомы отличаются в зависимости от степени тяжести, локализации воспаления, типа инфекции и состояния иммунитета малыша. Они укажут на методы выбора лечения и диагностики. Важно обращать внимание на мелочи, так как они укажут не только на степень болезни, но и на запущенность состояния здоровья и сопутствующие недуги.

Какие можно выделить инфекции мочевыводящих путей у ребенка 2 года жизни? Пиелонефрит может проявиться у малыша независимо от возраста. Он характеризуется интоксикацией и высокой температурой. Сначала нарушается аппетит, затем ребенок полностью отказывается от пищи. В этом возрасте отмечают менингеальную симптоматику. Если вовремя не получить полноценное лечение, развивается хроническая форма почечной недостаточности.
Цистит – болезнь, при которой детям часто хочется в туалет. Они могут опорожнять мочевой пузырь каждые 10-15 минут с ощущением рези и боли. Вследствие раздражения слизистой оболочки возникает чувство неполного опорожнения, поэтому отмечают недержание мочи. У грудных младенцев мочеиспускание отсутствует, температура достигает отметки 40 градусов. Чаще возникает у девочек. Несвоевременное лечение приводит к пиелонефриту.
Бактериурия – заболевание, при котором в урине размножаются бактерии. Их выявляют только после проведения лабораторных исследований. Родители часто пропускают инфекцию мочевыводящих путей у детей до года, так как малыш не жалуется. Однако моча становится мутной, имеет неприятный запах, в ней появляются хлопья, примеси и кровь.
Причины развития воспаления

Болезни появляются вследствие воздействия энтеробактерий, включая кишечную палочку. На развитие влияет микоплазмоз и урогенитальный хламидиоз. Среди причин инфекции мочевыводящих путей у детей — анемия, иммунодефицит. Сюда относится нарушение уродинамики:
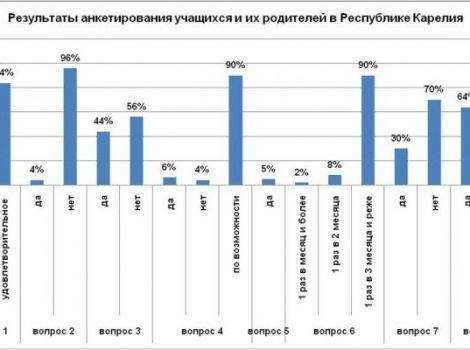
- Пиелоэктазия.
- Дистопия почек.
- Дивертикул мочевого пузыря.
- Поликистоз.
- Мочекаменная болезнь.
- Инфицирование матери в период беременности.
- Уретероцела.
- Синехия половых губ у девочек.
- Фимоз у мальчиков.
Имеет значение присутствие патогенных серотипов в организме, недостаточная выработка антител, ишемия, операции на органах мочевыделительной системы. Проблемы возникают при дисбактериозе, колите, частых запорах. Увеличивают риск развития болезни обменные нарушения. Необходимо следить за гигиеной половых органов. Правильная техника подмывания исключит занесение инфекции в мочеполовые пути.
Патогенная флора включает в себя кишечную палочку, которую выявляют у 80 % детей. Кроме этого, на развитие инфекции мочевыводящих путей у детей влияют бактерии из класса энтерококковых, стафилококковых. Чаще всего болезнь начинается с одного возбудителя. Если же иммунитет снижен, имеются врожденные аномалии, в процессе принимают участие несколько видов вирусов. У слабых малышей происходит наслоение бактериальной инфекции за счет развития грибка.
Определенный код инфекции мочевыводящих путей у детей в МКБ-10 необходим для планирования диагностики, подбора профилактических мер, для назначения лечения. Комплексный подход поможет устранить проблемы. В него входит полноценное медикаментозное лечение, диета и соблюдение правил гигиены.
Диагностика определения заболеваний
Необходимо провести ряд серьезных обследований. Тяжесть и остроту выясняют с помощью анализа крови. В нем отражается содержание лейкоцитов и уровень острофазных белков. Основой выступает бактериологический посев мочи. С его помощью подтвердят степень бактериурии, восприимчивость к антибиотикам.
Дополнительно назначают пробы мочи на микоплазмы, уреплазму, хламидии. Необходимо сделать УЗИ почек, мочевого пузыря, сосудов. На снимке просматриваются аномалии органов мочевой системы и нарушение оттока мочи. При частых обострениях ребенку в период ремиссии делают урографию с использованием контрастного вещества. Подтвердить повреждение паренхимы почки поможет статическая и динамическая сцинтиграфия.
Клинические рекомендации при инфекции мочевыводящих путей у детей предоставляет педиатр, нефролог, уролог и гинеколог. Специалисты назначают исследования по Зимницкому и Нечипоренко. В крови признаки воспаления проявляются повышенным СО, лейкоцитозом, альфа-глобулинами. При специфической инфекции берут пробу ПЦР.
Методы подтверждения инфицирования
Возникшие проблемы в нижнем отделе мочевыделительной системы определяют с помощью эндоскопии. Цистоскопия и уретроскопия поможет обнаружить цистит, уретрит, аномалии в строении мочеточника. Анатомические изменения диагностируются в виде таких отклонений:
- Удвоенная чашечно-лоханочная система почки.
- Недоразвития структур.
- Гипоплазия.
- Аплазия почки, ее отсутствие.
- Расширение почечной лоханки.
Среди функциональных отклонений находится мочеточниковый рефлюкс с нарушением оттока мочи. Отклонение приводит к нарушению обмена в почках. Детей принимают в специализированном отделении урологического профиля. Здесь врачи применяют тест-полоски, чтобы уже за несколько минут выявить бактерии в моче. Лейкоциты выявляют с помощью аналогичного теста, чувствительного к эстеразе.
Лечение заболеваний у детей
Рекомендации при инфекции мочевыводящих путей у детей должны соблюдаться полностью, чтобы добиться скорого выздоровления. Понадобится комплексное и индивидуальное лечение. При цистите прием препаратов осуществляется дома, если мама строго выполняет предписания врача.
Пиелонефрит поддается лечению в стационаре. Младенцам до двух лет настоятельно рекомендуют госпитализацию. Детям проводят инфузионную терапию и вводят антибиотики. При болевых ощущениях и лихорадке назначают постельный режим. Диета включает в себя частое употребление пищи маленькими порциями. Это позволит снизить нагрузку на слизистые оболочки, канальцы почек.
Лекарственная терапия необходима для лечения инфекции мочевыводящих путей у детей уже на начальном этапе. Противомикробные средства обладают широким спектром действия. При цистите прием препаратов осуществляется не менее недели, при пиелонефрите – 10-14 дней. При необходимости назначают уроантисептики. Для снятия боли понадобятся спазмолитики. Курс антибиотиков проводят обязательно, а затем сдают повторные анализы.
Среди клинических рекомендаций инфекции мочевыводящих путей у детей находится диета. Нарушение работы почек говорит о том, что необходимо снизить потребление соли, ограничить количество жидкости. Рекомендуется употреблять белковую и растительную пищу, молочные продукты. В рационе не должны присутствовать жирные и жареные блюда, кислые фрукты. Они раздражают слизистую. Нельзя киви, виноград, томаты, цитрусовые, гранат.
Острые формы заболеваний: что делать
Лечение инфекции мочевыводящих путей у детей в виде острого пиелонефрита начинают как можно раньше. Это позволит избежать риска развития почечного рубцевания. В первые сутки после определения ИМВП назначают терапию с помощью бактерицидных антибиотиков. Их подбирают на основании полученных диагностических результатов. Обращают внимание на состояние ребенка.
Фторхинолы практически не используются в педиатрии, так как повышается риск повреждения растущих суставов. Препараты применяют для лечения детей старшего возраста, но не в качестве средств первого выбора. Пять дней назначают средства, которые вводят подкожно или внутримышечно. После этого принимают антибиотики перорально.
Первоначальная фаза лечения самая важная, однако у детей часто возникает рвота. В этом случае назначают такие препараты, как «Цефиксим», «Цефизокс». Многочисленные положительные отзывы при инфекции мочевыводящих путей у ребенка получила терапия аминопенициллинами или цефалоспоринами. Понадобятся препараты с жаропонижающим и противовоспалительным действием. Сюда относится «Нурофен», «Парацетамол». Для профилактики судорог дают «Диазепам».
При лечении необходим полноценный отдых. Малыш должен находиться в тепле, потреблять достаточно жидкости, не должен чувствовать жажду. Регулярное питье увеличит выход мочи. В это врем я происходит выход продуктов воспаления, ограничение распространения бактерий. Напитки и блюда должны быть теплыми. Рекомендуются травяные сборы, если ребенок соглашается их пить.
На что обратить внимание при лечении
Для лечения острого цистита эффективность терапии обусловлена пробой к чувствительности бактерий. Проверяют мочу перед назначением антибиотиков. В некоторых случаях понадобится применение химиотерапевтических лекарственных средств. Продолжительность лечения зависит от запущенности и стадии болезни.
Детям назначают препараты на период до 5 дней. В это время не должно быть много подвижных игр, больше постельного режима. Разрешается употребление морсов и минеральной воды без газа. Обязательны антигистаминные препараты, снижающие негативное воздействие на кишечник. Закрепить результат и предотвратить рецидив помогут физиотерапевтические процедуры. Хорошо себя зарекомендовали ванночки с ромашкой, календулой и шалфеем.
Профилактика и прогноз болезни
Некоторые дети склонны к инфекциям мочевой системы. Использование простых комплексов поможет минимизировать риск их развития. Питьевой режим необходим даже грудничкам. Жидкость предотвратит запоры, влияющие на развитие бактерий. Если уже начался прикорм, рекомендуется разнообразить питание овощами и цельнозерновыми продуктами.
Врачи не рекомендуют бросать кормление грудью. Молоко защитит кроху от инфицирования. Если есть возможность держаться на естественном вскармливании, процесс стоит продолжать как можно дольше. Девочкам не обмывают гениталии жидким мылом. При смене подгузников используют влажные салфетки. Правила гигиены помогут предотвратить развитие бактерий в моче. Однако важно своевременно обращаться к специалистам, чтобы при первых подозрениях развития инфекции сдать анализы и приступить к лечению.
Спрогнозировать течение болезни сложно. Есть несколько факторов, влияющих на заболевания мочевой системы:
- Врожденные отклонения.
- Иммунитет малыша.
- Переносимость лекарств.
- Оказание полноценной помощи.
Врожденные аномалии указывают на то, что понадобится индивидуальная консультация нефролога или уролога. Если девочка уже болела воспалением мочевыводящих путей, показаны препараты группы нитрофуранов. Родители должны заботиться о здоровье малышей сразу после рождения. Не допускают переохлаждения, регулярно меняют подгузник, следят за мочеиспусканием, цветом и характеристиками мочи. Важно обращать внимание на жалобы малыша.

У маленьких детей поражения в органах мочевыведения особенно опасны. Несвоевременное обращение может привести к поражению паренхиматозной ткани почки. При этом развивается необратимая реакция с последующим поражением ткани. Болезни на ранней стадии поддаются лечению, а постоянное соблюдение правил позволит избежать рецидивов и не допустит развития хронической стадии и осложнений.