
Народные средства и диеты
27.10.2017
4.7 тыс.
3.1 тыс.
6 мин.
Диета при неспецифическом язвенном колите – это важнейшая составляющая терапии заболевания. При обострении применяется лечебный стол №4, через некоторое время переходят к столу №4б (в фазе нерезкого обострения), а в период ремиссии – к диете №4в. Целью такого питания является максимальная защита кишечника и обеспечение условий для устранения воспалительного процесса и нормализации пищеварительной функции.
ВАЖНО ЗНАТЬ! Изменение цвета кала, диарея или понос говорит о наличии в организме… >>
Содержание
- 1 1 Особенности питания при заболевании
- 2 2 Примерное меню на неделю
- 3 И немного о секретах…
- 4 Причины
- 5 Классификация
- 6 Симптомы
- 7 Осложнения
- 8 Диагностика
- 9 Лечение
- 10 Прогноз
- 11 Профилактика
- 12 Резюме для родителей
- 13 Правила питания
- 14 Какие продукты разрешаются?
- 15 Запрещенные продукты
- 16 Меню и стадии развития болезни
- 17 Самые популярные диеты
1 Особенности питания при заболевании
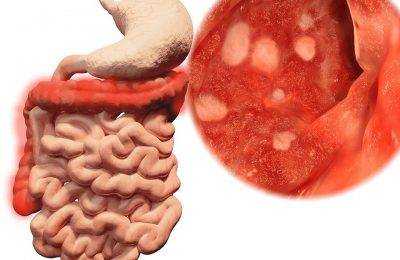
Неспецифический язвенный колит (сокращенно он называется НЯК) представляет собой воспалительное заболевание толстой и прямой кишок, сопровождающееся частыми кровотечениями. Для этой болезни характерно нарушение обменных процессов, поскольку ухудшается всасывание, увеличиваются потери белка, часто наблюдается анемия (малокровие). Питание людей, страдающих этим заболеванием прямой и толстой кишки, зависит от стадии развития. В период обострения, когда человек находится в стационаре, в первые два дня врач может назначить лечебное голодание. В дальнейшем в течение недели нужно соблюдать диету №4, а затем переходить к менее строгим столам №4б и 4в, но каждый раз только после консультации с врачом.
При обострении НЯК калорийность рациона снижается. Это делается за счет углеводов и жиров, но белки организм должен получать в нормальном количестве. Диета №4 из-за сильно сниженной энергетической ценности может назначаться только в том случае, если пациент соблюдает постельный режим. Ее применяют недолго. По мере ликвидации острых симптомов болезни пациента постепенно переводят на менее строгую диету №4б, которая называется колитно-протертой. Она может соблюдаться в течение длительного времени, пока человека не переведут на рацион №4в.
Наличие прямой связи между НЯК и истощением организма в некоторых случаях заставляет пересмотреть энергетическую ценность рациона в сторону ее повышения. Это заболевание может сопровождаться нарушениями водно-солевого обмена, аллергическими реакциями, запорами или поносом. В таких случаях диета корректируется. При наличии диареи в большей степени ограничиваются жиры и принимаются меры против обезвоживания организма. Для борьбы с запорами включают в рацион однодневный кефир. Для лечения аллергии ограничивают углеводы. При кишечных кровотечениях вводят продукты, богатые кальцием.
У ребенка после тяжелых инфекционных заболеваний тоже может развиться колит. Но к диете подход будет другим, поскольку важно, чтобы по содержанию белков, жиров и углеводов питание соответствовало возрастным нормам.
Как улучшить пищеварение в домашних условиях
1.1 Лечебные диеты
Питание при самой строгой диете №4 исключает любые механические или химические раздражители, которые способствуют процессам брожения в кишечнике. Энергетическая ценность суточного рациона составляет 2050 ккал. Кулинарная обработка предполагает готовку на пару или отварные продукты. Все блюда подают жидкими, протертыми или в виде пюре. Они должны быть теплыми, но не горячими.
Исключаются из рациона:
- 1. Свежий хлеб, как ржаной, так и пшеничный. Вместо него можно есть выпечку предыдущего дня и сухарики, но в ограниченных количествах.
- 2. Жирные сорта мяса, копчености, соленая рыба, консервы и т. д.
- 3. Яйца, сваренные вкрутую.
- 4. Цельное молоко, любые сорта сыра, сливки, сметана (независимо от ее жирности) и даже кефир.
- 5. Макаронные запеканки, перловая, пшенная, ячневая каши.
- 6. Овощи.
- 7. Свежие фрукты.
- 8. Мед, варенье, любые сладости.
- 9. Крепкие бульоны, молочные и овощные супы.
- 10. Пряности.
- 11. Кофе с молоком, квас, виноградный сок.
При этой диете из жиров можно употреблять сливочное масло, которое в небольших количествах добавляется в блюда. Разрешаются:
- 1. Нежирные сорта мяса и рыбы. Необходимо пересмотреть даже привычные рецепты. Фарш для паровых котлет необходимо пропустить через мясорубку не один, а 2-3 раза, а и вместо хлеба в него добавляют рис.
- 2. Протертый творог.
- 3. Паровой омлет, яйца всмятку (но не более одного в день ).
- 4. Каша из рисовой, геркулесовой или манной крупы, сваренные на воде. Можно есть и гречку, но только протертую, вермишель. Из круп допускается готовить на пару пудинги.
- 5. Суп на некрепком курином бульоне, с вермишелью или рисом.
- 6. Яблочное пюре.
- 7. Кисель из некислых фруктов.
- 8. Из напитков – отвары сухофруктов (только айвы, шиповника, черники), кофе или чай без добавок.
При диете №4б рацион становится более калорийным – 2900-3600 ккал в сутки. Пищу можно не только варить, но и запекать, но только без грубой корки. Рекомендуется мясо нежирных сортов. Помимо котлет, фрикаделей и суфле, можно есть его в запеченном виде. Из молочных продуктов, в отличие от предыдущего рациона питания, разрешаются сливки, молочнокислые продукты, в том числе кефир и неострые сыры, некислая сметана. Кашу по-прежнему варят на воде, но уже можно добавить немного молока. При этой диете разрешается есть почти все овощи, кроме редиса, капусты, огурцов, грибов, лука и шпината, но только в отварном виде. Из сладостей разрешены мармелад, зефир и пастила.
Такая же энергетическая ценность сохраняется и для диеты №4в. Пищу можно не только варить и запекать, но и тушить, подавать ее разрешается неизмельченной. Жареные блюда ограничивают, хотя полностью и не исключают. Рацион будет шире, чем при диете №4б. Кроме вчерашнего хлеба можно есть несдобные булочки или даже пирожки с яблоками и повидлом, количество яиц увеличивается до 2 в день. Можно есть творожные и макаронные запеканки, разрешается картофель в небольшом количестве, овощи и фрукты (в запеченном или тушеном виде).

2 Примерное меню на неделю
Меню на неделю при обострении не будет разнообразным. Но на стадии ремиссии его можно сделать вполне приемлемым. В течение недели рацион рекомендуется расписать следующим образом:
- 1. Понедельник. На завтрак – рисовая каша с небольшим количеством сливочного масла, паровая куриная котлета и сладкий чай. На второй завтрак – черничный кисель и немного сухариков. На обед – картофельный суп с фрикадельками, макаронная запеканка и компот из сухофруктов. На полдник – печеное яблоко. На ужин – картофельное пюре с паровой рыбной котлетой и чашкой чая. На ночь можно выпить кефира. В течение дня разрешается съесть до 200 г вчерашнего хлеба.
- 2. Вторник. На завтрак – манная каша, приготовленная на воде, но с добавлением молока, кофе. На второй завтрак – чашка чая и несдобное печенье. На обед – суп с овсяной крупой и паровая котлета из кролика. На полдник – кофе и несколько тостов из подсушенного хлеба. На ужин – отварная вермишель, кусок неострого сыра. На ночь можно съесть печеное яблоко.
- 3. Среда. На завтрак — протертый свежий творог, можно заправить его сметаной и добавить сахара. На второй завтрак – печеное яблоко и чай с молоком. На обед – картофельная запеканка с мясным фаршем. На полдник – банан. На ужин – паровой омлет и запеченная индейка. На ночь можно выпить стакан кефира.
- 4. Четверг. На завтрак – овсяная каша, сваренная на воде (можно добавить немного молока ), чашка кофе. На второй завтрак – тосты из подсушенного хлеба, молочный кисель. На обед – суп с цветной капустой. На полдник – печеное яблоко, сухарики. На ужин – отварная рыба с картофельным пюре, некрепкий чай с сухариками.
- 5. Пятница. На завтрак – протертая гречневая каша со сливочным маслом, чашка чая. На второй завтрак – банан, компот из сухофруктов. На обед – суп с вермишелью, паровая котлета из индейки. На полдник – тосты и кофе. На ужин – суфле из индейки или курицы, приготовленное в духовке.
- 6. Суббота. На завтрак – творожная запеканка, чашка кофе. На второй завтрак – печеное яблоко. Можно добавить мармелад или зефир. На обед – овощной суп на некрепком мясном бульоне. На полдник – тосты и чай. На ужин – мясной рулет, запеченный в духовке. На гарнир можно подать рис.
- 7. Воскресенье. На завтрак – паровой омлет, тосты, чашка кофе. На второй завтрак – сухое печенье и компот из сухофруктов. На обед – картофельный суп, паровая куриная котлета. На ужин – макаронная запеканка.
По поводу каждого продукта нужно советоваться с врачом. При запорах рис можно есть только в ограниченных количествах.
И немного о секретах…
Если вы когда-нибудь пытались вылечить ПАНКРЕАТИТ, если да, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, просто не работает;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- ПОБОЧНЫЕ ДЕЙСТВИЯ ПРИ ПРИЕМЕ ТАБЛЕТОК;
А теперь ответьте на вопрос: Вас это устраивает? Правильно — пора с этим кончать! Согласны? Не сливайте деньги на бесполезное лечение и не тратьте время? Имено поэтому мы решили опубликовать ЭТУ ССЫЛКУ на блог одной нашей читательницы, где она подробно описывает как она вылечила панкреатит без таблеток, потому что научно доказано, что таблетками его не вылечить. Вот проверенный способ…
Неспецифический язвенный колит (НЯК) – тяжелая хроническая патология толстого кишечника воспалительно-дистрофического характера, имеющая непрерывное или рецидивирующее течение и приводящая к развитию местных или системных осложнений.
Процесс локализуется в прямой кишке (язвенный проктит) и распространяется по толстому кишечнику. При поражении слизистой на всем протяжении толстого кишечника говорят о панколите.
Преобладает распространенность заболевания среди населения индустриально развитых стран. За последние 20 лет отмечается рост заболеваемости не только у взрослых, а и у детей всех возрастов.
НЯК может развиваться в любом возрасте детей, составляя от 8 до 15 % общей заболеваемости. Груднички страдают этой патологией редко. В раннем возрасте больше болеют мальчики, а в подростковом болезнь поражает чаще девочек.
Причины
Согласно инфекционной теории, пусковым фактором развития НЯК может стать инфекция, например, перенесенный ребенком сальмонеллез.
Установить точную причину развития НЯК ученым не удалось. Теорий об этиологии болезни много. Среди них наиболее признанными являются:
- Инфекционная: согласно ей, спровоцировать начало НЯК могут:
- бактерии (при таких кишечных инфекциях, как сальмонеллез, дизентерия, коли-инфекция);
- токсины микроорганизмов;
- вирусы (при ОРВИ, скарлатине, гриппе).
- Психогенная: развитие язвенного поражения кишечника провоцируют стрессовые ситуации, психотравмы.
- Иммуногенная: заболевание вызвано недоразвитием или сбоем иммунной системы.
По мнению некоторых специалистов, играет важную роль наследственная предрасположенность – наличие у близких родственников иммунных или аллергических заболеваний.
Не исключают также повреждение слизистой некоторыми ингредиентами пищи, ятрогенным действием некоторых лекарственных препаратов.
При НЯК возникает целая цепочка патологических процессов, самоподдерживающихся в организме: вначале они неспецифические, а затем переходят в аутоиммунные, повреждающие органы-мишени.
Некоторые ученые считают основой развития НЯК знергетическую недостаточность в эпителиальных клетках слизистой кишечника, так как у больных обнаруживается изменившийся состав гликопротеидов (специальных белков).
Классификация
По локализации поражения кишечника выделяют колит:
- дистальный (поражение толстой кишки в конечных отделах);
- левосторонний (процесс локализован в нисходящей толстой кишке и прямой);
- тотальный (толстый кишечник поражен на всем протяжении);
- внекишечные проявления заболевания и осложнения.
Различают формы НЯК у детей:
- непрерывную, при которой полного выздоровления не наступает, достигается лишь период улучшения, сменяющийся обострением;
- рецидивирующую, при которой возможно достижение полной ремиссии, продолжающейся у некоторых детей несколько лет.
Выделяют такие варианты течения язвенного колита:
- молниеносное (фульминантное);
- острое;
- хроническое (волнообразное).
Острое и молниеносное течение характерны для тяжелой формы НЯКа. Причем молниеносное способно привести к летальному исходу за 2-3 недели; к счастью, у детей оно развивается крайне редко.
По степени тяжести НЯК может быть легким, среднетяжелым и тяжелым. Активность процесса может быть минимальной, умеренно выраженной и резко выраженной. Болезнь может быть в фазе обострения или ремиссии.
Симптомы

основной симптом НЯК — жидкий зловонный стул с частотой до 20 раз в сутки.
Проявления заболевания зависят от формы и течения, степени тяжести колита, возраста детей. Наиболее характерными симптомами НЯК являются понос, примесь крови в испражнениях, боли в животе.
Начало заболевания может быть постепенным или острым, внезапным. Почти у каждого второго ребенка НЯК развивается исподволь. В большинстве случаев стул жидкий и зловонный, с наличием примесей слизи, крови (иногда еще и гноя). Частота стула разная – от 4 до 20 и больше раз за сутки в зависимости от тяжести.
При легкой степени колита в стуле отмечаются прожилки крови, при тяжелой – примесь крови значительная, стул может выглядеть как жидкая кровавая масса. Понос с кровью сопровождается болями в нижних отделах живота (больше слева) или в области пупка. Характерны тенезмы (болезненный акт дефекации), учащение стула в ночное время.
Боли могут распространяться и по всему животу. Они могут носить схваткообразный характер, предшествовать опорожнению кишечника или сопровождать его. Некоторые дети ощущают боли при приеме пищи.
Иногда НЯК начинается с появления жидкого стула без примесей, а кровь и слизь обнаруживаются в кале по прошествии 2-3 месяцев. При тяжело протекающем язвенном колите повышается температура тела в пределах 38 °С, появляются симптомы интоксикации. Иногда ребенку ошибочно ставят диагноз «дизентерия». Обострения болезни расцениваются как хроническая дизентерия, а НЯК диагностируется поздно.
У детей с НЯК отмечается снижение аппетита, выраженная слабость, вздутие живота, анемия, потеря веса. При осмотре отмечается урчание, прощупывается болезненная спазмированная сигмовидная кишка. Печень увеличивается практически у всех детей, иногда отмечается и увеличение селезенки. В редких случаях при этом заболевании возникают запоры. По мере продолжения болезни боли в животе беспокоят реже. Упорный болевой синдром наблюдается при осложненном течении НЯК.
Осложнения
НЯК при длительном течении может приводить к местным и системным осложнениям.
К местным осложнениям относятся:
- Поражение в области ануса и прямой кишки:
- геморрой;
- несостоятельность сфинктера (недержание газов и кала);
- свищи;
- трещины;
- абсцессы.
- Перфорация кишки и последующее развитие перитонита (воспаление серозной оболочки брюшной полости).
- Кишечное кровотечение.
- Стриктура (суженный просвет) толстой кишки за счет рубцевания язв.
- Острая токсическая дилятация (расширение) толстого кишечника.
- Рак толстого кишечника.
У детей местные осложнения развиваются в редких случаях. Наиболее частым при любой форме НЯК является дисбактериоз (нарушение баланса полезной микрофлоры в кишечнике).
Внекишечные, или системные, осложнения отличаются многообразием:
- поражение кожи (пиодермия, рожистое воспаление, трофические язвы, узловатая эритема);
- поражение слизистых (афтозный стоматит);
- гепатит (воспаление ткани печени) и склерозирующий холангит (воспаление желчных путей);
- панкреатит (воспалительный процесс в поджелудочной железе);
- артриты (воспаление суставов, артралгия (боли в суставах));
- пневмония (воспаление легких);
- поражение глаз (эписклерит, увеит – воспаление оболочек глаза);
При осмотре ребенка можно выявить проявления гиповитаминоза и хронической интоксикации:
- бледные, с сероватым оттенком кожные покровы;
- синие круги возле глаз;
- тусклые волосы;
- заеды;
- сухие с трещинами губы;
- ломкость ногтей.
Отмечается также учащение сердцебиений, аритмии, может выслушиваться шум в сердце, часто возникает одышка. При активном гепатите появляется желтушность кожи и слизистых. Ребенок отстает не только в физическом, а и в половом развитии. У девочек-подростков в активной фазе болезни может нарушаться менструальный цикл (возникает вторичная аменорея).
При хроническом процессе угнетается эритропоэз (выработка эритроцитов), что способствует, помимо кровотечений, развитию анемии.
Спустя 8-10 лет от начала болезни повышается риск возникновения злокачественной опухоли в прямой кишке на 0,5-1 % ежегодно.
Диагностика
Врачу приходится дифференцировать НЯК с такими заболеваниями, как болезнь Крона, полипоз кишечника, дивертикулит, целиакия, туберкулез кишечника, опухоль толстой кишки и др.
НЯК диагностируют на основании жалоб ребенка и родителей, результатов осмотра, данных дополнительных методов обследования (инструментальных и лабораторных).
Инструментальные исследования:
- Основным, подтверждающим диагноз НЯК методом является эндоскопический осмотр кишечника (ректороманоскопия, колоноскопия) с проведением прицельной биопсии для гистологического исследования забранного материала.
Слизистая при осмотре легкоранима, отечная. На начальном этапе болезни отмечается покраснение слизистой и контактная кровоточивость, которую называют симптомом «кровавой росы», утолщение складок, несостоятельность сфинктеров.
В последующем выявляется эрозивно-язвенный процесс на слизистой толстой кишки, складчатость исчезает, анатомические изгибы сглажены, усиливается покраснение и отек, просвет кишки превращается в трубку. Могут обнаруживаться псевдополипы и микроабсцессы.
- Рентгенологическое исследование толстого кишечника, или ирригография, проводится по показаниям. Она выявляет нарушение гаустрации (циркулярных выпячиваний стенки ободочной кишки) – деформацию гаустров, асимметрию или полное исчезновение, в результате чего просвет кишки приобретает вид шланга со сглаженными изгибами и толстыми стенками.
Лабораторные исследования:
- общий анализ крови выявляет сниженный гемоглобин и уменьшение количества эритроцитов, увеличенное число лейкоцитов, ускоренную СОЭ;
- биохимический анализ сыворотки крови обнаруживает снижение общего белка и нарушение соотношения его фракций (снижение альбуминов, повышение гамма-глобулинов), положительный С-реактивный белок, сниженный уровень сывороточного железа и изменение электролитного баланса крови;
- анализ кала на копрограмму выявляет повышенное количество эритроцитов и лейкоцитов, непереваренные мышечные волокна, слизь;
- анализ кала на дисбактериоз показывает сниженное количество кишечной палочки, сокращение или полное отсутствие бифидобактерий.
Лечение
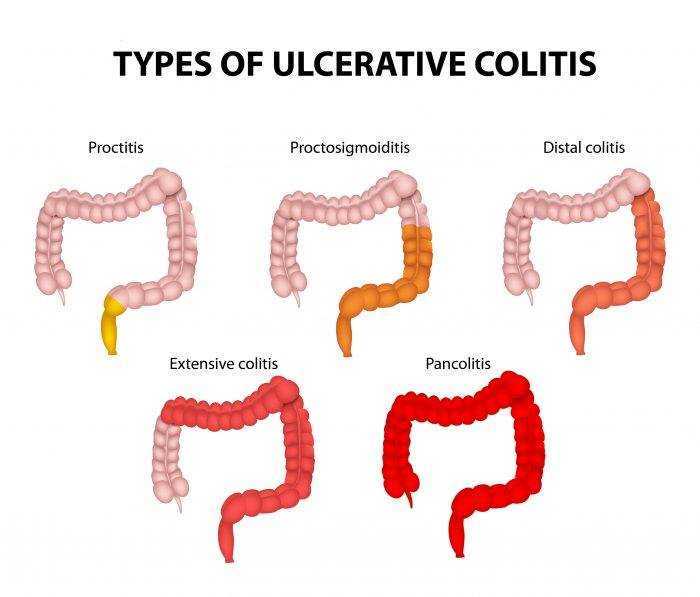
Виды НЯК в зависимости от уровня поражения толстой кишки.
Лечение НЯК приходится проводить в течение длительного времени, иногда несколько лет. Используются консервативные и оперативные методы.
Консервативное лечение должно быть комплексным. Целью проводимой терапии является перевод тяжелой формы болезни в более легкую и достижение длительной ремиссии.
Для эффективности лечения имеют значение:
- соблюдение рекомендуемого диетпитания;
- исключение переохлаждения;
- ограничение нагрузок;
- недопущение инфекционных болезней;
- психоэмоциональный покой без стрессов;
- исключение переутомления.
Так как у детей при НЯК развивается дефицит белка (в связи с потерями крови), снижение массы тела, то диета должна обеспечить организм белками для восполнения его недостачи. Причем 70 % их должны составлять животные белки. Диета рекомендуется в соответствии со столом №4 по Певзнеру.
Оптимальный состав суточного рациона:
- белки – 120-125 г;
- жиры – 55- 60 г;
- углеводы – 200-250 г.
Потребляемая пища должна быть механически щадящей. Поступление белков обеспечат рыбные и мясные блюда (в виде суфле и запеканок), кисломолочные продукты, яйца. У многих детей, страдающих НЯК, развивается пищевая аллергия (чаще всего на коровье молоко). В этих случаях из рациона исключаются все молочные продукты, разрешается только топленое сливочное масло.
Готовить пищу рекомендуется на пару или методом варки на воде или на слабом бульоне (рыбном или мясном). В качестве первого блюда используются слизистые супы. Можно в суп добавлять фрикадельки, отварное мясо, картофель, рис.
Кормить ребенка следует 5-6 раз в день пищей в теплом виде. Из меню нужно исключить продукты, богатые клетчаткой, усиливающие моторику кишечника, газообразование. Запрещены также острые блюда, приправы.
Полезными будут кисели, фруктово-ягодные отвары (из груши, черемухи, айвы, кизила, черники), крепкозаваренный чай (черный, зеленый), так как в них содержатся дубильные и вяжущие вещества. Кофе и какао исключаются.
При стойкой ремиссии в рацион вводится небольшое количество овощей (кабачков, моркови, цветной капусты, брокколи). Исключаются из употребления помидоры, дыни, арбузы, цитрусовые, виноград, земляника. При хорошей переносимости можно давать ребенку запеченные груши и яблоки, ежевику, чернику, гранаты, клюкву. Весьма полезным является сок черноплодной рябины.
На гарнир можно готовить картофель, кашу (пшеничную, рисовую), макароны. Яйца (2-3 в неделю) давать можно в виде омлета (приготовленного на пару) или сваренные всмятку. Разрешается употребление белого хлеба (вчерашней выпечки), галетного печенья. Свежую выпечку, конфеты нужно исключить.
Расширять рацион следует только по согласованию с лечащим врачом. Критерием правильной диеты и эффективности терапии служит прибавление веса тела у ребенка.
Основу медикаментозного лечения НЯК составляют производные 5-аминосалициловой кислоты – Салофальк, Сульфасалазин, Салазопиридазин. Более современным препаратом является Салофальк (Месакол, Месалазин), который можно использовать и местно в виде клизм или свечей. В качестве базисной терапии может применяться длительный курс Салофалька в сочетании с Вобэнзимом. Дозы препаратов и продолжительность курса определяет лечащий врач.
В случае непереносимости этих препаратов и при тяжелом течении болезни с внекишечными проявлениями могут назначаться глюкокортикостероидные препараты (Метипред, Преднизолон, Медрол). При противопоказаниях у ребенка к применению гормональных препаратов могут использоваться цитостатики (Азатиоприн).
Если высевается гнойная микрофлора из кишечника, то назначаются антибактериальные препараты. Для нормализации кишечного дисбиоза применяются бакпрепараты (Бифиформ, Хилак-форте, Бификол и др.).
В качестве симптоматической терапии могут назначаться Смекта, препараты железа, ранозаживляющие средства (местно, в микроклизмах). В лечении могут использоваться фитопрепараты, гомеопатические средства (Коэнзим композитум, Мукоза композитум).
Показаниями для хирургического лечения являются:
- возникшие осложнения (перфорация кишечника, сильное кровотечение, кишечная непроходимость);
- молниеносный НЯК, не реагирующий на проводимую терапию;
- неэффективность консервативного лечения.
Проводится субтотальная резекция толстого кишечника и накладывается илеоректальный анастомоз (соединение тонкого кишечника с прямой кишкой).
Прогноз
Прогноз для полного выздоровления неблагоприятный. У большинства детей удается добиться стойкой ремиссии и предотвратить развитие рецидива в период полового созревания.
Прогноз для жизни зависит от степени тяжести НЯК, течения его и развития осложнений.
Профилактика
Профилактические меры направляются на предотвращение рецидивов болезни. Нужно стараться не допускать заражения ребенка кишечными инфекциями, способными спровоцировать обострение НЯК.
Нельзя принимать медикаменты без врачебного назначения. Специалисты считают, что препараты из группы НПВС способствуют развитию рецидива.
Непременным условием является соблюдение диеты. Детям должен быть обеспечен охранительный режим: они освобождаются от уроков физкультуры, трудового лагеря и других нагрузок. Оптимальным вариантом является обучение на дому. Вакцинация проводится только по эпидемиологическим показаниям (после консультации с иммунологом) ослабленными вакцинами.
Ребенок после выписки из стационара находится на диспансерном учете у детского гастроэнтеролога. При длительности болезни свыше 10 лет показано ежегодное проведение колоноскопии с биопсией для своевременного выявления злокачественного перерождения слизистой кишечника.
Резюме для родителей
Сложно предупредить это тяжелое заболевание, к тому же его точная причина неизвестна. Необходимо стараться исключить установленные учеными провоцирующие возникновение НЯК факторы. В случае развития язвенного колита важно выполнять назначения врача, чтобы добиться длительной ремиссии болезни.
Неспецифический язвенный колит является достаточно серьезным заболеванием, которое требует своевременного лечения. Пациентам назначается не только медикаментозная терапия, но и дополнительные меры лечения, которые позволяют стабилизировать состояние больного. В большинстве случаев пациентам назначается диета при неспецифическом язвенном колите.
Правила питания
Диета как один из способов наладить работу ЖКТ.
При развитии заболевания диета должна разрабатываться только доктором, который учитывает особенности протекания заболевания, а также его стадию.
При правильном составлении диеты и придерживании ее правил больным улучшения будут отмечаться уже через неделю.
Пациенту рекомендуется готовить все блюда на пару. Также можно употреблять продукты в вареном виде категорически запрещается употребление чрезмерно холодной или очень горячей еды. Если в состав блюд входит большое количество калорий, то их необходимо употреблять до обеда.
После обеда пациентам рекомендуется только легкая пища. Больным назначается дробное питание. Они должны кушать от 5 до 6 раз в день. При этом порции у пациента должны быть максимально маленькими.
Больным неспецифическим язвенным колитом категорически запрещается кушать после девяти часов вечера. При подборе продуктов для больного рекомендуется отдавать предпочтение тем вариантам, в состав которых входит белок в большом количестве.
Человеку рекомендуется употреблять не менее 110 грамм белка в день. В меню пациента должна преобладать только натуральная пища. Выбирать для больных необходимо только свежие продукты питания.
Если у пациента наблюдается обострение неспецифического язвенного колита, то ему необходимо придерживаться стола №4. Данная диета назначается при разнообразных заболеваниях кишечника. Благодаря этому питанию снижается воспалительный процесс, а также устраняется брожение и гниение в кишечнике, что положительно влияет на процесс лечения.
С помощью диеты осуществляется нормализация работы пищеварительного тракта. Организм пациента может получать все необходимые питательные вещества. Действие диетического питания направлено на усиление моторики кишечника. В период его применения стабилизируется процесс выработки желудочного сока.
Назначение диеты осуществляется, если у пациента наблюдается острый, неспецифический или хронический колит. Длительность диеты должна составлять не менее 7 дней.
Если пациент при неспецифическом язвенном колите будет придерживаться всех правил питания, то это обеспечит высокую результативность лечения.
Какие продукты разрешаются?
Молочные продукты рекомендуются при колите.
При составлении диеты доктор в обязательном порядке учитывает список разрешенных и запрещенных продуктов.
К разрешенным относят мясо и птицу нежирных сортов. Специалисты рекомендуют кушать телятину, говядину, мясо кролика. Также рацион питания пациента должен состоять из молочных и кисломолочных продуктов:
- Нежирного творога;
- Йогуртов;
- Цельного молока.
Ежедневно больным можно употреблять по одному яйцу. Если у человека наблюдается обострение неспецифического язвенного колита, то ему разрешается употреблять только вареный белок. Доктора запрещают кушать яйца в вареном виде. При появлении заболевания разрешается кушать белый хлеб, только если его выпекали сутки назад.
Диета в обязательном порядке должна состоять из овощей. Они должны быть вареными или тушеными. Перед употреблением овощей их необходимо обязательно протирать через сито. Также больным разрешено употребление фруктов и десертов, которые не влияют на повышение кислотности желудка.
Торты и пирожные рекомендуется заменить ягодными киселями, морсами, пюре и т.д. Меню больного должно состоять из круп, в состав которых входит клетчатка. Из гречневой, рисовой, манной крупы необходимо готовить пудинги и запеканки.
Из напитков больным разрешается употребление зеленого, черного и травяного чаев, а также минеральной воды без газа. Все продукты могут использоваться для приготовления овощных пюре, запеканок, бульонов, желе, пудингов, салатов и других блюд. Все блюда необходимо готовить на пару или варить.
Благодаря широкому разнообразию разрешенных продуктов человеку с неспецифическим язвенным колитом можно обеспечить вкусное и полезное питание.
Запрещенные продукты
Сухофрукты нельзя употреблять при колите.
Во избежание появления осложнений неспецифического язвенного колита необходимо исключить из рациона питания определенные продукты.
Пациентам не стоит готовить пищу с применением пряностей, майонеза, соуса, томата. Также больным строго запрещен прием спиртных напитков. При диете необходимо полностью исключить джем и варенье из любых ягод и фруктов.
Доктора категорически запрещают больным неспецифическим язвенным колитом употреблять сухофрукты и компоты из них. При появлении болезни пациенту необходимо отказаться от сладостей и шоколада.
Также не стоит производить употребление копченостей. Доктора категорически запрещают разнообразные закуски с консервантами. Больной должен отказаться от мучных изделий:
- Выпечки;
- Макарон;
- Тортов;
- Печенья.
Приготовление наваристых, жирных и молочных супов категорически запрещено. Жирную птицу и мясо не стоит употреблять при неспецифическом язвенном колите.
Также не стоит употреблять перловую, ячневую и пшеничную крупу. От кефира, молока и сметаны необходимо отказаться. Доктора не рекомендуют кушать сырые и жаренные яйца. Употребление консервы строго запрещено.
Абсолютно все вышеперечисленные продукты необходимо исключить из рациона питания, независимо от стадии, формы и особенностей протекания болезни. При улучшении самочувствия больного доктор может разрешить ему некоторые продукты. Но, во избежание появления осложнений самопроизвольно их употреблять запрещено.
Меню и стадии развития болезни
Гастроэнтеролог поможет составить правильный рацион при язвенном колите.
Пациентам при язвенном колите меню назначает только гастроэнтеролог. Он определяет особенности развития болезни, на основе которых составляется меню.
Если у пациента наблюдается тяжелая форма протекания болезни, то ему необходимо увеличить количество белка. Это объясняется его очень быстрым его выведением на фоне интоксикации.
Рацион питания больного должен состоять из обезжиренного творога, вареных яиц, сыра, нежирного мяса и рыбы, гречки. Примерно составляется такое меню:
- На завтрак необходимо кушать омлет, для приготовления которого используется два яйца. Также необходимо выпить чашку зеленого, черного или травяного чая.
- Второй завтрак больного должен состоять из творога.
- На обед можно приготовить мясной суп и отварить овощи.
- Полдник больного должен состоять из печеных яблок.
- На ужин необходимо приготовить рисовую кашу, кисель и рыбу нежирных сортов. Рыба должна употребляться пациентом в вареном виде в количестве не более 100 грамм.
Достаточно часто при неспецифическом язвенном колите пациентам назначают стол №4. Благодаря высокой эффективности меню, его назначают детям с семилетнего возраста, а также взрослым пациентам. Стол №4 состоит только из разрешенных продуктов, что устраняет возможность развития болезни.
На завтрак пациенту рекомендовано есть гречневую кашу, которую готовят на воде, котлету на пару и чай. Второй завтрак должен состоять из кусочка отварного мяса и киселя. На обед можно приготовить рисовую запеканку, в которую добавляют мясо, а также суп с мясными фрикаделями и грушевый компот.
Полдник пациента должен состоять из сухарей и чая. На ужин больному полагается картофельное пюре, для приготовления которого используется мясной бульон. Также необходимо съесть рыбную котлету и запить ее чаем. На второй ужин разрешается съесть одно запечённое яблоко.
Обе диеты являются достаточно эффективными в лечении язвенного колита, поэтому часто назначаются больным.
Самые популярные диеты
При язвенном колите рекомендуют употреблять различные каши.
Если у пациента наблюдается обострение заболевания, то ему необходимо употреблять только термически обработанную пищу. Меню больного не должно состоять из свежих фруктов и ягод.
Завтрак пациента должен состоять из злаковой каша. В данном случае кушать гречку не рекомендуется. Запить завтрак можно киселем. Второй завтрак может состоять из двух яиц, которые варят всмятку.
Обед больного из супа, мясного суфле и парового творожного пудинга. Полдник может состоять из сухарей и компота. На ужин можно съесть рисовую кашу и паровую котлету.
Для того чтобы предотвратить обострение неспецифического язвенного колита, необходимо также использовать диетическое питание. С его помощью значительно продляется ремиссия болезни. В данном случае завтрак больного должен состоять из парового омлета, чая или киселя, а также из творога, которого необходимо съедать не более 100 грамм.
На второй завтрак кушают только некислые фрукты. На обед можно приготовить мясной суп или нежирный борщ, паровую котлету и овощной салат. Полдник больного язвенным колитом должен состоять из печенья и чая. На ужин готовят мясную запеканку.
Неспецифический язвенный колит, диета при котором назначается в обязательном порядке, является серьезным заболеванием, требующим особого подхода в лечении. Именно поэтому питание для пациента должно разрабатываться доктором.
Как лечить неспецифический язвенный колит, расскажет видеосюжет:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям!
Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!


