Дистрофия (греч. dys — расстройство, trophe — питание) развивается преимущественно у детей раннего возраста и характеризуется нарушением усвоения питательных веществ тканями организма. Различают следующие виды дистрофий: 1) дистрофия с дефицитом массы тела (гипотрофия); 2) дистрофия с массой тела, соответствующей росту или некотором превышении массы над длиной (паратрофия); 3) дистрофия с избыточной массой тела (ожирение) (табл. 1).
Гипотрофия (греч. hypo — под, ниже trophe — питание) — хроническое расстройство питания с дефицитом массы тела. Это патофизиологическая реакция ребенка раннего возраста, сопровождающаяся нарушением обменных и трофических функций организма и характеризующаяся снижением толерантности к пище и иммунобиологической реактивности. По данным ВОЗ недостаточное питание (malnutricion) диагностируется у 20-30 % и более детей раннего возраста.
Этиология: По времени возникновения различают врожденные (пренатальные) и приобретенные (постнатальные) гипотрофии (табл. 1). Причины, клиника и лечение задержки внутриутробного развития плода рассмотрены выше в разделе «Антенатальная гипотрофия».
Различают 2 группы приобретенных гипотрофии по этиологии -экзогенные и эндогенные (табл. 1). При тщательном сборе данных анамнеза нередко устанавливают смешанную этиологию гипотрофии у ребенка. При экзогенных причинах диагностируется первичная гипотрофия, при эндогенных — вторичная (симптоматическая).
Экзогенные причины гипотрофии:
1.Алиментарные факторы — количественный недокорм при гипогалактии у матери или затруднениях вскармливания со стороны матери или ребенка или качественный недокорм (использование несоответствующей возрасту смеси, позднее введение прикормов).
2. Инфекционные факторы — внутриутробные инфекции, инфекционные заболевания желудочно-кишечного тракта, повторные острые респираторные вирусные инфекции, сепсис.
3.Токсические факторы — использование некачественных молочных смесей с истекшим сроком хранения, гипервитаминозы А и Д, лекарственные отравления.
4.Недостатки ухода, режима, воспитания.
Эндогенные причины гипотрофии:
1.Перинатальные энцефалопатии различного генеза.
2.Бронхолегочная дисплазия.
3.Врожденные пороки развития желудочно-кишечного тракта, сердечнососудистой системы, почек, печени, головного и спинного мозга.
4.Синдром мальабсорбции первичной (дефицит лактазы, сахарозы, мальтазы, муковисцидоз, экссудативная энтеропатия) или вторичный (непереносимость белков коровьего молока, синдром «короткой кишки» после обширных резекций кишечника, вторичная дисахаридазная недостаточность).
5. Наследственные иммунодефицитные состояния.
6. Наследственные нарушения обмена веществ.
7. Эндокринные заболевания (гипотиреоз, адрено-генитальный синдром).
8. Аномалии конституции.
Патогенез:
При гипотрофии нарушена утилизация пищевых веществ (прежде всего белков) как в кишечнике, так и в тканях. У всех больных повышается экскреция азотистых продуктов с мочой с нарушением соотношения между азотом мочевины и общим азотом мочи. Характерно снижение ферментативной активности желудка, кишечника, поджелудочной железы и уровень дефицита соответствует тяжести гипотрофии. Поэтому пищевая нагрузка, адекватная здоровому ребенку, у больного с гипотрофией II-III степени может вызвать острое расстройство пищеварения. При гипотрофии нарушаются функции печени, сердца, почек, легких, иммунной, эндокринной, центральной нервной системы.
Из нарушений обмена веществ наиболее типичны: гипопротеинемия, гипоальбуминемия, аминоацидурия, склонность к гипогликемии, ацидоз, гипокалиемия и гипокалийгистия, гипокальциемия и гипофосфамения.
Классификация:
По степени тяжести выделяют три степени гипотрофии: I, II, Ш: (табл.1). В диагнозе указывают этиологию, время возник>но-вения, период заболевания, сопутствующую патологию, осложнения. Необходимо различать первичные и вторичные (симптоматические) гипотрофии. Первичная гипотрофия может быть основным или сопутствующим диагнозом и является как правило, следствием недокорма.
Вторичная гипотрофия — осложнение основного заболевания. Диагноз
гипотрофия правомочен у детей до 2-3-х летнего возраста.
Клиническая картина:
Все клинические симптомы гипотрофии детям на следующие группы синдромов:
1. Синдром трофических_нарушений — истончение подкожно-жирового слоя, дефицит массы тела и нарушение пропорциональности телосложения (индексы Чулицкой, Эрисмана снижены), плоская кривая нарастания веса, трофические изменения кожи, истончение мышц, снижение тургора тканей, признаки полигиповитаминоза.
2. Синдром пониженной пищевой толерантности — снижение аппетита вплоть до анорексии, развитие диспепсических расстройств (срыгивание. рвота, неустойчивый стул), снижение секреторных и ферментативных функций желудочно-кишечного тракта.
3. Синдром дисфункции ЦНС — нарушение эмоционального тонуса и поведения; малая активность, преобладание отрицательных эмоций, нарушение сна и терморегуляции, задержка темпов психомоторного развития, мышечная гипо-, дистония.
4. Синдром снижения иммунобиологической реактивности — склонность к частым инфекциям — воспалительным заболеваниям, стертому и атипичному их течению, развитие токсико-септических состояний, дисбиоценозов, вторичных иммунодефицитных состояний, снижение показателей неспецифической резистентности.
Гипотрофия I степени характеризуется истончением подкожно-жирового слоя на всех участках тела и прежде всего на животе. Индекс упитанности Чулицкой снижается до 10-15. Тургор тканей и тонус мышц снижены, жировая складка дряблая. Характерна бледность костных покровов и слизистых оболочек, снижение упругости и эластичности кожи. Рост ребенка не отстает от нормы. Дефицит массы тела составляет 10-20 %. Кривая нарастания массы тела уплощена. Самочувствие ребенка не нарушено. Психомоторное развитие соответствует возрасту. Ребенок беспокоен, плохо спит. Иммунологическая реактивность не нарушена.
Гипотрофия II степени. Подкожно-жировой слой отсутствует на животе, груди, резко истончен на конечностях, сохранен на лице. Выраженная бледность, сухость, снижение эластичности кожных покровов. Индекс упитанности Чулицкой равен 0-10. Снижены тургор тканей (на внутренней поверхности бедер кожная складка свисает) и мышечный тонус. Активный рахит у детей проявляется мышечной гипотонией, симптомами остеопороза, остеомаляции и гипоплазии. Дефицит массы тела составляет 20-30 % (по отношению к росту), имеется отставание в росте. Кривая нарастания массы тела плоская. Аппетит снижен. Толерантность к пище понижена. Нередко наблюдаются срыгивания и рвота. Характерны слабость и раздражительность, ребенок безразличен к окружающему. Сон беспокойный. Ребенок утрачивает уже приобретенные двигательные умения и навыки. Терморегуляция нарушена, и ребенок быстро охлаждается или перегревается.
У большинства детей развиваются различные заболевания (отит, пневмония, пиелонефрит), протекающие малосимптомно и длительно.
Стул неустойчивый (чаще разжиженный, непереваренный, реже запоры). Значительно снижена кислотность желудочного сока, секреция и активность ферментов желудка, поджелудочной железы и кишечника. Развивается субкомпенсированный дисбактериоз кишечника.
Гипотрофия III степени (маразм, атрофия). Первичная гипотрофия III степени характеризуется крайней степенью истощения: внешний ребенка напоминает скелет, обтянутый кожей. Подкожно-жировой слой отсутствует. Кожные покровы бледно-серые, сухие. Конечности холодные. Кожные складка не расправляется, так как отсутствует эластичность кожи. Характерны молочница, стоматит. Лоб покрыт морщинками, подбородок заострен, щеки западают. Живот растянут, вздут или контурируются петли кишечника. Стул неустойчивый.
Температура тела чаще понижена. Больной быстро охлаждается при осмотре, легко перегревается. На фоне резкого снижения иммунологической реактивности часто обнаруживаются различные
очаги инфекции, протекающие малосимптомно. Значительно уменьшена масса мышц. Кривая нарастания массы тела отрицательная. Дефицит массы тела превышает 30 %, у детей соответствующего роста. Индекс Чулицкой отрицательный. Ребенок резко отстает в росте. При вторичных гипотрофиях III степени клиническая картина менее тяжелая, чем при первичных, они легче поддаются терапии, если выявлено основное заболевание и есть возможность на него активно влиять.
Хронические расстройства питания (дистрофии) – заболевания детей раннего возраста, характеризующиеся нарушениями усвоения питательных веществ тканями организма, что сопровождается нарушением гармоничного развития ребенка.
Содержание
- 1 Классификация хронических расстройств питания у детей
- 2 Гипотрофия
- 3 Гипостатура
- 4 Причины. Клинические проявления
- 5 Лечение
- 6 Паратрофия
- 7 Причины. Симптомы заболевания
- 8 Диагностика паратрофии
- 9 Лечение. Принципы диетотерапии
- 10 Профилактика паратрофии
- 11 Сестринский процесс при хронических расстройствах пищеварения
Классификация хронических расстройств питания у детей
Тип дистрофии:
-гипотрофия (отставание массы тела от роста);
-паратрофия (преобладание массы тела над ростом или равномерно избыточная масса тела и рост);
-гипостатура (равномерное отставание массы и роста).
Степень тяжести: первая, вторая и третья.
Гипотрофия
Гипотрофия – это хроническое расстройство питания и пищеварения, сопровождающееся нарушением обменных и трофических функций организма и характеризующееся снижением толерантности к пище и иммунобиологической реактивности, задержкой физического и психомоторного развития.
Врожденная (внутриутробная) гипотрофия – это хроническое расстройство питания плода, которое сопровождается отставанием физического развития, метаболическими нарушениями, понижением иммунологической реактивности, вследствие недостаточности плацентарного кровообращения, воздействие неблагоприятных факторов со стороны матери. Клинически проявляется истончением подкожной жировой клетчатки, увеличением кожных складок на шее, конечностях, вокруг суставов и уменьшением их толщины, общей гипотонией, периоральным цианозом, одышкой, наличием четко отграниченных костных образований, снижением массо-ростового индекса (ниже 60).
Приобретенная гипотрофия – это хроническое расстройство питания, характеризующееся прекращением или замедлением нарастания массы тела, прогрессирующим исчезновением подкожно-жирового слоя, нарушением пропорций тела, функции пищеварения, обмена веществ, снижением специфических и неспецифических факторов защиты организма, предрасположенностью к развитию других заболеваний и задержкой нервно-психического развития. Причины: недостаточное питание(недоедание, затруднение при питании), инфекционные факторы, токсические факторы, анорексия как следствие психических расстройст, нарушения переваривания, повышенные потребности в питании,заболевания обмена веществ, ИДС.
В патогенезе ведущая роль принадлежит глубоким нарушениям всех видов обмена веществ и изменениям со стороны внутренних органов. Под влиянием предрасполагающих факторов отмечается подавление секреции пищеварительных соков. Пищеварительные вещества, поступающие в организм, перестают перевариваться и усваиваются не полностью. Снижается порог переносимости (толерантности) пищи, легко возникают нарушения моторики желудочно-кишечного тракта, пища задерживается в желудке, появляются упорные поносы, сменяющиеся «голодными» поносами. В результате, в организм поступает недостаточное количество полноценного белка, витаминов, микроэлементов, что нарушает синтез ферментов, гормонов, гуморальную и эндокринную регуляцию процессов обмена. Диспротеинемия, дефицит ферментов и витаминов, особенно аскорбиновой кислоты, снижает активность тканевого обмена, потребления кислорода тканями и приводит к накоплению недоокисленных продуктов обмена с развитием метаболического ацидоза, активизируется перекисное окисление липидов, в крови накапливаются свободнорадикальные соединения, повреждающие клеточные мембраны и нарушающие процессы обмена на клеточном уровне. Понижается сопротивляемость организма и развивается состояние эндогенного токсикоза. На этом фоне легко присоединяется вторичная инфекция и может развиться токсико-септическое состояние, являющееся наиболее частой причиной летального исхода.
Классификация основана на оценке дефицита массы тела:
I-я степень – дефицит составляет 11-20%, II-я – 21-30%, III-я – 31% и более.
Клинические проявления:
синдром трофических нарушений (дефицит массы тела, в меньшей степени – длины тела, нарушение пропорциональности телосложения, нарушение эластичности кожи, тургора тканей, признаки гиповитаминоза, истончение подкожно-жирового слоя и мышц),
понижение пищевой толерантности(снижение аппетита вплоть до анерексии)
снижение иммунобиологической реактивности(анемия, ИДС) и симптомы изменения функционального состояния ЦНС (нарушение эмоционального тонуса и нервно-рефлекторной возбудимости, мышечная гипо- и дистония, гипорефлексия, темповое отставание психомоторного развития).
Клиническая симптоматика зависит от степени дефицита массы тела.
Гипотрофия I степени выявляется, как правило, только при внимательном осмотре ребенка. Обычно состояние его удовлетворительное, аппетит умеренно снижен, кожа гладкая, эластичная, бледная, внутренние органы и физиологические отправления без видимых отклонений. Снижен тургор тканей и толщина подкожно-жировой клетчатки на животе, но на лице и конечностях сохранена. При дополнительном обследовании, отмечаются диспротеинемия и снижение активности пищеварительных ферментов.
Гипотрофия II степени характеризуется снижением активности и эмоционального тонуса ребенка, апатией, вялостью, адинамией, задержкой психомоторного и речевого развития, выраженным снижением аппетита. Кожные покровы бледные, сухие, шелушатся, снижены эластичность кожи и тургор тканей, выражена мышечная гипотония. Подкожно-жировая клетчатка отчетливо уменьшена или отсутствует на животе и конечностях, сохранена на лице. Кривая нарастания массы тела уплощена. Часто отмечаются тахипноэ, аритмия дыхательных движений, приглушенность сердечных тонов, склонность к тахикардии и гипотонии, нарушения терморегуляции. При насильственном кормлении возникает рвота, нередко наблюдаются запоры. Указанные симптомы сопровождаются гипохромной анемией, гипо- и диспротеинемией, значительным снижением активности пищеварительных ферментов. Часто присоединяются интеркуррентные заболевания, осложняющиеся отитом, пиелонефритом, пневмонией.
Гипотрофия III степени сопровождается значительными нарушениями общего состояния ребенка: отмечаются сонливость, безучастность к окружающему, раздражительность, негативизм, повышенная плаксивость, резкое отставание в психомоторном развитии, утрата уже приобретенных навыков и умений, полная анорексия. По внешнему виду ребенок похож на скелетик, обтянутый сухой кожей бледно-серого цвета, свисающей складками на ягодицах и бедрах. Лицо – «старческое», морщинистое. Подкожно-жировая клетчатка отсутствует даже на лице. Кривая нарастания массы тела плоская или падает вниз. Ткани полностью утрачивают тургор, мышцы атрофичны, но тонус их обычно повышен в связи с расстройствами электролитного баланса и поражением ЦНС. Выражены признаки обезвоживания: жажда, западение большого родничка и глазных яблок, афония, сухость конъюнктив и роговицы, яркое окрашивание слизистой губ, трещины в углах рта («рот воробья»). Температура тела понижена и колеблется соответственно температуре окружающей среды, иногда отмечаются немотивированные подъемы до субфебрильных цифр. Дыхание – поверхностное, аритмичное. Пульс – редкий, слабый, артериальное давление – низкое, тоны сердца приглушены. Живот напряжен, втянут или вздут. Печень и селезенка уменьшены в размерах. Часто отмечаются дискинетические расстройства: срыгивания, рвота, частый жидкий стул. Мочеиспускание редкое, малыми порциями. Вследствие сгущения крови показатели гемоглобина и эритроцитов находятся в пределах нормы или повышены, СОЭ замедлена. В моче большое количество хлоридов, фосфатов, мочевины, иногда обнаруживается ацетон.
Дифференциальный диагноз проводится с синдромом мальабсорбции, наследственными или врожденными энзимопатиями и эндокринными заболеваниями.
Лечение детей с гипотрофией I степени проводится в домашних условиях, а со II-III – в стационаре.
Необходима правильная организация ухода за ребенком (прогулки, теплые ванны, массаж и гимнастика, положительные эмоции).
Основу лечения составляет диетотерапия, которая проводится в три этапа: установление толерантности к пище; этап возрастающих пищевых нагрузок; полное выведение ребенка из гипотрофии.
На первом этапе проводят разгрузку и минимальное кормление. Расчет основных ингредиентов производят таким образом: при I степени белки и углеводы рассчитывают на долженствующую массу тела, а жиры – на приблизительно долженствующую (фактическая + 20% от нее); при II степени – белки и углеводы на приблизительно долженствующую, а жиры – на фактическую; при III все ингредиенты рассчитывают только на фактическую массу.
На втором этапе осуществляется постепенный переход к усиленному кормлению для восстановления резервных возможностей организма. Расчет основных ингредиентов производится таким образом: при I степени белки, жиры и углеводы рассчитывают на долженствующую массу тела; при II степени – белки и углеводы на долженствующую массу, жиры – в начале периода на приблизительно долженствующую, а затем – на долженствующую; при III все ингредиенты рассчитывают только на приблизительно долженствующую, а затем – на долженствующую массу.
Гипостатура
Гипостатура — равномерное отставание ребенка первого года жизни в росте и массе тела, в сравнении со средними нормативными показателями соответствующего возраста. При этом, масса тела для данного роста близка к норме. Однако у таких детей наблюдается удовлетворительное состояние упитанности и тургора кожи.
Длина тела при гипостатуре меньше нормы на 5 — 10 см. (у старших детей на 10 — 20 см.). При этом фактическая масса тела, хотя и меньше средних показателей, пропорционально соответствует росту ребенка.
Причины. Клинические проявления
Частой причиной гипостатуры, является недостаточное количество белка и витаминов, начиная с внутриутробного периода и на первом году его жизни.
Задержка роста чаще всего развивается при:
продолжительной гипотрофии (более 6 мес.)
продолжительных заболеваниях.
Гипостатура может развиться на фоне перенесенной пренатальной (врожденной) дистрофии или длительно текущей недостаточно леченной постнатальной (после рождения) гипотрофии II — III степени. В основе ее возможны нейроэндокринные нарушения. Среди причин развития гипостатуры и гипотрофии, большое значение имеют дефекты ухода за младенцем: дефицит внимания и ласки, психогенной стимуляции (колыбельные, чтение стихов и сказок), отсутствие ежедневных прогулок на свежем воздухе, водных процедур. Клиническая картина:
Внешний вид у детей с гипостатурой необычен, они напоминают недоношенных детей с врожденной гипотрофией, и в это же время отличаются от них.
Это маленькие, но сложенные пропорционально дети. Физически и психически развиваются правильно. Только физические параметры (окружность головы и груди, длина тела стоя и сидя, окружности бедер и голеней, плеча и запястья) не достигают нижней границы нормы. Масса и длина тела у таких детей находится ниже средних возрастных норм или на нижних границах нормы.
Кожа бледная, сухая, тургор тканей снижен, подкожно-жировой слой выражен достаточно. Дети отличаются пониженным аппетитом. Растут медленно. Склонны к частым воспалительным заболеваниям верхних дыхательных путей, к нарушениям обмена веществ, нервным и эндокринным сдвигам; Эмоционально неустойчивы.
Лечение
Включает в себя:
Выявление причин данного состояния, их полное устранение или коррекцию.
Диетотерапию.
Организацию рационального режима, ухода, воспитания, массажа и гимнастики.
Выявление и своевременное лечение очагов инфекции в организме (хронического воспалительного процесса в носоглотке, кариозных зубов), рахита, анемии.
Ферментотерапию (креон, мезим-форте).
Анаболические препараты и витаминотерапию.
Симптоматическое лечение.
Стимулирующая терапия:
Применяют биостимуляторы типа апилака, адаптагены. Проводится лечение рахита, железодефицитной анемии, профилактика и адекватное лечение острых инфекций. При дисбактериозе кишечника применяют бифидумбактерин, линекс, бификол, и др. биопрепараты.
При отсутствии тяжелых заболеваний или пороков развития организма ребенка основу рационального лечения составляет диетотерапия.
Диетотерапия.
Рациональное питание детей должно соответствовать уровню физического развития ребенка (его росту, массе тела). Пищу малыша не следует перегружать белками, жирами, углеводами. Все питательные вещества должны находиться в сбалансированном соотношении, соответственно данному возрасту.
Критерии эффективности диетотерапии:
Улучшение эмоционального статуса (ребенок становится более активным, у него хорошее настроение).
Нормализация аппетита.
Улучшение состояния кожи.
Приобретение новых навыков психомоторного развития.
Ежедневное увеличение массы тела.
Улучшение переваривания пищи (по данным копрограммы).
В случае появления признаков снижения переносимости пищевых продуктов, объем питания временно уменьшают. Следует отметить, что для каждого ребенка необходим индивидуальный подход к диете и темпам ее расширения. Со временем после исчезновения причины заболевания при удовлетворительных условиях и полноценном питании у ребенка быстро восстанавливается внешний вид: цвет кожных покровов, жировой и подкожно-жировой слой, тургор тканей.
При перенесении гипотрофии постепенно увеличивается масса тела.
А длина тела если и повышается, то значительно медленнее. И приобретенное отставание массы тела и роста ребенка от средних нормативных показателей при пропорциональности между ними является признаком гипостатуры.
Паратрофия
Паратрофия — представляет собой заболевание, характеризующееся избытком веса у ребенка. Это следствие хронического нарушения вскармливания малышей первого года жизни, который, в сравнении с установленными нормами, имеет увеличенную массу тела.
У детей паратрофия встречается в возрасте до 3-х лет, особенно если масса тела выше нормативных данных на 10% и более.
Степени паратрофии:
Паратрофия 1 степени: величина превышения массы тела составляет 11-12%
Паратрофия 2 степени: масса тела превышает на 21-30%
Паратрофия 3 степени: масса тела увеличена на 31% и более.
Причины. Симптомы заболевания
Беспорядочное кормление,- частое кормление, которое провоцирует нарушение усвоения пищи,- такие метаболические дефекты, как нарушения обмена аминокислот, болезни накопления,- малая подвижность,- недостаточное пребывание на свежем воздухе,- может быть повышение соматотропного гормона гипофиза, инсулина, задержка в организме лишнего количества воды и прочее.
Симптомы:
бледность кожных покровов,
избыточное откладывание жира в подкожно-жировой клетчатке,
снижение тонуса мышц, упругости тканей,
возможны проявления рахита,
частые аллергические реакции,
ребенок выглядит откормленным и не в меру упитанным,
нередки проблемы с работой кишечника: дисбактериоз, запор,
в естественных складках кожи часто наблюдаются опрелости,
ребенок с паратрофией часто обладает характерным телосложением: широкая грудная клетка, короткая шея, округлые формы тела, узкие лопатки.
Диагностика паратрофии
Анамнестические критерии диагностики позволяют обнаружить этиологические и предрасполагающие факторы, отягощённую по ожирению и обменным заболеваниям наследственность: внутриутробный «перекорм», злоупотребление высококалорийными продуктами, высокобелковое питание, перегрузка электролитами, приём калорийной пищи во второй половине дня, малоподвижность ребёнка, нейроэндокринные расстройства. Клинические критерии диагностики: выраженность клинических и лабораторных признаков зависит от тяжести и клинической формы паратрофии.
Синдром обменных нарушений:
избыток массы тела;
нарушение пропорциональности телосложения;
избыточное отложение жировой ткани;
признаки полигиповитаминоза;
бледность;
пастозность кожи;
снижение тургора тканей;
вялость, нарушение сна и терморегуляции.
избирательное снижение (дети плохо едят овощные виды пищи прикормов, иногда мясо) или повышение (отдают предпочтение молочным продуктам, кашам) аппетита;
высокие неравномерные прибавки массы тела (лабильность весовой кривой);
расстройство стула (запоры или разжижение);
признаки функциональных нарушений желудочно-кишечного пищеварения (по данным копрограммы).
Синдром снижения иммунологической реактивности:
склонность к частым инфекционным заболеваниям с затяжным течением; респираторные заболевания нередко рецидивируют, протекают с обструктивным синдромом и выраженной дыхательной недостаточностью.
Лабораторные критерии диагностики:
Анализ крови — анемия.
Биохимическое исследование крови — диспротеинемия, уменьшение содержания глобулинов и относительное увеличение альбуминов, гиперлипидемия, гиперхолестеринемия, извращённый тип сахарной кривой.
Копрограмма:
при молочном расстройстве питания — стул гнилостный, плотный, блестящий (жирно-мыльный), реакция кала щелочная, часто определяется нейтральный жир, мыла, гнилостная микрофлора:
при мучном расстройстве — стул жёлтый или бурый, плотный, обильный (при дисфункции — пенистый, зелёный), реакция кала кислая, часто определяются вне- и внутриклеточный крахмал, микрофлора йодофильная.
Лечение. Принципы диетотерапии
Организация рационального, сбалансированного питания.
Кормление по режиму.
Оптимизация водного режима.
Проведение этапного диетического лечения:этап (разгрузки) предусматривает отмену высококалорийных продуктов и всех видов прикорма. Общий объём пищи соответствует возрастным нормам. Лучший продукт — грудное молоко. После 6 месяцев целесообразно сочетание грудного молока и кисломолочных смесей.
Длительность этапа — 7-10 дней.этап (переходный) длится 3-4 недели. Детям старше 4 месяцев, вводят соответствующие возрасту прикормы, начиная с овощного пюре.этап (минимально-оптимальной диеты) — ребёнок получает все виды прикорма, соответствующие возрасту. Расчёт необходимого количества белка проводят на фактическую массу тела. Потребность жиров, углеводов, калорий — на долженствующую массу тела.
Профилактика паратрофии
Чтобы у ребёнка не развилась паратрофия, нужно правильно вводить прикормы и следить за весом малыша. Следует тщательно соблюдать режим кормления при искусственном или смешанном вскармливании согласно рекомендациям педиатра, наблюдающего ребёнка.
Сестринский процесс при хронических расстройствах пищеварения
Лечение больных гипотрофией должно быть этапным, комплексным, с учетом этиологических факторов и степени расстройств питания.
Оно должно быть индивидуальным, с учетом функционального состояния органов и систем, наличия или отсутствия инфекционного процесса и его осложнений.
Лечение детей раннего возраста с гипотрофией I степени в большинстве случаев проводят в домашних условиях. Путем подробного опроса матери следует выяснить причину заболевания. Чаще всего оно алиментарного происхождения. Введение соответствующего докорма в виде кислых смесей, коррекция питания назначением творога при недостатке белка или увеличение количества углеводов в рационе из расчета на должную массу тела способствуют устранению начавшегося расстройства питания. Необходимо дать рекомендации матери по улучшению ухода за ребенком (прогулки, регулярное проведение гигиенических ванн и др.).
А детей с гипотрофией II и III степени необходимо госпитализировать.
При этом следует предусмотреть помещение больных с гипотрофией в небольшие палаты или полубоксы с тем, чтобы оградить их от лишних контактов с детьми и особенно с больными ОРВИ.
Все дети требуют оптимального режима сна.
При 2 степени гипотрофии необходимо спать 2 раза в день.
При 3 степени — 3 раза в день.
Помещение проветривают, два раза в сутки проводят влажную уборку. Температура должна поддерживаться в диапазоне 25-26 С.
Организуют тщательный уход за кожей и видимыми слизистыми оболочками, подмывают, кожу обрабатывают прокипяченным подсолнечным маслом.
Общие принципы диетотерапии гипотрофии:
. Увеличение частоты кормлений до 7-8-9 (соответственно при гипотрофии 1-2 и 3 степени).
. Принцип двухфазного питания
Период выяснения пищевой толерантности
Период переходного и оптимального питания
Гипотрофия 1 степени.
Период выяснения толерантности длится 1-3 дня.
-й день назначают 1/2-2/3 суточной потребности в пище.
-й день — 2/3-4/5 суточного количества.
-й день полное суточное количество пищи. Расчет питания производится на должную массу тела. При дефиците в пище белка проводится коррекция (сыром, желтком, ацидофильной пастой, белковым энпитом), жира (жировым энпитом, растительным маслом, сливками), углеводов — овощи, фрукты, рафинированные углеводы).
В отдельных случаях назначают панкреатические ферменты, витамины.
Лечение легкой гипотрофии при отсутствии сопутствующих заболеваний проводится в домашних условиях. Гипотрофия 2 степени.
На 1 этапе проводят осторожное индивидуальное кормление:
На 1 неделе расчет питания по белкам и углеводам производится на фактическую массу + 20%, а жиров на фактическую массу. Количество кормлений увеличивают на 1-2 от возрастной нормы.
На 2 неделе 2/3 суточного количества пищи. На 3 неделе соответственно суточной возрастной потребности. В период выздоровления, исходя из массы тела, высчитывают суточную потребность в энергии:
квартал в сутки необходимо 523-502 кДж/кг (125-120 ккал/кг)
квартал 502-481 кДж/кг (120-115 ккал/кг)
квартал 481-460 кДж/кг (115-110- ккал/кг)
квартал 460-418 (110-100 ккал/кг).
При смешанном и искусственном вскармливании энергетическая ценность увеличивается на 5-10%
Гипотрофия 3 степени.
Детей с гипотрофией 3 степени начинают кормить грудным молоком (нативным или донорским). В крайнем случае адаптированными молочно-кислыми смесями.
неделя 1/3 суточной потребности. Число кормлений увеличено на 2-3. 2/3 суточной потребности обеспечивают жидкостью (овощные и фруктовые отвары, электролитные растворы, парентеральное питание.
неделя 1/2 должной суточной потребности в пище.
неделя 2/3/ должной суточной потребности в пище.
Белки и углеводы рассчитываются на должную массу, а жир только на фактическую.
При анорексии, низкой толерантности к пище назначают частичное парентеральное питание — аминокислотные смеси (полиамин, альвезин Новый, амикин, левамин), растворы инсулина с глюкозой 1 ЕД/5 г глюкозы.
Диетотерапия является основополагающим методом лечения при гипотрофии. Назначение соответствующих продуктов питания зависит от множества факторов, в частности от степени истощения организма. Но самым главным в подходе к диетотерапии является степень поражения желудочно-кишечного тракта или центральной нервной системы.
Заключение
Нормальное развитие ребенка находится в тесной связи с деятельностью его органов пищеварения. Расстройство пищеварения приводит к расстройству питания, нарушению обмена, которое нередко сопровождается нарушением функций многих органов и систем.
Медработник первичного звена медицинской помощи занимает уникальное положение, позволяющее рано диагностировать расстройства питания и предотвратить их прогрессирование на ранних стадиях болезни. Первичная и вторичная профилактика включает необходимость скрининга расстройств питания, измерения роста и веса, как рутинной части мероприятий ежегодного наблюдения.
Необходимо уделять пристальное внимание выявлению ранних симптомов расстройств питания. Раннее распознавание и лечение расстройств питания может предотвратить физические и психические последствия нарушений пищеварения, которые приводят к прогрессированию заболевания на поздней стадии. Скрининговые вопросы относительно удовлетворенности внешним видом своего тела должны задаваться всем детям препубертатного возраста и подросткам. Вес и рост должно определять регулярно (предпочтительно в больничном платье, т.к. для увеличения веса могут быть использованы различные предметы). Полученные данные относительно роста и веса должны вноситься в педиатрические карты роста, для того чтобы определить их задержку, связанную со сниженным употреблением нутриентов.
Большое значение имеет организация ухода, ребенка с хроническим расстройством питания не столько лечат, сколько выхаживают. Очень важно создавать у ребенка положительный эмоциональный тонус — необходимо чаще брать его на руки (профилактика гипостатических пневмоний), разговаривать с ним, гулять.

Дистрофии — патологические состояния, при которых наблюдаются стойкие нарушения физического развития, изменения морфо-функционального состояния внутренних органов и систем, нарушения обменных процессов, иммунитета, вследствие недостаточного или избыточного поступления и/илии усвоения питательных веществ.
Известно, что хронические расстройства питания у детей могут проявляться в виде в различных формах в зависимости от характера нарушений трофики и возраста:
Группировка гипотрофий:
Дети первых двух лет жизни:
I. Дистрофия типа гипотрофии — отставание массы в сравнении с ростом.
II. Гипостатура — равномерное отставание массы и роста
III. Дистрофии типа паратрофии — избыток массы по отношению к росту.
Старшие возраста:
III. Дистрофия типа ожирения (тучность) детей
IV. Маразм алиментарный (истощение у детей дошкольного и школьного возраста).
Гипотрофии
Одной из универсальных патофизиологических реакций организма, возникающих при самых разнообразных заболеваниях, а также — при воздействии многочисленных повреждающих факторов, является гипотрофия. Хорошо известно, что гипотрофия отягощает течение заболеваний, ухудшает их прогноз, вызывает задержку физического и нервно-психического развития детей.
Гипотрофия — хроническое расстройство питания с дефицитом массы тела относительно роста.
В англо-американской литературе чаще используют термин malnutrition. Наиболее частой причиной хронических расстройств питания является белково-энергетическая недостаточность в сочетании с недостатком витаминов и/или микроэлементов. Распространенность гипотрофии в различных странах в зависимости от экономического развития составляет 7-30 % (в развивающихся странах 20-30%).
Этиология:
• Причины связанные с нарушением режима питания и социальные — бедность, необычные представления о возрастной диете или недостаточная санитарная культура родителей, психические заболевания родителей, умышленно жестокое обращение с ребёнком.
• Снижение калорийной ценности питания: анатомические нарушения ЖКТ (гастроэзофагальный рефлюкс, пилороспазм, пилоростеноз), патология ЦНС (родовая травма, детский церебральный паралич, нервно-мышечные заболевания), врождённая патология сердца и лёгких сопровождающаяся хронической сердечной или дыхательной недостаточностью (аномалии развития лёгких. врождённые пороки сердца).
• Нарушения всасывания пищи:ферментопатии(целиакия, лактазная, дисахаридазная недостаточность и др.), муковисцидоз, количественной недостаточность клеток слизистой кишечника при алкогольном синдроме плода.
• Эндокринные заболевания: гиперпаратиреоидизм, сахарный диабет, адрено-генитальный синдром.
• Метаболические дефекты: (нарушения обмена аминокислот, болезни накопления)
• Инфекционные заболевания (хронические воспалительные заболевания,СПИД).
• Важную роль играют неблагоприятные санитарно-гигиенические условия — недостаточное пребывание на свжем воздухе, редкие купания, неправильное пеленание.
• Нарушения режима питания: беспорядочное кормление. Слишком частое кормление приводит к нарушению усвоения пищи.
• Масса тела снижается при тяжёлой психосоциальной депривации, нарушениях обмена веществ, иммунодефицитных состояниях.
Возникновению гипотрофии способстувует ряд факторов связанных с состоянием здоровья матери — нефропатии, сахарный диабет, пиелонефрит, токсикозы первой и второй половины беременности,неадекватный режим и питание беременной, физические и психические перенапряжения, алкоголь, курение, употребление лекарственных препаратов, фетоплацентарная недостаточность, заболевания матки приводящие к нарушению питания и кровообращения плода.
Высокая активность обмена веществ, значительная потребность в нутриентах, относительно низкая активность ферментов — составляют благоприятный преморбидный фон для возникновения хронических росстройств питания у детей раннего возраста. Чем моложе ребёнок, тем больше вероятность возникновения гипотрофии. Причем у большинства детей (до 88%) гипотрофия развивается на фоне искусственного вскармливания. Молочное расстройство питания наблюдают у детей, которые до 10-12 месяцев питаются только молоком или молочными смесями без углеводного прикорма. Это приводит к избытку белков, частично жиров и недостатку углеводов и в дальнейшем к торможению размножения клеток, запорам.
В настоящее время доказано, что любое тяжелое соматическое заболевание приводит к повышению секреции соматостатина и вследствие этого происходит снижение массы тела.
Классификация гипотрофий
По времени возникновения
Пренатальные
По этиологии
Алиментарная
Инфекционная
Дефекты режима, диеты
Пренатальные факторы
Наследственная патология и врожденные аномалии развития
Степень тяжести
1 ст. (легкая)
2 ст (средней тяжести)
3 ст.(тяжелая — атрепсия)
Период
Начальный
Прогрессирования
Стабилизации
Реконвалесценции
Клинические проявления гипотрофии могут быть сгруппированы в ряд синдромов:
— Синдром трофических расстройств истончение подкожно –жировой клетчатки,сжение тургора тканей плоская кривая нарастания и дефицит массы тела относительно роста, признаки полигиповитаминоза и гипомикроэлементоза
— Синдором пищеварительных нарушений – анорексия, диспептические раастторойства, снижение толерантности к пище, признаки мальдигестии на копрограмме
— Синдром дисфункции ЦНС – снижение эмоционального тонуса, преобладание отрицательных эмоции, периодическое беспокойство (при тяжелых гипотрофиях – апатия), отставание психомоторно развития
— Синдром нарушений гемопоэза и снижение иммунобилогической реактивности – дефицитные анемии, вторичные иммунодефицитные состояния (особенно страдает клеточное звено иммунитета). Стёртое, атипичное течение патологических процессов.
Гипотрофия 1 степени:
Диагносцируется редко, так как общее состояние ребёнка страдает мало. Симптомы: умеренное двигательное беспокойство, проявление жадности к пище, урежение дефекаций, лёгкая бледность кожных покровов, истончение подкожно-жировой клтечатки в области туловища. В области пупка складка достигает 0,8-1,0 см. Масса тела снижается на 10-20% от должной, Масо-ростовой коэффициент 56-60 (в норме более 60). Индекс упитанности Чулицкой достигает 10-15 (в норме 20-25).Психомоторное развитие соответствует возрасту, иммунологическая реактивность и толерантность к пище, как правило не изменена. В белковом спектре гипоальбуминемия, А/Г коэффицент снижается до 0,8. У 40% детей с гипотрофией отмечают симптомы рахита 1 и 2 степени, у 39% — дефицитной анемии.
Гипотрофия 2 степени:
Характеризуется выраженными изменениями со стороны всех органов и систем. У таких детей — плохой аппетит, периодические рвоты, нарушен сон. Отмечается отставание в психомоторном развитии: ребенок плохо держит голову, не сидит, не встаёт на ноги, не ходит. Нарушается терморегуляция, в частности существенные колебания температуры тела в течение дня.Резкое истончение подкожно жировой клетчатки не только на животе, но и на туловище и конечностях. Кожная складка в области пупка 0,4-0,5 см, индекс Чулицкой уменьшается до 10-0, массо-ростовой коэффициент снижается ниже 56, ребёнок отстаёт в массе на 20-30%, в росте на 2-4 см. Кривая массы неправильного типа.
Кожные покровы- бледные, бледно-серые, отмечается сухость и шелушение кожи (признаки полигиповитаминоза). Снижается эластичность, тургор тканей и тонус мышц.Волосы блеклые, ломкие. Снижается толерантность к пище. Изменяется характер дефекаций -стул неустойчивый (запор-понос). В кале может обнаруживаться крахмал, нейтральный жир, слизь, мышечные волокна, слизь, лимфоциты. У большинства детей наблюдается дисбактериоз разхной степени выраженности.Моча имеет запах аммиака. У большинства детей имеется соматическая патология (пневмония, отит, пиелонефрит), а анемия и/или рахит практически у каждого ребёнка.Резко снижается иммунологическая толерантность и поэтому соматическая патология протекает малосимптомно и атипично.
Гипотрофия 3 степени (атрофия, маразм, атрепсия).
Обычно атрофия развивается у детей, которые родились с явлениями пренатальной гипотрофии, недоношенных.
Клиника — анорексия, ослабление жажды, общая вялость, снижение интереса к окружающему, отсутствие активных движений. Лицо выражает страдание, а в терминальный период — безразличие. Резко нарушена терморегуляция, ребёнок быстро охлаждается. Лицо-старческое,щеки запавшие, атрофируются даже комочки Биша. Складка кожи на уровне пупка до 0,2 см (практически исчезает), индекс упитанности Чулицкой — отрицателен. Оставание в массе тела свыше 30% отставние в се составляет более 4 см, задержка психомоторного развития. Дыхание поверхностное, иногда могут отмечаться апное. Тоны сердца ослабленные, глухие, может наблюдаться тенденцияк брадикардии, артериальной гипотонии. Живот увеличен в объёме вследствие метеоризма, передня брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно-известковыми опорожнениями.
Резко нарушена толерантность к пище, нарушены все виды обмена. У большинства больных отмечается рахит, анемия, дисбактериоз.
Терминальный период характеризуется триадой: гипотермией (32-33), брадикардией 60-49 уд.в мин, гипогликемией. Больной угасает постепенно и умирает незаметно, как «сгорающая свеча» (Дж.Парро).
Клинико-диагностические критерии гипотрофии представлены в таблице 1 (word 53Kb).
Таблица 1.
Клинико-диагностические критерии гипотрофии.
(Строгонова Л.А., Александрова Н.И.,1996).
Некоторые особые варианты разновидности гипотрофий
Квашиоркор
Гипотрофия у детей старшего возраста
Недосток микроэлементов (медь, селен)
Принципы лечения гипотрофии:
1.Устранение факторов обусловливающих голодание
2.Организация режима, ухода, массажа, ЛФК
3.Оптимальная диетотерапия
4.Заместительная терапия (ферменты, витамины, микроэлементы
5.Стимуляция сниженных защитных сил организма
6.Лечение сопутствующих заболеваний и осложнений.
Все дети требуют оптимального режима сна. При 2 ст. гипотрофии необходимо спать 2 раза , а при 3ст. 3 раза в день.Помещение проветривают, два раза в сутки проводят влажную уборку. Температура должна поддерживаться в диапазоне 25-26 С.
Организуют тщательный уход за кожей и видимыми слизистыми оболчками, подмывают, кожу обрабатывают прокипяченным подсолнечным маслом.
Общие принципы диетотерапии гипотрофии:
1. Омоложение диеты — использование женского молока и кислых молочных смечей, которые используются для детей более раннего возраста.
2. Увелечение частоты кормлений до 7-8-9 (соответственно при гипотрофии 1-2 и 3 степени).
2. Принцип двухфазного питания
2.1. Период выяснения пищевой толерантности
2.2. Период переходного и оптимального питания
Гипотрофия 1 степени.
Период выяснения толерантности длится 1-3 дня.
1-й день назначают 1/2-2/3 суточной потребности в пище.
2-й день — 2/3-4/5 суточного количества.
3-й день полное суточное количество пищи. Расчет питания производится на должную массу тела. При дефиците в пище белка проводится коррекция (сыром, желтком, ацидофильной пастой, белковым энпитом), жира (жировым энпитом, растительным маслом, сливками), углеводов — овощи, фрукты, рафинированные углеводы).
В отдельных случаях назначают панкреатические ферменты, витамины.
Лечение легкой гипотрофии при отсутствии сопутствующих заболеваний проводится в домашних условиях.
Гипотрофия 2 степени.
На 1 этапе проводят осторожное индивидуальное кормление:
На 1 неделе расчет питания по белкам и углеводам производится на фактическую массу + 20%, а жиров на фактическую массу. Количество кормлений увеличивают на 1-2 от возрастной нормы.
На 2 неделе 2/3 суточного количества пищи На 3 неделе соответственно суточной возрастной потребности.
В период выздоровления исходя из массы тела высчитывают суточную потребность в энергии:
1 квартал в сутки необходимо 523-502 кДж/кг (125-120 ккал/кг)
2 квартал 502-481 кДж/кг (120-115 ккал/кг)
3 квартал 481-460 кДж/кг (115-110- ккал/кг)
4 квартал 460-418 (110-100 ккал/кг).
При смешанном и искусственном вскармливании енергетическая ценность увеличивается на 5-10%
Гипотрофия 3 степени
Детей с гипотрофией 3 степени начинают кормить грудным молоком
( нативным или донорским). В крайнем случае адаптированными молочно-кислыми смесями.
1 неделя 1/3 суточной потребности. Число кормлений увеличено на 2-3. 2/3 суточной потребности обеспечивают жидкостью (овощные и фруктовые отвары, електролитные расстворы, парентеральное питание.
2 неделя 1/2 должной суточной потребности в пище.
3 неделя 2/3/ должной суточной потребности в пище.
Белки и углеводы расчитываются на должную массу, а жир только на фактическую.
При анорексии, низкой толерантности к пище назначают частичное парентеральное питание — аминокислотные смеси (полиамин, альвезин Новый, амикин, левамин), растворы инсулина с глюкозой 1 ЕД/5 г глюкозы.
Основные направления медикаментозной терапии:
1. Заместительная ферментотерапия проводится в основном препаратами поджелудочной железы причем предпочтение отдается препаратам комбинированного состава панзинорму, фесталу. Для стимуляции процессов пищеварения применяют желудочный сок, ацидин пепсин, соляную кислоту с пепсином. При дисбактериозе кишечника биопрепараты — бифидумбактерин, бификол, бактисубтил длительными курсами .
2. Парентеральное питание проводится при тяжелых формах гипотрофии сопровождающихся явлениями мальабсорбции. Назнаачают белковые препараты для парентерального питания — альвезин, левамин, белковые гидролизаты. При наличии показаний жировые
3. Коррекция водно-электролитных нарушений и ацидоза. Назначаются инфузии глюкозо-солевых растворов, поляирузующая смесь.
4. Анаболические препараты и витамины. Применение анаболических препаратов при гипотрофии осуществляется с осторожностью так в условиях дефицита питательных веществ их применение может вызвать глубокие нарушения белкового и других видов обмена. Обычно назначается ретаболил 1 мг/кг веса раз в 2-3 недели. Анаболическими свойствами обладает карнитина хлорид. Витаминотерапия осуществялется со стимулирующей и заместительной целью — вит. В1,В6,А, PP,B15, B5, E и др., При тяжелых формах гипотрофии витамины назначаются парентерально.
5. Стимулирующая и иммунотерапия. В период разгара гипотрофии следует отдавать предпочтение пассивной иммунотерапии — нативная плазма, плазма обогащенная специфическими антителами (антистафилококковая, антисинегнойная и др.). иммуноглобулины. В период реконвалесценции неспецифические иммуностимуляторы диабазол, метилурацил. Биостимуляторы типа апилака, адаптагены.
Назначаются витамины группы В, токоферол, аевит При плюригландулярной гормональной недостаточности — префизон. Проводится лечение рахита, железодефицитной анемии.
Приведенные выше рекомендации носят схематичный характер, так как по образному выражению больной гипотрофией не вылечивается, а выхаживается.
Профилактика гипотрофии
• Борьба за здоровье женщины (своевременное лечение генитальной и экстагенитальной патологии, соблюдение гигиенических условий труда и быта)
• Сохранение естественного вскармливания
• Рациональное возрастное вскармливание с регулярным расчетом питания
• Мониторинг основных антропометрических показателей (массы, роста) особенно у детей находящихся на исскусственном вскармливании. Взвешивания не реже 1 раза в 2 недели
• Адекватное лечение патологии детского возраста (особенно сопровождающейся диарреей и мальабсорбцией).
Паратрофии.
ПАРАТРОФИЯ — это хроническое расстройство питания, сопровождающееся нарушением обменных функций организма и характеризующееся избыточной или нормальной массой тела и повышенной гидролабильностью тканей.
Этиология:
Среди этиолологических факторов, приводящих к паратрофии, наиболее важное значение имеют злоупотребление высококалорийными продуктами, высокобелковое питание, перекорм и одностороннее вскармливание употребление пищи повышенной калорийности во второй половине дня, а также эндокринные и нейроэндокринных расстройства
Предрасполагающими к паратрофии факторами являются особенности конституции ребенка, его малоподвижность и отягощенная по ожирению и обменным заболеваниям наследственность.
Перекорм наблюдается, как правило, за счет избыточного введения в питание углеводов: злоупотребление кашей, бесконтрольное введение творога и сливок идр..
Патогенез: углеводы в большем количестве поступают в пищеварительный тракт, что ведет к повышенной активности выработки ферментов. Повышенная выработка ферментов приводит к тому, что часть углеводов резорбируется, а часть углеводов включается в цикл Кребса, в результате чего углеводы перерабатываются в жир. Затем с пищей снова поступает большее количество углеводов, а возможность ферментативной системы ограничена. Это приводит к тому, что часть углеводов не усваивается и поступает в кишечник, где образуются органические кислоты, углекислый газ, вода. В кишечнике идет переработка их микроорганизмами, что приводит к процессам брожения.
Клиника: равномерная избыточная масса тела, бродильная диспепсия, вздутие живота, умеренно выраженный токсикоз за счет всасывания органических кислот, дисбаланс по углеводам и белкам в сторону повышения углеводов. Снижение количества белка приводит к дефициту иммунологического статуса, следовательно, эти дети склонны к развитию интеркурентных инфекций. Дети малоподвижны, повышено отложение подкожного жира, кожные покровы бледные, так как присутствуют симптомы анемии, признаки мышечной гипотонии, симптомы рахита, приглушенность тонов сердца, систолический шум, отставание в моторном развитии. Отметим, что у этих детей закладываются дополнительные жировые клетки, что заставляет включить их в группу риска по развитию эндокринной патологии, манифест которой происходит в предпубертатном и пубертатном периоде.
Формы паратрофии:
1. липоматозная форма.
В основе — лежит алиментарный перекорм в сочетании с наследственной липосинтетической направленностью метаболизма, ускоренным всасыванием в кишечнике и повышенным усвоением жиров.
У больных с липоматозной формой паратрофии наблюдается избыточное отложение жира в подкожно-жировой клетчатке. Тургор тканей и цвет кожи долго сохраняются, а затем тургор снижается, кожа становится бледной.
2 .липоматозно-пастозная форма
Связана с особенностями эндокринно-обменных процессов, поскольку эта форма наблюдается у детей с лимфатико-гипопластической аномалией конституции. У 95% этих детей имеются изменения морфо-функционального характера гипоталамо-гипофизарной системы и нарушение функции периферических желез внутренней секреции (склероз сосудов в гипоталамусе, повышение ликворного давления в III желудочке мозга, снижение числа АКТГ-продуцирующих клеток, увеличение числа клеток, продуцирующих соматотропин и тиреотропин). У этих детей отмечено нарушение водно-электролитного обмена. Поэтому возможно, что в основе патогенеза лежит нарушение функции гипоталамо-гипофизарно-надпочечниковой системы.
Липоматозно-пастозная форма паратрофии наиболее часто наблюдается у детей со своеобразным типом внешности (округлое лицо, широкие плечи, широко расставленные глаза), с наличием множественных стигм дизэмбриогенеза. Отмечается пастозность, снижен тургор, выражена бледность кожи и мышечная гипотония. Дети с этой формой паратрофии имеюг неустойчивый эмоциональный тонус, беспокойный сон.
Клинические признаки, которые имеют дифференциально-диагностическое значение, представлены в таблице 2.
Таблица 2.
Основные клинические признаки липоматозной и липоматозно-пастозной формы паратрофии Основные клинические симтомы Липоматозная форма гипотрофии Липоматозно-пастозная форма гипотрофии Избыток массы тела Чаще 2-3 степени Нередко 2-3 степени Окраска кожи и
спизистых тых оболочек
Нормальная Бледные, нередки проявления аллергодер- матозов, типична их стойкость Признаки
полигиповитаминозов Отсутствуют У большинства детей развивается рахит Гидрофильность тканей Умеренная (выявляется только специальными проьбами) Выраженная Симптомы диэнцефальных расстройств Отсутствуют На 2-м году жизни нередки вегето-сосудистые дисфункции, жажда, субфебрилитет, склонность к желудочно-кишечным заболе ваниям, сопровождаю щимся быстрой потерей жидкости Течение сопутствующих заболеваний Без особенностей Частое рецидивирование, затяжное, ОРВИ с обструктивным синдромом Анализ крови Без отклонений Нередко анемия Биохимическое иссле дование крови
Умеренная гиперлипидемия, гиперхолестеринемия Высокие показатели общих липидов, холестерина
Общие подходы к лечению паратрофии:
• коррекция питания
• сбалансирование питания
• нормализовать режим дня ребенка
• массаж
• лечебная гимнастика
• прогулки
• бифидум-бактерин, лактобактерин в случае дисбактериоза
• витамины, адаптогены так как есть дисбаланс в иммунном статусе
• прочая симптоматическая терапия (например, если есть симптомы анемии, то дают препараты железа, при рахите — витамин D/
Диетотерапия паратрофии:
При паратрофии комплекс лечебно-организационных мероприятий должен быть направлен на уточнение и устранение возможной причины заболевания, организацию рационального диетического режима, не вызывающего замедления роста ребенка, организацию двигательного режима в своевременное выявление и лечение сопутствую шей патологии.
Диетотерапия является основным методом лечения паратрофии, она должна строиться на следующих основных принципах:
• ограничение питания, с помощью которого можно добиться замедления нарастания массы тела без ее потерь;
• обеспечение детей на искусственном вскармливании дополнительным количеством жидкости для выведения солей;
• прием ребенком калорийной пищи в первой половине суток;
• устранение ночных кормлений при избыточном питании вследствие перекорма женским молоком, упорядочение режима кормлений, уменьшение на несколько минут продолжительности каждого кормления;
• введение минимально-оптимального количества белка: 2-2,5 г на 1 кг массы при естественном и 3 г на 1кг при искусственном вскармливании (белок лучше вводить с обезжиренным творогом, кефиром, тощими сортами мяса, обезжиренным эн-питом);
• — проведение коррекции жира растительными жирами (количество жира должно составлять в 1-й четверти первого года жизни 7 г на 1 кг, во 2-й — 6,5 г, в 3-й — 6 г, в 4-й — 5 г на 1 кг массы тела); .
• введение углеводов преимущественно с овощными и фруктовыми блюдами при значительном ограничении сахара и ис-ключении мучных продуктов (количество углеводов на 1 кг мас—сы тела — 12 г).
Проведение этапного диетического лечения включает:
I этап (разгрузки) предусматривает отмену высококалорийных продуктов и всех видов прикорма. Общий объем пищи соответствует возрастным нормам. Лучшим продуктом является женское молоко, при его отсутствии — кисломолочные смеси. Длительность этапа- 7-10 дней.
11 этап (переходный) длится 3-4 недели- Ребенку первых 4 месяцев жизни вводят корригирующие добавки, а старше 4 месяцев — также вводят соответствующие возрасту прикормы; начиная с овощного пюре.
III этап (минимально-оптимальной диеты) — ребенок получает все корригирующие добавки и виды прикорма, соответствующие возрасту. Расчет необходимого количества белка прово-
дится на фактическую массу, жиров и углеводов, калорий — на долженствующую (соответствует минимально-оптимальным потребностям ребенка).
Лечение также включает организацию двигательного режима ежедневный массаж и гимнастику, показано плавание, регулярное (не менее 3-4 часов в сутки) пребывание на свежем воздухе аэро- и гидропроцедуры. По показаниям проводится витамннотерапия.
Гипостатура
ГИПОСТАТУРА — это хроническое расстройство питания, характеризующееся более или менее равномерным отставанием в росте и массе тела при удовлетворительном состоянии упитанности и тургора тканей.
Гипостатура характерна для детей с врожденными пороками сердца, с пороками развития ЦНС, с энцефалопатиями и эндокринной патологией.
Гипостатура — одна из форм хронического расстройства питания, и это подтверждается тем, что после лечения основного заболевания (оперативное лечение врожденного порока сердца, лечение энцефалопатии, эндокринной патологии и др.) физическое развитие ребенка нормализуется.
Дифференцировать гипостатуру следует с хондродистрофией, врожденной ломкостью костей, витамин-D-резистентным рахитом, с тяжелыми формами витамин-D-зависимого рахита, карликовым нанизмом.
Источник:
Детcкое здоровье
 Неинфекционные диареи у детей раннего возраста. Хронические расстройства питания. Крас. ГМА, кафедра детских болезней № 2, доцент Прокопцева Н. Л.
Неинфекционные диареи у детей раннего возраста. Хронические расстройства питания. Крас. ГМА, кафедра детских болезней № 2, доцент Прокопцева Н. Л.
 Цели и задачи: Изложить современные представления p об этиопатогенезе неинфекционных диарей у детей раннего возраста, общую семиотику, особенности клинических проявлений в зависимости от характера питания и нарушений процесса пищеварения, особенностях вскармливания и лечения при различных видах диарей; p о видах хронических расстройств питания, их причинах, клинике, методах коррекции.
Цели и задачи: Изложить современные представления p об этиопатогенезе неинфекционных диарей у детей раннего возраста, общую семиотику, особенности клинических проявлений в зависимости от характера питания и нарушений процесса пищеварения, особенностях вскармливания и лечения при различных видах диарей; p о видах хронических расстройств питания, их причинах, клинике, методах коррекции.
 План лекции p Морфологические и функциональные особенности пищеварительного тракта у детей раннего возраста. p Варианты диарей, в зависимости от характера питания и нарушений процесса пищеварения. p Клиника простой диспепсии. p Синдром мальабсорбции (лактазная недостаточность, целиакия, муковисцидоз, эксудативная энтеропатия. p Лечение неинфекционной диспепсии. p Варианты дистрофий p Гипотрофия, этиология, патогенез, клиника, лечение. p Паратрофия, причины, клиника, диетотерапия. p Понятие о гипостатуре.
План лекции p Морфологические и функциональные особенности пищеварительного тракта у детей раннего возраста. p Варианты диарей, в зависимости от характера питания и нарушений процесса пищеварения. p Клиника простой диспепсии. p Синдром мальабсорбции (лактазная недостаточность, целиакия, муковисцидоз, эксудативная энтеропатия. p Лечение неинфекционной диспепсии. p Варианты дистрофий p Гипотрофия, этиология, патогенез, клиника, лечение. p Паратрофия, причины, клиника, диетотерапия. p Понятие о гипостатуре.
 ДИАРЕЯ (понос) – Учащенное и обильное опорожнение кишечника, обычно жидкими фекальными массами в результате нарушения всасывания воды и электролитов в кишечнике. Особенности стула при поносе: p учащение может быть незначительным (на 2 -3 дефекации больше, чем в норме, и трудно сосчитываемым), p количество каловых масс превышает 10 г/кг/сут. , p стул при поносе бывает различной консистенции – от кашецеобразного до водянистого, жидкого (в зависимости от степени содержания воды).
ДИАРЕЯ (понос) – Учащенное и обильное опорожнение кишечника, обычно жидкими фекальными массами в результате нарушения всасывания воды и электролитов в кишечнике. Особенности стула при поносе: p учащение может быть незначительным (на 2 -3 дефекации больше, чем в норме, и трудно сосчитываемым), p количество каловых масс превышает 10 г/кг/сут. , p стул при поносе бывает различной консистенции – от кашецеобразного до водянистого, жидкого (в зависимости от степени содержания воды).
 Анатомо-физиологические особенности ЖКТ ребенка, предрасполагающие к высокой заболеваемости диареей: n снижение слизеобразующей функции кишечника, n высокий р. Н желудочного сока, n снижение содержания секреторного Ig. А, n низкий запас транспортных систем, регулирующих реабсорбцию натрия, хлора и других электролитов, n низкая барьерная функция кишечника, n пониженная дезинтоксикационная функция печени.
Анатомо-физиологические особенности ЖКТ ребенка, предрасполагающие к высокой заболеваемости диареей: n снижение слизеобразующей функции кишечника, n высокий р. Н желудочного сока, n снижение содержания секреторного Ig. А, n низкий запас транспортных систем, регулирующих реабсорбцию натрия, хлора и других электролитов, n низкая барьерная функция кишечника, n пониженная дезинтоксикационная функция печени.
 Окончательное становление ЖКТ заканчивается к 10 -12 годам. Ранний перевод на искусственное вскармливание, грубое нарушение нутритивных правил не только изменяет нормальный онтогенетический алгоритм пищеварительной системы, но и лежит в основе разнообразных расстройств пищеварения.
Окончательное становление ЖКТ заканчивается к 10 -12 годам. Ранний перевод на искусственное вскармливание, грубое нарушение нутритивных правил не только изменяет нормальный онтогенетический алгоритм пищеварительной системы, но и лежит в основе разнообразных расстройств пищеварения.
 Заболевания, сопровождающиеся поносом у грудных детей p болезни мальабсорбции (целиакия, ферментопатии ЖКТ, муковисцидоз и др. ), p гастроэнтериты вирусной, бактериальной или грибковой этиологии, p алиментарные расстройства.
Заболевания, сопровождающиеся поносом у грудных детей p болезни мальабсорбции (целиакия, ферментопатии ЖКТ, муковисцидоз и др. ), p гастроэнтериты вирусной, бактериальной или грибковой этиологии, p алиментарные расстройства.
 Диспепсия – острое расстройство пищеварения алиментарного (неинфекционного) происхождения у детей грудного возраста, характеризующееся рвотой, поносом без значительного нарушения общего состояния. dys- — нарушение + pepsis — варение, переваривание
Диспепсия – острое расстройство пищеварения алиментарного (неинфекционного) происхождения у детей грудного возраста, характеризующееся рвотой, поносом без значительного нарушения общего состояния. dys- — нарушение + pepsis — варение, переваривание
 Патогенез диспепсии Неправильный перевод на другой тип вскармливания, количественный и/или качественный перекорм, приготовление пищи из несовместимых продуктов, введении в рацион продуктов, не соответствующих возрасту Не достаточная обработка пищи на уровне желудка и начального отдела тонкой кишки Поступление неподготовленного химуса с избыточным содержанием нерасщепленных белков, углеводов и жиров в дистальные отделы тонкой кишки Расстройства пищеварения
Патогенез диспепсии Неправильный перевод на другой тип вскармливания, количественный и/или качественный перекорм, приготовление пищи из несовместимых продуктов, введении в рацион продуктов, не соответствующих возрасту Не достаточная обработка пищи на уровне желудка и начального отдела тонкой кишки Поступление неподготовленного химуса с избыточным содержанием нерасщепленных белков, углеводов и жиров в дистальные отделы тонкой кишки Расстройства пищеварения
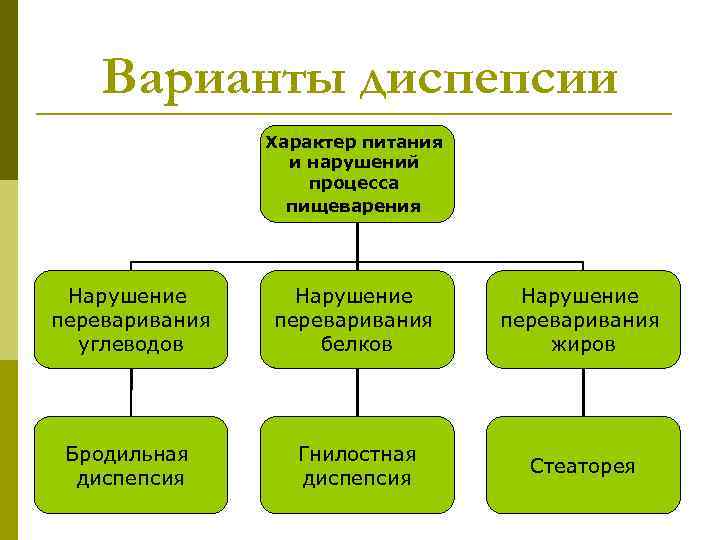 Варианты диспепсии Характер питания и нарушений процесса пищеварения Нарушение переваривания углеводов белков жиров Бродильная Гнилостная Стеаторея диспепсия
Варианты диспепсии Характер питания и нарушений процесса пищеварения Нарушение переваривания углеводов белков жиров Бродильная Гнилостная Стеаторея диспепсия
 Бродильная диспепсия p Возникает в случае избыточного поступления углеводов в составе пищевого химуса в дистальные отделы кишки. p Развивается при чрезмерном перекармливания ребенка грудным молоком, искусственными смесями, прикормами с высоким содержанием углеводов (фруктовые и овощные пюре). p Нерасщепленные сахара оказывают осмотическое влияние, привлекая в просвет кишки воду, а также в результате бактериального брожения сахаролитической флорой превращаются в жирные кислоты (молочную, уксусную). В результате — усиление перистальтики и бродильные поносы. p Стул жидкий, пенистый, с отчетливым кислым запахом. p Преобладают лактобактерии, бифидум-флора.
Бродильная диспепсия p Возникает в случае избыточного поступления углеводов в составе пищевого химуса в дистальные отделы кишки. p Развивается при чрезмерном перекармливания ребенка грудным молоком, искусственными смесями, прикормами с высоким содержанием углеводов (фруктовые и овощные пюре). p Нерасщепленные сахара оказывают осмотическое влияние, привлекая в просвет кишки воду, а также в результате бактериального брожения сахаролитической флорой превращаются в жирные кислоты (молочную, уксусную). В результате — усиление перистальтики и бродильные поносы. p Стул жидкий, пенистый, с отчетливым кислым запахом. p Преобладают лактобактерии, бифидум-флора.
 Гнилостная диспепсия p Является следствием нарушения переваривания белков. p Чрезмерное количество белковых продуктов попадает в нижние отделы кишечника, где под влиянием различных бактерий начинаются гнилостные процессы. p Бактериальное расщепление белков путем гниения в кишечнике содействует образованию токсичных продуктов обмена (индол, скатол, уксусная кислота) и газов. p Раздражение рецепторов слизистой оболочки токсическими продуктами ведет к появлению защитной реакции в виде усиления перистальтики кишечника и появлению рвоты и поноса. p Стул с большим содержанием слизи, зловонный. p Преобладают коли-бактерии, энтерококки, стафилококки и некоторые другие условно-патогенные микроорганизмы.
Гнилостная диспепсия p Является следствием нарушения переваривания белков. p Чрезмерное количество белковых продуктов попадает в нижние отделы кишечника, где под влиянием различных бактерий начинаются гнилостные процессы. p Бактериальное расщепление белков путем гниения в кишечнике содействует образованию токсичных продуктов обмена (индол, скатол, уксусная кислота) и газов. p Раздражение рецепторов слизистой оболочки токсическими продуктами ведет к появлению защитной реакции в виде усиления перистальтики кишечника и появлению рвоты и поноса. p Стул с большим содержанием слизи, зловонный. p Преобладают коли-бактерии, энтерококки, стафилококки и некоторые другие условно-патогенные микроорганизмы.
 Стеаторея p Появляется при чрезмерном содержании жиров в пище. p В результате неправильного расщепления жира в кишечнике образуются жирные кислоты, которые, нейтрализуются путем поступления из межклеточной жидкости и тканей организма солей кальция, магния, натрия, калия. Эти соли вступают в реакцию с жирными кислотами и образуют мыла жирных кислот. p Стул обильный, блестящий с комочками, плохо смывается с пеленки или горшка.
Стеаторея p Появляется при чрезмерном содержании жиров в пище. p В результате неправильного расщепления жира в кишечнике образуются жирные кислоты, которые, нейтрализуются путем поступления из межклеточной жидкости и тканей организма солей кальция, магния, натрия, калия. Эти соли вступают в реакцию с жирными кислотами и образуют мыла жирных кислот. p Стул обильный, блестящий с комочками, плохо смывается с пеленки или горшка.
 Клиника диспепсии p Предвестники кишечных расстройств: общее беспокойство, частый плач, снижение аппетита или отказ от еды, нарушение сна. p Температура тела нормальная или субфебрильная. p На высоте диспепсии – одно-/двукратная рвота. p Главный симптом – расстройство стула (характер стула зависит от особенностей вскармливания ). p Периодически – приступы абдоминальной боли ( «кишечная колика» ) из-за растяжения кишечной стенки скопившимися газами, после отхождения которых ребенок успокаивается.
Клиника диспепсии p Предвестники кишечных расстройств: общее беспокойство, частый плач, снижение аппетита или отказ от еды, нарушение сна. p Температура тела нормальная или субфебрильная. p На высоте диспепсии – одно-/двукратная рвота. p Главный симптом – расстройство стула (характер стула зависит от особенностей вскармливания ). p Периодически – приступы абдоминальной боли ( «кишечная колика» ) из-за растяжения кишечной стенки скопившимися газами, после отхождения которых ребенок успокаивается.
 Клинические симптомы, выявляемые при осмотре ребенка с диспепсией p Состояние ребенка относительно удовлетворительное. p В момент приступа болей младенец беспокоен, громко плачет, не склонен к проведению осмотра. p Визуально выявляется легкая бледность и сухость кожных покровов. p Полость рта обычной окраски, слизистые немного суховатые (блестящие), язык обложен белым налетом. p Живот вздут, на высоте колики — напряжен, при пальпации урчание и чувство «переливания жидкости» . p Анус сомкнут, чаще всего наблюдается незначительная гиперемия перианальной области и опрелости в области ягодиц вследствие раздражения кожи.
Клинические симптомы, выявляемые при осмотре ребенка с диспепсией p Состояние ребенка относительно удовлетворительное. p В момент приступа болей младенец беспокоен, громко плачет, не склонен к проведению осмотра. p Визуально выявляется легкая бледность и сухость кожных покровов. p Полость рта обычной окраски, слизистые немного суховатые (блестящие), язык обложен белым налетом. p Живот вздут, на высоте колики — напряжен, при пальпации урчание и чувство «переливания жидкости» . p Анус сомкнут, чаще всего наблюдается незначительная гиперемия перианальной области и опрелости в области ягодиц вследствие раздражения кожи.
 Дифференциальный диагноз простой диспепсии Прежде всего надо исключить: p Заболевания, требующие безотлагательной хирургической помощи (инвагинация, дивертикулит Меккеля и др. ). p Стертые формы дизентерии, колиэнтерита, сальманеллеза и других кишечных инфекций (при наличие повышенной температуры, отсутствии быстрого эффекта от правильно проводимой терапии, наличии признаков токсикоза). В случае госпитализации ребенка необходимо произвести тщательный бактериологический анализ кала, при нахождении заболевшего в доме ребенка или детском саду его надо изолировать, кал отправить на бактериологическое исследование.
Дифференциальный диагноз простой диспепсии Прежде всего надо исключить: p Заболевания, требующие безотлагательной хирургической помощи (инвагинация, дивертикулит Меккеля и др. ). p Стертые формы дизентерии, колиэнтерита, сальманеллеза и других кишечных инфекций (при наличие повышенной температуры, отсутствии быстрого эффекта от правильно проводимой терапии, наличии признаков токсикоза). В случае госпитализации ребенка необходимо произвести тщательный бактериологический анализ кала, при нахождении заболевшего в доме ребенка или детском саду его надо изолировать, кал отправить на бактериологическое исследование.
 Лабораторные изменения при неинфекционных диспепсиях p В кале определяется большое количество нейтрального жира, свободных жирных кислот, слизь, лейкоциты единичные. p Посевы кала на патогенную флору отрицательные. p При анализе крови определяется ацидоз, несколько понижается уровень калия, кальция, натрия и хлоридов крови. p В моче, приобретающей резкий запах, увеличивается количество аммиака (сдвиг в сторону ацидоза). p Высокая относительная плотность мочи свидетельствует о ранней стадии дегидратации.
Лабораторные изменения при неинфекционных диспепсиях p В кале определяется большое количество нейтрального жира, свободных жирных кислот, слизь, лейкоциты единичные. p Посевы кала на патогенную флору отрицательные. p При анализе крови определяется ацидоз, несколько понижается уровень калия, кальция, натрия и хлоридов крови. p В моче, приобретающей резкий запах, увеличивается количество аммиака (сдвиг в сторону ацидоза). p Высокая относительная плотность мочи свидетельствует о ранней стадии дегидратации.
 Синдром мальабсорбции – дефект всасывания в кишечнике У детей раннего возраста встречается при: p непереносимости лактозы (реже других углеводов) и p непереносимости белков коровьего молока, p целиакии (непереносимости глютена). p при заболеваниях наследственного характера (муковисцидоз, врожденная хлоридная диарея, энтеропатический акродерматит, а-β- липопротеинемия, врожденный дефицит липазы, трипсина, энтерокиназы, врожденные иммунодефицитные состояния и пр. ).
Синдром мальабсорбции – дефект всасывания в кишечнике У детей раннего возраста встречается при: p непереносимости лактозы (реже других углеводов) и p непереносимости белков коровьего молока, p целиакии (непереносимости глютена). p при заболеваниях наследственного характера (муковисцидоз, врожденная хлоридная диарея, энтеропатический акродерматит, а-β- липопротеинемия, врожденный дефицит липазы, трипсина, энтерокиназы, врожденные иммунодефицитные состояния и пр. ).
 Лактазная недостаточность Проявляется бродильной диареей. У больного ребенка наблюдаются: p частый (8 -10 раз в сутки и более) жидкий пенистый стул с большим водяным пятном и кислым запахом; p вздутие живота, урчание, боли в животе; p наличие углеводов в фекалиях (более 2 г%); p кислая реакция стула (р. Н менее 5, 5); p возможное развитие обезвоживания; p относительно редкое развитие тяжелой гипотрофии.
Лактазная недостаточность Проявляется бродильной диареей. У больного ребенка наблюдаются: p частый (8 -10 раз в сутки и более) жидкий пенистый стул с большим водяным пятном и кислым запахом; p вздутие живота, урчание, боли в животе; p наличие углеводов в фекалиях (более 2 г%); p кислая реакция стула (р. Н менее 5, 5); p возможное развитие обезвоживания; p относительно редкое развитие тяжелой гипотрофии.
 Методы оценки лактазной активности слизистой оболочки кишечника: p Лактозотолерантный тест: определение прироста гликемии в течение 1 -2 часов после пероральной нагрузки лактозой в дозе 1 -2 г/кг веса ребенка (но не более 50 г). Тест считается (+) приросте гликемии менее, чем на 20% от исходного уровня, а также при развитии диспептических расстройств в течение суток после нагрузки. p Определение активности лактазы в биоптате слизистой оболочки тонкой кишки.
Методы оценки лактазной активности слизистой оболочки кишечника: p Лактозотолерантный тест: определение прироста гликемии в течение 1 -2 часов после пероральной нагрузки лактозой в дозе 1 -2 г/кг веса ребенка (но не более 50 г). Тест считается (+) приросте гликемии менее, чем на 20% от исходного уровня, а также при развитии диспептических расстройств в течение суток после нагрузки. p Определение активности лактазы в биоптате слизистой оболочки тонкой кишки.
 Непереносимость белков коровьего молока (аллергическая энтеропатия) Наиболее типичные синдромы: p белок-теряющая энтеропатия (длительная диарея с обнаружением плазменных белков в кале, дистрофия, безбелковые отеки); p железодефицитная анемия, связанная с хронической продолжительной потерей крови через кишечник (положительная реакция на скрытую кровь в кале); p классический энтероколит.
Непереносимость белков коровьего молока (аллергическая энтеропатия) Наиболее типичные синдромы: p белок-теряющая энтеропатия (длительная диарея с обнаружением плазменных белков в кале, дистрофия, безбелковые отеки); p железодефицитная анемия, связанная с хронической продолжительной потерей крови через кишечник (положительная реакция на скрытую кровь в кале); p классический энтероколит.
 Методы диагностики аллергической энтеропатии: p иммунологический: кожные тесты и определение специфических Ig. Е-антител к пищевым аллергенам; p морфологический: изменения кишечных ворсинок при эндоскопическом исследовании ЖКТ и гистологическом исследовании биоптата слизистой оболочки тонкой кишки; p диетологический: исчезновение симптомов заболевания при исключении подозреваемого протеина из диеты и их возобновление при проведении пищевой нагрузки.
Методы диагностики аллергической энтеропатии: p иммунологический: кожные тесты и определение специфических Ig. Е-антител к пищевым аллергенам; p морфологический: изменения кишечных ворсинок при эндоскопическом исследовании ЖКТ и гистологическом исследовании биоптата слизистой оболочки тонкой кишки; p диетологический: исчезновение симптомов заболевания при исключении подозреваемого протеина из диеты и их возобновление при проведении пищевой нагрузки.
 Целиакия (глютеновая энтеропатия) Проявляется атрофическими изменениями слизистой оболочки тонкой кишки под влиянием глютена – белка, содержащегося в пшенице, ржи, ячмене, овсе. Клинические проявления при введении прикорма с включением глютен-содержащих продуктов : p обильный, зловонный, кашецеобразный или жидкий стул, p нередко повторная рвота, p ухудшение аппетита, p изменение поведения (ребенок становится вялым, безразличным к окружающему или негативным, раздражительным), p выраженное похудание, вплоть до кахексии, p атрофия проксимальных групп мышц при увеличении живота (вид «паука» ), p гипопротеимнемические отеки, электролитные нарушения, гипокальциемические судороги, остеопороз, p анемия, авитаминоз, p отсутствие эффекта от применения ферментных, железосодержащих, антибактериальных и биопрепаратов, инфузионной терапии, p нормализация состояния при исключении из пищи глютена, рецидив после вновь введенного в пищу глютена Решающее диагностическое значение придают определению антиаглиадиновых антител и антител к эндонизию, а также биопсии слизистой оболочки верхнего отдела тонкой кишки.
Целиакия (глютеновая энтеропатия) Проявляется атрофическими изменениями слизистой оболочки тонкой кишки под влиянием глютена – белка, содержащегося в пшенице, ржи, ячмене, овсе. Клинические проявления при введении прикорма с включением глютен-содержащих продуктов : p обильный, зловонный, кашецеобразный или жидкий стул, p нередко повторная рвота, p ухудшение аппетита, p изменение поведения (ребенок становится вялым, безразличным к окружающему или негативным, раздражительным), p выраженное похудание, вплоть до кахексии, p атрофия проксимальных групп мышц при увеличении живота (вид «паука» ), p гипопротеимнемические отеки, электролитные нарушения, гипокальциемические судороги, остеопороз, p анемия, авитаминоз, p отсутствие эффекта от применения ферментных, железосодержащих, антибактериальных и биопрепаратов, инфузионной терапии, p нормализация состояния при исключении из пищи глютена, рецидив после вновь введенного в пищу глютена Решающее диагностическое значение придают определению антиаглиадиновых антител и антител к эндонизию, а также биопсии слизистой оболочки верхнего отдела тонкой кишки.
 Лечение диарей При выявлении у ребенка диареи (даже при отсутствии клинических признаков обезвоживания) необходимо сразу же приступить к нормализации вводно- электролитного баланса.
Лечение диарей При выявлении у ребенка диареи (даже при отсутствии клинических признаков обезвоживания) необходимо сразу же приступить к нормализации вводно- электролитного баланса.
 Путь введения жидкости? p При нетяжелом общем состоянии, легкой степени дегидратации (потери до 5% от массы тела), с сохранением сознания и отсутствием рвоты нужно стараться проводить регидратацию наиболее физиологичным путем, т. е. «per os» . p При токсикозе с эксикозом 2 -3 степени и частой рвоте оральная регидратация дополняется парентеральной.
Путь введения жидкости? p При нетяжелом общем состоянии, легкой степени дегидратации (потери до 5% от массы тела), с сохранением сознания и отсутствием рвоты нужно стараться проводить регидратацию наиболее физиологичным путем, т. е. «per os» . p При токсикозе с эксикозом 2 -3 степени и частой рвоте оральная регидратация дополняется парентеральной.
 Что вводить? p Для пероральной регидратации используют растворы солей – оралит, регидрон, цитроглюкосолан (они составляют ½-2/3 общего суточного объема, необходимого ребенку), питьевую воду, чай, отвар шиповника. p При внутривенном введении жидкости определение стартового состава инфузионной смеси зависит от вида дегидратации: Ø При признаках гипертонической дегидратации (таких как раздражительность, гипертония мышц, жажда, нормальный диурез, повышение температуры тела и т. д. ) – смесь 5% раствора глюкозы и 0, 9% раствора Na. Cl в соотношении 3: 1, Ø При частой рвоте и признаках гипотонической дегидратации (выраженная вялость, мышечная и артериальная гипотония, снижение температуры тела, брадипноэ, олигоанурия) – те же растворы, но в равном соотношении (1: 1),
Что вводить? p Для пероральной регидратации используют растворы солей – оралит, регидрон, цитроглюкосолан (они составляют ½-2/3 общего суточного объема, необходимого ребенку), питьевую воду, чай, отвар шиповника. p При внутривенном введении жидкости определение стартового состава инфузионной смеси зависит от вида дегидратации: Ø При признаках гипертонической дегидратации (таких как раздражительность, гипертония мышц, жажда, нормальный диурез, повышение температуры тела и т. д. ) – смесь 5% раствора глюкозы и 0, 9% раствора Na. Cl в соотношении 3: 1, Ø При частой рвоте и признаках гипотонической дегидратации (выраженная вялость, мышечная и артериальная гипотония, снижение температуры тела, брадипноэ, олигоанурия) – те же растворы, но в равном соотношении (1: 1),
 Коррекция содержания калия Калий надо вводить из расчета 2, 5 -3 ммоль/кг/сут (1 мл 7, 5 KCL содержит 1 ммоль калия), в тяжелых случаях – 4 -4, 5 ммоль/кг/сут. Более точный расчет ведется по формуле: количество ммоль К = 0, 5 х (концентрация К в норме – концентрация К у больного) х масса тела в кг. Общая суточная доза делится на 3 -5 приемов и вводится равномерно в течение суток. Вводить калий надо капельно в достаточном количестве инфузионной жидкости, так чтобы его концентрация в инфузате не превышала 1%.
Коррекция содержания калия Калий надо вводить из расчета 2, 5 -3 ммоль/кг/сут (1 мл 7, 5 KCL содержит 1 ммоль калия), в тяжелых случаях – 4 -4, 5 ммоль/кг/сут. Более точный расчет ведется по формуле: количество ммоль К = 0, 5 х (концентрация К в норме – концентрация К у больного) х масса тела в кг. Общая суточная доза делится на 3 -5 приемов и вводится равномерно в течение суток. Вводить калий надо капельно в достаточном количестве инфузионной жидкости, так чтобы его концентрация в инфузате не превышала 1%.
 Коррекция ацидоза Для борьбы с ацидозом применяют раствор бикарбоната натрия. Расчет ведется по формуле: количество ммоль Na. HCO 3 = 0, 3 х ВЕ х масса тела в кг 1 мл 8, 4% раствора Na. HCO 3 содержит 1 ммоль бикарбоната. Растворы Na. HCO 3 необходимо вводить дробно, в 3 -4 приема, капельно и только в общем составе инфузионной жидкости, под контролем КОС.
Коррекция ацидоза Для борьбы с ацидозом применяют раствор бикарбоната натрия. Расчет ведется по формуле: количество ммоль Na. HCO 3 = 0, 3 х ВЕ х масса тела в кг 1 мл 8, 4% раствора Na. HCO 3 содержит 1 ммоль бикарбоната. Растворы Na. HCO 3 необходимо вводить дробно, в 3 -4 приема, капельно и только в общем составе инфузионной жидкости, под контролем КОС.
 Объем вводимой жидкости? Оральная регидратация проводится в 2 этапа: Ø в первые 4 -6 часов ребенок должен получить объем жидкости, равный дефициту массы тела за счет обезвоживания: количество жидкости = % потери массы тела · 10 · масса тела в кг. Ø в последующие 18 часов: количество жидкости = объем физиологической потребности + объем патологических потерь с рвотой и стулом. При водянистых диареях теряется с жидким стулом и рвотой 10 мл жидкости на 1 кг массы тела на каждое испражнение. При гипертермии добавляют по 10 мл инфузата на каждый градус температуры тела, превышающей 37˚.
Объем вводимой жидкости? Оральная регидратация проводится в 2 этапа: Ø в первые 4 -6 часов ребенок должен получить объем жидкости, равный дефициту массы тела за счет обезвоживания: количество жидкости = % потери массы тела · 10 · масса тела в кг. Ø в последующие 18 часов: количество жидкости = объем физиологической потребности + объем патологических потерь с рвотой и стулом. При водянистых диареях теряется с жидким стулом и рвотой 10 мл жидкости на 1 кг массы тела на каждое испражнение. При гипертермии добавляют по 10 мл инфузата на каждый градус температуры тела, превышающей 37˚.
 Объем вводимой жидкости? Объем инфузионной регидрационной терапии рассчитывается по формуле: V = (N + D + P) – (Oм + Оп), где V – общий объем жидкости в сутки, N – нормальные суточные потребности в жидкости, D – дефицит массы тела, P – продолжающиеся потери, Oм – объем молока, Оп – объем питьевых растворов. Продолжают внутривенную инфузионную терапию до улучшения самочувствия ребенка, прекращения рвоты, появления возможности оральной регидратации.
Объем вводимой жидкости? Объем инфузионной регидрационной терапии рассчитывается по формуле: V = (N + D + P) – (Oм + Оп), где V – общий объем жидкости в сутки, N – нормальные суточные потребности в жидкости, D – дефицит массы тела, P – продолжающиеся потери, Oм – объем молока, Оп – объем питьевых растворов. Продолжают внутривенную инфузионную терапию до улучшения самочувствия ребенка, прекращения рвоты, появления возможности оральной регидратации.
 Коррекция вскармливания (диетотерапия) p Необходимо проанализировать и исправить алиментарные ошибки. p Разгрузка в питании (до 30 -50% от физиологической потребности) и дробное дозированное питание. Недостающий объем питания обязательно восполняется жидкостью. p При естественном вскармливании обычно в первый день сокращают время прикладывания к груди до 3 -4 минут (обычно за одну минуту ребенок высасывает 20 мл). p При смешанном вскармливании следует ограничиться только кормлением грудью на ограниченное время (без докорма смесями). p При искусственном вскармливании вместо обычной пищи на 1 — 2 кормления ребенка переводят на водно-чайную диету. Во время водно- чайной диеты используют солевые растворы — регидрон, оралит, физиологический раствор, 2 -5 % раствор глюкозы, зеленый чай (освобожденный от чаинок) и др. Далее ребенку дают адаптированные кисломолочные смеси в половинном возрастном объеме. p С каждым днем количество пищи увеличивается, примерно к 5 -6 дню объем питания должен достигать объема, который ребенок употреблял до заболевания. p Со второй недели от начала заболевания можно вводить прикорм, если ребенок получал его до болезни, но вводить следует постепенно, соблюдая все требования по введению нового продукта питания. p Соки назначают осторожно, особенно при бродильной диспепсии, не ранее второй — третьей недели от начала заболевания.
Коррекция вскармливания (диетотерапия) p Необходимо проанализировать и исправить алиментарные ошибки. p Разгрузка в питании (до 30 -50% от физиологической потребности) и дробное дозированное питание. Недостающий объем питания обязательно восполняется жидкостью. p При естественном вскармливании обычно в первый день сокращают время прикладывания к груди до 3 -4 минут (обычно за одну минуту ребенок высасывает 20 мл). p При смешанном вскармливании следует ограничиться только кормлением грудью на ограниченное время (без докорма смесями). p При искусственном вскармливании вместо обычной пищи на 1 — 2 кормления ребенка переводят на водно-чайную диету. Во время водно- чайной диеты используют солевые растворы — регидрон, оралит, физиологический раствор, 2 -5 % раствор глюкозы, зеленый чай (освобожденный от чаинок) и др. Далее ребенку дают адаптированные кисломолочные смеси в половинном возрастном объеме. p С каждым днем количество пищи увеличивается, примерно к 5 -6 дню объем питания должен достигать объема, который ребенок употреблял до заболевания. p Со второй недели от начала заболевания можно вводить прикорм, если ребенок получал его до болезни, но вводить следует постепенно, соблюдая все требования по введению нового продукта питания. p Соки назначают осторожно, особенно при бродильной диспепсии, не ранее второй — третьей недели от начала заболевания.
 Питание детей с лактазной недостаточностью p В случае искусственного вскармливания используются: Ø безлактозные и низколактозные адаптированные смеси на основе коровьего молока (Нан безлактозный, Нутрилон низколактозный, Нутрилак низколактозный, Мамекс безлактозный, Прегестемил, Портаген) Ø адаптированные смеси на основе изолята соевого белка (Нутрилон Соя, Фрисосой, Энфамил Соя, Хумана–СЛ). p В рационе детей, находящихся на естественном вскармливании оказывается возможным сохранение женского молока в количестве ½-1/3 от объема каждого кормления. Недостающий объем восполняют безлактозными адаптированными смесями. p Можно использовать препарат «Лактразу» немецкой фирмы Schwarz Farma, содержащий лактазу, добавляя его по 1 -2 капсулы на 1 литр женского молока или адаптированной молочной смеси.
Питание детей с лактазной недостаточностью p В случае искусственного вскармливания используются: Ø безлактозные и низколактозные адаптированные смеси на основе коровьего молока (Нан безлактозный, Нутрилон низколактозный, Нутрилак низколактозный, Мамекс безлактозный, Прегестемил, Портаген) Ø адаптированные смеси на основе изолята соевого белка (Нутрилон Соя, Фрисосой, Энфамил Соя, Хумана–СЛ). p В рационе детей, находящихся на естественном вскармливании оказывается возможным сохранение женского молока в количестве ½-1/3 от объема каждого кормления. Недостающий объем восполняют безлактозными адаптированными смесями. p Можно использовать препарат «Лактразу» немецкой фирмы Schwarz Farma, содержащий лактазу, добавляя его по 1 -2 капсулы на 1 литр женского молока или адаптированной молочной смеси.
 Искусственное вскармливании детей с непереносимостью белков коровьего молока p Специализированные смеси на основе изолята соевого белка и безмолочные продукты прикорма. p При непереносимости соевых смесей используют лечебные смеси на основе глубокого гидролизата белка (Нутрилон Пепти ТСЦ, Альфаре, Прегестимил, Нутрамиген, Алиментум).
Искусственное вскармливании детей с непереносимостью белков коровьего молока p Специализированные смеси на основе изолята соевого белка и безмолочные продукты прикорма. p При непереносимости соевых смесей используют лечебные смеси на основе глубокого гидролизата белка (Нутрилон Пепти ТСЦ, Альфаре, Прегестимил, Нутрамиген, Алиментум).
 Вскармливание детей, больных целиакией из рациона исключаются глютен- содержащие продукты на основе: p пшеничной, p ржаной, p овсяной, p ячменной муки.
Вскармливание детей, больных целиакией из рациона исключаются глютен- содержащие продукты на основе: p пшеничной, p ржаной, p овсяной, p ячменной муки.
 Медикаментозная терапия p Ферментотерапия: микрокапсулированный препарат панкреатина — креон (по 1 капсуле 3 — 4 раза в сутки во время еды, содержимое капсулы смешивается с небольшим количеством пищи). p Энтеросорбенты: смекта (до 1 года жизни — 1 пакетик в день, от 1 до 2 лет — 2 пакетика в день). p Пеногасители: эспумизан (с жидкостью после еды по 1 ч. л. 3 -5 раз в день). p Эубиотики: линекс (по 1 капсуле 1 -3 раза в сутки) и др. . Антибактериальные препараты при неинфекционных диареях не назначают!
Медикаментозная терапия p Ферментотерапия: микрокапсулированный препарат панкреатина — креон (по 1 капсуле 3 — 4 раза в сутки во время еды, содержимое капсулы смешивается с небольшим количеством пищи). p Энтеросорбенты: смекта (до 1 года жизни — 1 пакетик в день, от 1 до 2 лет — 2 пакетика в день). p Пеногасители: эспумизан (с жидкостью после еды по 1 ч. л. 3 -5 раз в день). p Эубиотики: линекс (по 1 капсуле 1 -3 раза в сутки) и др. . Антибактериальные препараты при неинфекционных диареях не назначают!
 Хронические расстройства питания у детей раннего возраста p Дистрофии – патологические состояния вследствие недостаточного или избыточного поступления и/или усвоения питательных веществ. p Группировка дистрофий у детей первых двух лет жизни: Ø Гипотрофия — отставание массы в сравнении с ростом. Ø Гипостатура — равномерное отставание массы и роста. Ø Паратрофия — избыток массы по отношению к росту.
Хронические расстройства питания у детей раннего возраста p Дистрофии – патологические состояния вследствие недостаточного или избыточного поступления и/или усвоения питательных веществ. p Группировка дистрофий у детей первых двух лет жизни: Ø Гипотрофия — отставание массы в сравнении с ростом. Ø Гипостатура — равномерное отставание массы и роста. Ø Паратрофия — избыток массы по отношению к росту.
 Экзогенные причины гипотрофий: p Голодание: количественный недокорм (при гипогалактии у матери, затруднениях при вскармливании (плоский сосок, «тугая» молочная железа у матери, «короткая уздечка» языка, частые срыгивания у ребенка и т. д. )), качественный недокорм (использование несоответствующей возрасту смеси; позднее введение прикормов и т. д. ). p Тяжёлая психосоциальная депривация (когда ребенок не получает достаточного внимания, ласки, психогенной стимуляции развития, умышленно жестокое обращение с ребёнком). p Инфекционные заболевания (хронические воспалительные заболевания, СПИД). p Токсические факторы (использование при искусственном вскармливании смесей с истекшим сроком хранения, гипервитаминозы А и Д, отравления, в том числе и лекарственные).
Экзогенные причины гипотрофий: p Голодание: количественный недокорм (при гипогалактии у матери, затруднениях при вскармливании (плоский сосок, «тугая» молочная железа у матери, «короткая уздечка» языка, частые срыгивания у ребенка и т. д. )), качественный недокорм (использование несоответствующей возрасту смеси; позднее введение прикормов и т. д. ). p Тяжёлая психосоциальная депривация (когда ребенок не получает достаточного внимания, ласки, психогенной стимуляции развития, умышленно жестокое обращение с ребёнком). p Инфекционные заболевания (хронические воспалительные заболевания, СПИД). p Токсические факторы (использование при искусственном вскармливании смесей с истекшим сроком хранения, гипервитаминозы А и Д, отравления, в том числе и лекарственные).
 Эндогенные причины гипотрофий: p Нарушения обмена веществ (галактоземия, фруктоземия, лейциноз, болезни Ниманна-Пика, Тея-Сакса и др. ) p Иммунодефицитные состояния. p Анатомические нарушения ЖКТ (гастроэзофагальный рефлюкс, пилороспазм, долихосигма, болезнь Гиршпрунга и др. ). p Патология ЦНС (ППЦНС, родовая травма, ДЦП, нервно- мышечные заболевания). p Врождённая патология сердца и лёгких сопровождающаяся хронической СН или ДН (аномалии развития лёгких, врождённые пороки сердца). p Нарушения всасывания пищи: ферментопатии , муковисцидоз, количественная недостаточность клеток слизистой кишечника при алкогольном синдроме плода. p Эндокринные заболевания (гипертиреоз, гиперпаратиреоидизм, сахарный диабет, адреногенитальный синдром и др. ).
Эндогенные причины гипотрофий: p Нарушения обмена веществ (галактоземия, фруктоземия, лейциноз, болезни Ниманна-Пика, Тея-Сакса и др. ) p Иммунодефицитные состояния. p Анатомические нарушения ЖКТ (гастроэзофагальный рефлюкс, пилороспазм, долихосигма, болезнь Гиршпрунга и др. ). p Патология ЦНС (ППЦНС, родовая травма, ДЦП, нервно- мышечные заболевания). p Врождённая патология сердца и лёгких сопровождающаяся хронической СН или ДН (аномалии развития лёгких, врождённые пороки сердца). p Нарушения всасывания пищи: ферментопатии , муковисцидоз, количественная недостаточность клеток слизистой кишечника при алкогольном синдроме плода. p Эндокринные заболевания (гипертиреоз, гиперпаратиреоидизм, сахарный диабет, адреногенитальный синдром и др. ).
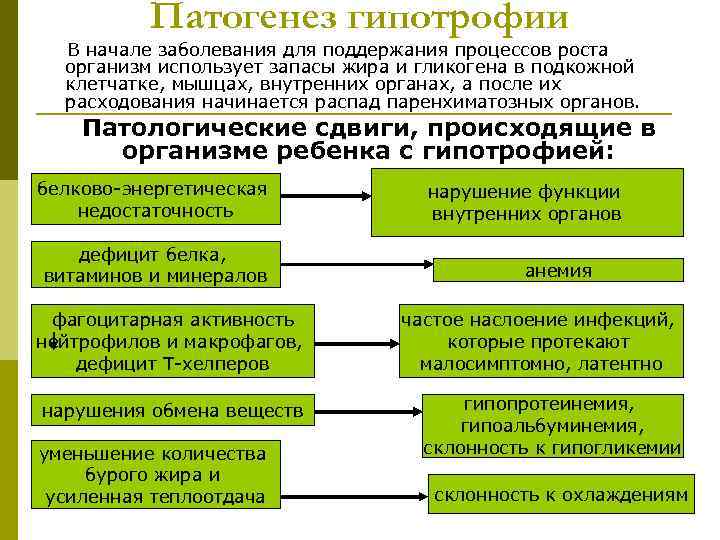 Патогенез гипотрофии В начале заболевания для поддержания процессов роста организм использует запасы жира и гликогена в подкожной клетчатке, мышцах, внутренних органах, а после их расходования начинается распад паренхиматозных органов. Патологические сдвиги, происходящие в организме ребенка с гипотрофией: белково-энергетическая нарушение функции недостаточность внутренних органов дефицит белка, витаминов и минералов анемия фагоцитарная активность частое наслоение инфекций, нейтрофилов и макрофагов, которые протекают дефицит Т-хелперов малосимптомно, латентно нарушения обмена веществ гипопротеинемия, гипоальбуминемия, уменьшение количества склонность к гипогликемии бурого жира и усиленная теплоотдача склонность к охлаждениям
Патогенез гипотрофии В начале заболевания для поддержания процессов роста организм использует запасы жира и гликогена в подкожной клетчатке, мышцах, внутренних органах, а после их расходования начинается распад паренхиматозных органов. Патологические сдвиги, происходящие в организме ребенка с гипотрофией: белково-энергетическая нарушение функции недостаточность внутренних органов дефицит белка, витаминов и минералов анемия фагоцитарная активность частое наслоение инфекций, нейтрофилов и макрофагов, которые протекают дефицит Т-хелперов малосимптомно, латентно нарушения обмена веществ гипопротеинемия, гипоальбуминемия, уменьшение количества склонность к гипогликемии бурого жира и усиленная теплоотдача склонность к охлаждениям
 Классификация гипотрофий по степень тяжести p 1 ст. (легкая) p 2 ст. (средней тяжести) p 3 ст. (тяжелая – атрепсия)
Классификация гипотрофий по степень тяжести p 1 ст. (легкая) p 2 ст. (средней тяжести) p 3 ст. (тяжелая – атрепсия)
 Гипотрофия 1 степени Общее состояние ребёнка страдает мало, психомоторное развитие соответствует возрасту. Иммунологическая реактивность и толерантность к пище, как правило, не изменена. Симптомы: p лёгкая бледность кожных покровов, снижение их эластичности, p истончение подкожно-жировой клетчатки в области туловища, p снижение массы тела на 11 -20% от должной (рост при этом не отстает от нормы), массо-ростовой коэффициент – 56 -60 (в норме более 60), p умеренное двигательное беспокойство, раздражительность, p урежение дефекаций, p гипоальбуминемия.
Гипотрофия 1 степени Общее состояние ребёнка страдает мало, психомоторное развитие соответствует возрасту. Иммунологическая реактивность и толерантность к пище, как правило, не изменена. Симптомы: p лёгкая бледность кожных покровов, снижение их эластичности, p истончение подкожно-жировой клетчатки в области туловища, p снижение массы тела на 11 -20% от должной (рост при этом не отстает от нормы), массо-ростовой коэффициент – 56 -60 (в норме более 60), p умеренное двигательное беспокойство, раздражительность, p урежение дефекаций, p гипоальбуминемия.
 Гипотрофия 2 степени Симптомы: p выраженная бледность, сухость и шелушение кожи p истончение подкожно-жировой клетчатки на животе, туловище и конечностях, p снижение тургора тканей и тонуса мышц, p блеклость, ломкость волос, p отставание в массе на 20 -30% (по отношению к длине), в росте на 2 -4 см, p плохой аппетит, снижение толерантности к пище, периодические рвоты, p отставание в психомоторном развитии, p нарушение сна, p нарушение терморегуляции, p неустойчивый стул: запор-понос, развитие дисбактериоза разной степени выраженности, p изменения в копрограмме (крахмал, нейтральный жир, слизь, мышечные волокна, лимфоциты), p появление у мочи запаха аммиака, p резкое снижение иммунологической толерантности, малосимптомное и атипичное течение соматической патологии.
Гипотрофия 2 степени Симптомы: p выраженная бледность, сухость и шелушение кожи p истончение подкожно-жировой клетчатки на животе, туловище и конечностях, p снижение тургора тканей и тонуса мышц, p блеклость, ломкость волос, p отставание в массе на 20 -30% (по отношению к длине), в росте на 2 -4 см, p плохой аппетит, снижение толерантности к пище, периодические рвоты, p отставание в психомоторном развитии, p нарушение сна, p нарушение терморегуляции, p неустойчивый стул: запор-понос, развитие дисбактериоза разной степени выраженности, p изменения в копрограмме (крахмал, нейтральный жир, слизь, мышечные волокна, лимфоциты), p появление у мочи запаха аммиака, p резкое снижение иммунологической толерантности, малосимптомное и атипичное течение соматической патологии.
 Гипотрофия 3 степени p Симптомы: p выраженная бледность кожи с серым оттенком, резкое снижение эластичности p полное отсутствие подкожно-жирового слоя, p атрофия мышц, p отставание в массе тела свыше 30%, отставание в росте – более 4 см, p общая вялость, снижение интереса к окружающему, отсутствие активных движений, p страдальческое выражение на лице, а в терминальный период — безразличие, p резкое нарушение терморегуляции, быстрое охлаждение, p задержка психомоторного развития, p дыхание поверхностное, иногда могут отмечаться апноэ, p тоны сердца ослабленные, глухие, может наблюдаться тенденция к брадикардии, артериальной гипотонии, p живот увеличен в объёме вследствие метеоризма, передняя брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно-известковыми опорожнениями, p анорексия, ослабление жажды, нарушение толерантности к пище
Гипотрофия 3 степени p Симптомы: p выраженная бледность кожи с серым оттенком, резкое снижение эластичности p полное отсутствие подкожно-жирового слоя, p атрофия мышц, p отставание в массе тела свыше 30%, отставание в росте – более 4 см, p общая вялость, снижение интереса к окружающему, отсутствие активных движений, p страдальческое выражение на лице, а в терминальный период — безразличие, p резкое нарушение терморегуляции, быстрое охлаждение, p задержка психомоторного развития, p дыхание поверхностное, иногда могут отмечаться апноэ, p тоны сердца ослабленные, глухие, может наблюдаться тенденция к брадикардии, артериальной гипотонии, p живот увеличен в объёме вследствие метеоризма, передняя брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно-известковыми опорожнениями, p анорексия, ослабление жажды, нарушение толерантности к пище
 Принципы лечения гипотрофии
Принципы лечения гипотрофии
 Принципы диетотерапии p Омоложение диеты p Увеличение частоты кормлений p Принцип трехфазного питания: Ø адаптационный период (определяется толерантность ребенка к пищевой нагрузке и проводится коррекция водно-минерального обмена), Ø репарационный период (осуществляется коррекция белков, жиров и углеводов), Ø период усиленного питания (проводится повышенная энергетическая нагрузка). p Адекватный систематический контроль питания (ведение дневника с отметкой количества съеденной в каждое кормление пищи), стула, диуреза, количества выпитой и даваемой парентерально жидкости, солей и др. ; регулярный (раз в 5 -7 дней) расчет пищевой нагрузки по белкам, жирам, углеводам; дважды в неделю – копрограмма.
Принципы диетотерапии p Омоложение диеты p Увеличение частоты кормлений p Принцип трехфазного питания: Ø адаптационный период (определяется толерантность ребенка к пищевой нагрузке и проводится коррекция водно-минерального обмена), Ø репарационный период (осуществляется коррекция белков, жиров и углеводов), Ø период усиленного питания (проводится повышенная энергетическая нагрузка). p Адекватный систематический контроль питания (ведение дневника с отметкой количества съеденной в каждое кормление пищи), стула, диуреза, количества выпитой и даваемой парентерально жидкости, солей и др. ; регулярный (раз в 5 -7 дней) расчет пищевой нагрузки по белкам, жирам, углеводам; дважды в неделю – копрограмма.
 Адаптационный период (период выяснения толерантности к пище) Длится: n при гипотрофии 1 степени – 1 -2 дня, n при гипотрофии 2 степени – 3 -7 дней, n при гипотрофии 3 степени – 10 -14 дней. На начальных этапах лечения применяется лишь легкоусвояемая пища: n ребенка кормят женским молоком, n при его отсутствии – адаптированными молочными смесями, лучше — гипоаллергенными (НАН ГА, ХИПП ГА) или кисломолочными (Галлия Лактофидус, НАН кисломолочный). Увеличивают частоту кормлений: n при гипотрофии 1 степени – 7, n при гипотрофии 2 степени – 8, n при гипотрофии 3 степени – 10 -12.
Адаптационный период (период выяснения толерантности к пище) Длится: n при гипотрофии 1 степени – 1 -2 дня, n при гипотрофии 2 степени – 3 -7 дней, n при гипотрофии 3 степени – 10 -14 дней. На начальных этапах лечения применяется лишь легкоусвояемая пища: n ребенка кормят женским молоком, n при его отсутствии – адаптированными молочными смесями, лучше — гипоаллергенными (НАН ГА, ХИПП ГА) или кисломолочными (Галлия Лактофидус, НАН кисломолочный). Увеличивают частоту кормлений: n при гипотрофии 1 степени – 7, n при гипотрофии 2 степени – 8, n при гипотрофии 3 степени – 10 -12.
 Адаптационный период (продолжение) В первый день выяснения толерантности к пище назначают уменьшенный объем питания: n при гипотрофии 1 степени – до 2/3 от необходимого суточного объема, n при гипотрофии 2 степени – ½-2/3 от необходимого суточного объема, n при гипотрофии 3 степени – ½ от необходимого суточного объема. Недостающий объем восполняют жидкостью в виде глюкозо- солевых растворов: n оралит, n регидрон, n цитроглюкосолан. При улучшении аппетита, количество основной молочной смеси постепенно увеличивают (примерно по 10 -20 мл на кормление ежедневно), доводя его в конце адаптационного периода до должного, но не более 1 литра. Адаптационный период заканчивается при достижении необходимого суточного объема пищи и расчете белков, жиров и углеводов на фактическую массу тела ребенка.
Адаптационный период (продолжение) В первый день выяснения толерантности к пище назначают уменьшенный объем питания: n при гипотрофии 1 степени – до 2/3 от необходимого суточного объема, n при гипотрофии 2 степени – ½-2/3 от необходимого суточного объема, n при гипотрофии 3 степени – ½ от необходимого суточного объема. Недостающий объем восполняют жидкостью в виде глюкозо- солевых растворов: n оралит, n регидрон, n цитроглюкосолан. При улучшении аппетита, количество основной молочной смеси постепенно увеличивают (примерно по 10 -20 мл на кормление ежедневно), доводя его в конце адаптационного периода до должного, но не более 1 литра. Адаптационный период заканчивается при достижении необходимого суточного объема пищи и расчете белков, жиров и углеводов на фактическую массу тела ребенка.
 Репарационный период (промежуточный или переходный). p Постепенно увеличивают пищевую нагрузку белками, углеводами и, в последнюю очередь, жирами. Для этого к грудному молоку или заменяющей его смеси постепенно добавляют соответствующие лечебные смеси (до 1/3 общего объема). Начинают вводить прикормы, если это положено по возрасту. p В репарационный период белки и углеводы рассчитываю на приблизительно долженствующую массу, которая определяется по следующей схеме: n на 1 -й неделе приблизительно долженствующая масса равна фактической массе ребенка + 5% от нее; n на 2 -й неделе – к фактической массе прибавляется 10%; n на 3 -й неделе – 15% и на 4 -й неделе – 20%. p В течение всего репарационного периода жиры рассчитываются на фактическую массу ребенка.
Репарационный период (промежуточный или переходный). p Постепенно увеличивают пищевую нагрузку белками, углеводами и, в последнюю очередь, жирами. Для этого к грудному молоку или заменяющей его смеси постепенно добавляют соответствующие лечебные смеси (до 1/3 общего объема). Начинают вводить прикормы, если это положено по возрасту. p В репарационный период белки и углеводы рассчитываю на приблизительно долженствующую массу, которая определяется по следующей схеме: n на 1 -й неделе приблизительно долженствующая масса равна фактической массе ребенка + 5% от нее; n на 2 -й неделе – к фактической массе прибавляется 10%; n на 3 -й неделе – 15% и на 4 -й неделе – 20%. p В течение всего репарационного периода жиры рассчитываются на фактическую массу ребенка.
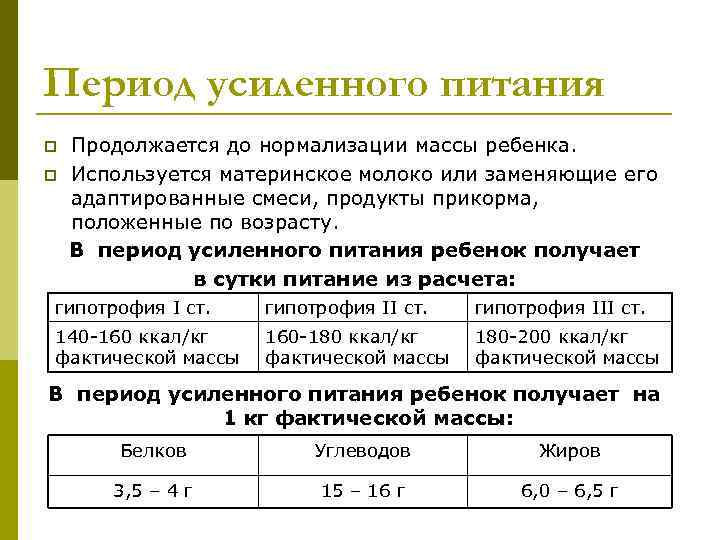 Период усиленного питания p Продолжается до нормализации массы ребенка. p Используется материнское молоко или заменяющие его адаптированные смеси, продукты прикорма, положенные по возрасту. В период усиленного питания ребенок получает в сутки питание из расчета: гипотрофия I ст. гипотрофия III ст. 140 -160 ккал/кг 160 -180 ккал/кг 180 -200 ккал/кг фактической массы В период усиленного питания ребенок получает на 1 кг фактической массы: Белков Углеводов Жиров 3, 5 – 4 г 15 – 16 г 6, 0 – 6, 5 г
Период усиленного питания p Продолжается до нормализации массы ребенка. p Используется материнское молоко или заменяющие его адаптированные смеси, продукты прикорма, положенные по возрасту. В период усиленного питания ребенок получает в сутки питание из расчета: гипотрофия I ст. гипотрофия III ст. 140 -160 ккал/кг 160 -180 ккал/кг 180 -200 ккал/кг фактической массы В период усиленного питания ребенок получает на 1 кг фактической массы: Белков Углеводов Жиров 3, 5 – 4 г 15 – 16 г 6, 0 – 6, 5 г
 Организация режима при гипотрофии p Температуру воздуха в палатах необходимо поддерживать постоянной (+24…+25°С). p Палаты следует проветривать 5 -6 раз в сутки. Должны быть организованы прогулки на свежем воздухе. p Должны проводиться регулярные гигиенические процедуры: подмывание, купание. Температура воды в ванне во время купания должна быть 38°С. p Все дети должны достаточно спать. p В период бодрствования рекомендуется чаще брать ребенка на руки, менять положение его тела в кроватке, выкладывать в манеж. p Важным моментом является поднятие эмоционального статуса ребенка. Положительное влияние оказывают ласковая речь, разнообразные игрушки, красивая музыка. p Необходимо ограждать ребенка от громких слов, стуков, яркого света – все это может усилить тормозные процессы в ЦНС. p Обязательными в лечении детей с гипотрофией являются массаж и гимнастика.
Организация режима при гипотрофии p Температуру воздуха в палатах необходимо поддерживать постоянной (+24…+25°С). p Палаты следует проветривать 5 -6 раз в сутки. Должны быть организованы прогулки на свежем воздухе. p Должны проводиться регулярные гигиенические процедуры: подмывание, купание. Температура воды в ванне во время купания должна быть 38°С. p Все дети должны достаточно спать. p В период бодрствования рекомендуется чаще брать ребенка на руки, менять положение его тела в кроватке, выкладывать в манеж. p Важным моментом является поднятие эмоционального статуса ребенка. Положительное влияние оказывают ласковая речь, разнообразные игрушки, красивая музыка. p Необходимо ограждать ребенка от громких слов, стуков, яркого света – все это может усилить тормозные процессы в ЦНС. p Обязательными в лечении детей с гипотрофией являются массаж и гимнастика.
 Основные направления медикаментозной терапии при гипотрофии p Ферментотерапия проводится в основном препаратами поджелудочной железы: креоном, панзинормом, панцитратом, панкреатином. p Биопрепараты назначаются при дисбактериозе кишечника: бифидумбактерин, бификол, бифилиз, бифиформ, лактобактерин. p Витаминотерапия В первые дни применяют витамины С, В 1, В 6. , во 2 -й и 3 -й периоды диетотерапии проводят чередующиеся курсы витаминов А, PP, B 15, B 5, E, фолиевой кислоты, В 12. p Стимулирующая и иммунотерапия. Можно использовать 20% раствор карнитина хлорида (по 1 капле/кг массы тела 3 раза в день внутрь) в течение месяца. В период разгара гипотрофии, сопровождающейся наслоением инфекции, вводятся внутривенно иммуноглобулины.
Основные направления медикаментозной терапии при гипотрофии p Ферментотерапия проводится в основном препаратами поджелудочной железы: креоном, панзинормом, панцитратом, панкреатином. p Биопрепараты назначаются при дисбактериозе кишечника: бифидумбактерин, бификол, бифилиз, бифиформ, лактобактерин. p Витаминотерапия В первые дни применяют витамины С, В 1, В 6. , во 2 -й и 3 -й периоды диетотерапии проводят чередующиеся курсы витаминов А, PP, B 15, B 5, E, фолиевой кислоты, В 12. p Стимулирующая и иммунотерапия. Можно использовать 20% раствор карнитина хлорида (по 1 капле/кг массы тела 3 раза в день внутрь) в течение месяца. В период разгара гипотрофии, сопровождающейся наслоением инфекции, вводятся внутривенно иммуноглобулины.
 Паратрофия – это хроническое расстройство питания, сопровождающееся нарушением обменных функций организма и характеризующееся избыточной массой тела и повышенной гидролабильностью тканей. Основными причинами развития паратрофии являются: p злоупотребление высококалорийными продуктами (злоупотребление кашей и хлебобулочными изделиями, использование приготовлении адаптированных смесей большего количества сухого порошка, чем положено), p высокобелковое питание (большое количество цельного коровьего молока, творога), p эндокринные и нейроэндокринные расстройства.
Паратрофия – это хроническое расстройство питания, сопровождающееся нарушением обменных функций организма и характеризующееся избыточной массой тела и повышенной гидролабильностью тканей. Основными причинами развития паратрофии являются: p злоупотребление высококалорийными продуктами (злоупотребление кашей и хлебобулочными изделиями, использование приготовлении адаптированных смесей большего количества сухого порошка, чем положено), p высокобелковое питание (большое количество цельного коровьего молока, творога), p эндокринные и нейроэндокринные расстройства.
 Клиника паратрофии Наиболее характерными симптомами паратрофии являются: p равномерная избыточная масса тела, p повышенное отложение подкожного жира, p бледность кожных покровов, p признаки мышечной гипотонии, отставание в моторном развитии (дети малоподвижны), p приглушенность тонов сердца, систолический шум, p бродильная диспепсия, вздутие живота, умеренно выраженный токсикоз за счет всасывания органических кислот.
Клиника паратрофии Наиболее характерными симптомами паратрофии являются: p равномерная избыточная масса тела, p повышенное отложение подкожного жира, p бледность кожных покровов, p признаки мышечной гипотонии, отставание в моторном развитии (дети малоподвижны), p приглушенность тонов сердца, систолический шум, p бродильная диспепсия, вздутие живота, умеренно выраженный токсикоз за счет всасывания органических кислот.
 Степени паратрофии: p 1 ст. – избыточная масса тела 10 -20%, p 2 ст. – избыточная масса тела 25 -35%, p 3 ст. – избыточная масса тела 40 -50%.
Степени паратрофии: p 1 ст. – избыточная масса тела 10 -20%, p 2 ст. – избыточная масса тела 25 -35%, p 3 ст. – избыточная масса тела 40 -50%.
 Лечение паратрофии включает: p Оптимальная диетотерапия, p Организация режима, ухода, массажа, ЛФК, p Медикаментозная терапия.
Лечение паратрофии включает: p Оптимальная диетотерапия, p Организация режима, ухода, массажа, ЛФК, p Медикаментозная терапия.
 Проведение этапного диетического лечения включает: p I этап (разгрузки) длится 7 -10 дней, предусматривает отмену высококалорийных продуктов, следует использовать овощи и несладкие сорта фруктов. Общий объем пищи соответствует возрастным нормам. Лучшим продуктом является женское молоко, при его отсутствии – кисломолочные смеси (НАН кисломолочный, Лактофидус). p II этап (переходный) длится 3 -4 недели. Ребенку первых 4 месяцев жизни вводят соответствующие возрасту прикормы, начиная с овощного пюре. p III этап (минимально-оптимальной диеты) – ребенок получает все низкокалорийные виды прикорма, соответствующие возрасту. Расчет необходимого количества белка проводится на фактическую массу, жиров, углеводов и калорий – на долженствующую. При искусственном вскармливании — смесь с низким (по отношению к другим смесям) содержанием белка (НАН 1 — 1, 2 г на 100 мл)
Проведение этапного диетического лечения включает: p I этап (разгрузки) длится 7 -10 дней, предусматривает отмену высококалорийных продуктов, следует использовать овощи и несладкие сорта фруктов. Общий объем пищи соответствует возрастным нормам. Лучшим продуктом является женское молоко, при его отсутствии – кисломолочные смеси (НАН кисломолочный, Лактофидус). p II этап (переходный) длится 3 -4 недели. Ребенку первых 4 месяцев жизни вводят соответствующие возрасту прикормы, начиная с овощного пюре. p III этап (минимально-оптимальной диеты) – ребенок получает все низкокалорийные виды прикорма, соответствующие возрасту. Расчет необходимого количества белка проводится на фактическую массу, жиров, углеводов и калорий – на долженствующую. При искусственном вскармливании — смесь с низким (по отношению к другим смесям) содержанием белка (НАН 1 — 1, 2 г на 100 мл)
 Гипостатура – это хроническое расстройство питания, характеризующееся более или менее равномерным отставанием в росте и массе тела при несколько сниженном состоянии упитанности и тургора тканей. Гипостатура характерна для детей p с врожденными пороками сердца, p с пороками развития ЦНС, p с энцефалопатиями и эндокринной патологией. После лечения основного заболевания физическое развитие ребенка нормализуется.
Гипостатура – это хроническое расстройство питания, характеризующееся более или менее равномерным отставанием в росте и массе тела при несколько сниженном состоянии упитанности и тургора тканей. Гипостатура характерна для детей p с врожденными пороками сердца, p с пороками развития ЦНС, p с энцефалопатиями и эндокринной патологией. После лечения основного заболевания физическое развитие ребенка нормализуется.
 Литература p Вскармливание грудных детей с пищевой непереносимостью /Е. И. Капранова. – Москва. 2003. – 33 с. p Демин В. Ф. , Ключникова С. О. , Цветкова Л. Н. , Мухина Ю. Г. Лекции по педиатрии. Том 3. Гастроэнтерология. М. , 2003, с. 112 – 135, 152 – 162. p Практическое руководство по детским болезням под общей ред. В. Ф. Коколиной и А. Г. Румянцева, «Неотложная педиатрия» под ред. Б. М. Блохина, Москва 2005 г. p Рациональная фармакотерапия заболеваний органов пищеварения: Рук. Для практикующих врачей / В. Т. Ивашкин, Т. Л. Лапина и др. ; Под общ. Ред. В. Т. Ивашкина. – М. : Литтерра, 2003. – С. 465 -473. p Руководство по детскому питанию / Под ред. В. А. Тутельяна, И. Я. Коня. – М. : Медицинское информационное агентство, 2004. – 662 с. : табл.
Литература p Вскармливание грудных детей с пищевой непереносимостью /Е. И. Капранова. – Москва. 2003. – 33 с. p Демин В. Ф. , Ключникова С. О. , Цветкова Л. Н. , Мухина Ю. Г. Лекции по педиатрии. Том 3. Гастроэнтерология. М. , 2003, с. 112 – 135, 152 – 162. p Практическое руководство по детским болезням под общей ред. В. Ф. Коколиной и А. Г. Румянцева, «Неотложная педиатрия» под ред. Б. М. Блохина, Москва 2005 г. p Рациональная фармакотерапия заболеваний органов пищеварения: Рук. Для практикующих врачей / В. Т. Ивашкин, Т. Л. Лапина и др. ; Под общ. Ред. В. Т. Ивашкина. – М. : Литтерра, 2003. – С. 465 -473. p Руководство по детскому питанию / Под ред. В. А. Тутельяна, И. Я. Коня. – М. : Медицинское информационное агентство, 2004. – 662 с. : табл.


