Лекция № 6.
Тема: «Сестринский уход при острых и хронических нарушениях питания у детей раннего возраста«.
Простая диспепсия — острое расстройство пищеварения у детей раннего возраста.
Этиология:
— превышение объема пищи (перекорм);
• избыточное введение одного из ингредиентов пищи (белков, жира или
углеводов);
• использование пищи, несоответствующей возрасту ребенка;
• введение нового продукта сразу же в большом объеме;
• неправильное приготовление смесей или нарушение их хранения.
— перегревание ребенка в летнее время.
Клиника:
Заболевание начинается с появления жидкого стула до 5-7 раз сутки с примесью слизи, зелени, комочков белого и жёлтого цвета при удовлетворительном состоянии ребенка. Может быть рвота 1-2 раза после приёма пищи. Температура нормальная. Ребенок может быть капризным, сучит ножками. Живот умеренно вздут, при пальпации мягкий, определяется урчание петель кишечника. Приостанавливается прибавка массы тела.
Лечение:
— водно-чайная пауза на 6-8 часов т.е. пропустить 1, максимум 2 кормления. Вместо питания в это время дают чай, отвары ромашки, зверобоя, рисовый отвар, 5% глюкозу, а лучше солевые навески: регидрон, глюкосалан, цитроглюкосалан, оралит. Поить нужно часто, по 1 чл. или 1 ст.л. через 15 минут.
После чайной разгрузки переходят на дозированное питание. При естественном вскармливании – сокращается время прикладывания к груди до З-5 минут. При смешанном – дают только грудь (временно, при искусственном – лучше кисломолочные или адаптированные смеси в половинном возрастном объеме.
В последующие дни увеличиваем время прикладывания к груди до 7 мин, объем смеси повышаем на 20-30 мл.
К 5-6 дню переходим на кормление по возрасту. Недостающий объём
питания всё время восполняем жидкостью.
Из медикаментов дают ферменты: креон,абомин, панкреатин. Сорбенты: смекта, лакто-фильтрум и др.
При метеоризме: сорбенты или газоотводная трубка.
Осложнение: возможно присоединение вторичной инфекции или
активизация собственной условно-патогенной микрофлоры кишечника. Это бывает у ослабленных детей, с такими заболеваниями как рахит, гипотрофия, диатезы. При этом повышается температура до 39°С, рвота становится многократной, стул
водянистым. Ребенок становится беспокойным. Если лечение не
проводится – появляются явления эксикоза (обезвоживание )-сухость кожи и слизистых, снижение массы тела.
Хронические расстройства питания (дистрофии) могут быть двух видов:
1. недостаточное питание – гипотрофия,
2. избыточное питание – паратрофия (ожирение).
Гипотрофия – это хроническое расстройство питания детей раннего возраста, характеризующееся дефицитом массы тела относительно роста ребенка и сопровождающееся задержкой физического и нервно-психического развития.
Факторы риска развития гипотрофии
1. Алиментарные:
— количественный недокорм (гипогалактия у матери, вялое сосание, введение недостаточного количества смеси);
— качественный недокорм (дефицит белка, витаминов, микроэлементов),
не введенные во время прикормы, однообразное питание.
2. Инфекционные факторы:
— внутриутробные инфекции, сепсис;
— кишечные инфекции;
— частые простудные заболевания;
— другие очаги инфекции в организме.
3. Врожденные пороки развития:
— ВПС, пилоростеноз, незаращение верхней губы и мягкого или твердого неба,
наследственные нарушения обмена веществ ( фенилкетонурия, галактоземия, целиакия ), поражение ЦНС, ИДС.
4. Психосоциальные факторы:
— недостаточное внимание к ребенку;
— дефекты ухода и воспитания;
— несоблюдение режима.
Часто бывает сочетание нескольких факторов.
Выделяют 3 степени тяжести гипотрофии:
• 1 степень – легкая,
• 2 степень – средней тяжести,
• 3 степень – тяжелая.
Клиника гипотрофии 1 степени:
1 – дефицит массы 10-20% ( или 10-15%), рост нормальный.
2 – кожа и слизистые бледные, эластичность снижена.
3 – подкожно-жировой слой значительно истончен на животе.
Примечание:
( Для того, чтобы определить толщину подкожно-жирового слоя, нужно большим и указательным пальцами правой руки захватить в складку кожу и подкожную клетчатку, определить толщину полученной складки. В норме она равна: на животе – 2-2,5 см; на груди -1,5-2 см; на внутренней поверхности бедра – 3-4 см.)
4 – тургор тканей и тонус мышц снижены.
5- со стороны ЦНС: умеренная утомляемость, нарушение сна,
раздражительность.
6 – психомоторное развитие соответствует возрасту.
7- состояние удовлетворительное, аппетит снижен умеренно.
Клиника гипотрофия 2 степени
1- дефицит массы -21-30% (16 – 30 % ), имеется отставание в росте на 2-4 см.
2- кожа бледная с сероватым оттенком, легко собирается в складки.
3- подкожно-жировой слой отсутствует на животе, груди, конечностях,
сохранен только на лице.
4 – тургор тканей резко снижен, мышцы истончаются, гипотония мышц
приводит к увеличению живота.
5 – волосы и ногти ломкие.
6 – аппетит понижен, значительно нарушена толерантность к пище.
7 – стул неустойчивый.
8 – со стороны ЦНС: ребенок крикливый, плаксивый или
наоборот вялый, безучастный к окружающему.
9 – нарушается терморегуляция (легко перегревается или переохлаждается в зависимости от температуры окружающей среды).
10 – психомоторное развитие: отстает в развитии моторных функций, посте
пенно перестает вставать, садиться, ходить, теряет свойственную воз-
расту активность и жизнерадостность.
11 – снижается иммунитет
Клиника гипотрофии 3 степени
Характеризуется крайней степенью истощения:
1 – внешний вид напоминает «скелетик», обтянутый кожей.
2 – дефицит массы более 30%, отстает в росте на 5-10 см и
более.
3 – кожа серая, сухая, эластичность утеряна, свисает многочисленными
складками.
4 – подкожно-жировой слой отсутствует и на лице, которое становится
морщинистым , принимает старческий вид (лицо глубокого старика).
5 – аппетит полностью отсутствует (анорексия).
6 – стул «голодный» т. е. скудный.
7 – мочеиспускание редкое, моча пахнет аммиаком.
8 – температура тела в основном понижена, но периодически повышается.
9 – отмечается резкая задержка в психомоторном развитии, утрата уже
приобретенных навыков и умений, безразличие к окружающему, временами беспокойство, голос беззвучный, сиплый.
Лечение гипотрофии 1 степени
(Обычно проводится на дому под наблюдением участкового врача и м/с.)
1. Устранить причины, приводящие к развитию гипотрофии.
2. Организовать режим с учетом физического и нервно-психического
состояния ребенка (достаточный сон и прогулки).
3. Правильно организовать питание:
• рассчитать суточный объем и состав пищи по возрасту;
• коррекция белков, жиров, углеводов проводится врачом путем расчета на
1 кг долженствующей массы.
4. Медикаментозная терапия:
• ферменты (для улучшения переваривания пищи и всасывания)- панкреатин, абомин, креон, витамины С, B1, B2, В6
А, Д;
5. Физиотерапия: лечебные ванны, массаж, гимнастика.
Лечение гипотрофии 2-3 степени
Проводится в стационаре.
1. Организовать максимально щадящий режим.
2. Диетотерапия строится на принципах 2-х фазного питания:
1 фаза-выяснения толерантности к пище,
2 фаза-усиленного питания.
Первая фаза
— ребенка кормят часто через 2-2,5 часа небольшими порциями грудным
молоком или адаптированными смесями;
— при гипотрофии 2 степени первоначальное количество пищи составляет
2/3 – 1/2 от долженствующего объема;
— при гипотрофии 3 степени, в начале лечения назначают 20-30 мл грудного
молока на одно кормление (количество кормлений-10, 6-ти часовой ночной перерыв).
Первая фаза длится при гипотрофии 2 степени 3-5 дней,
при гипотрофии 3 степени 7-10 дней.
Недостающий объем пищи восполняем (1/3-1/2) жидкостью, которая вводится энтерально или в/в:
энтерально вводят 5% р-р глюкозы, оралит, регидрон. При диарее и рвоте жидкость вводят парентерально (5% р-р глюкозы, энпиты- смесь аминокислот, гидролизаты белков, эмульгированные жиры)
При гипотрофии 2 ст. через 3-5 дней при хорошей переносимости пищи (отсутствие срыгивания и диареи) в течение каждых последующих суток суточный объем пищи увеличиваем на 100 мл (до возрастной нормы).
При гипотрофии 3 степени через 7-10 дней (при нормальной переносимости пищи) через каждые двое суток увеличиваем суточный объем пищи на 100-150 мл до возрастной нормы.
Нормальный возрастной объем пищи ребенок начинает получать примерно через 2-3 недели.
Во второй фазе (период усиленного питания) расчет питания проводят на долженствующую массу, а затем назначают усиленное питание. Прикормы вводят с большой осторожностью. В качестве первого прикорма лучше вводить молочные каши, а через 7-10 дней – второй прикорм – овощное пюре.
Медикаментозная терапия
— ферменты (абомин, фестал, панзинорм,креон.
— витамины, физиотерапия – во второй фазе.
Профилактика — профилактика факторов риска.
Прогноз: при правильном и своевременно начатом лечении, адекватном
питании и уходе – благоприятный. Исключение составляют дети с поражением ЦНС и множественными пороками развития.
Паратрофия (ожирение).
— это хроническое расстройство питания в основе, которого лежит избыток
массы тела больше чем на 10 % от возрастной нормы, при этом отмечается чрезмерное накопление жира в подкожно-жировой клетчатке.
Частота ожирения у детей старше года составляет примерно 6-20 %. Ожирение чаще возникает на первом году, в 5-6 лет, в подростковом периоде.
Факторы риска:
1. наследственная предрасположенность,
2. нарушение функций ЦНС,
3. эндокринные нарушения,
4. снижение двигательной активности,
5. пищевые пристрастия и традиции питания семьи (переедание, обильные
застолья, большое количество мучного в рационе).
Клинические признаки:
1 – превышение массы тела более чем на 10% по сравнению с возрастным
стандартом, 1 степень-10-20%, 2 степень-20-30%, 3 степень – более 30%;
2 – повышенное, неравномерное отложение жира в области молочных желез у мальчиков (ложная гинекомастия), у девочек – в области плеч и бедер, отвислый живот, стрии на боковых поверхностях живота;
3 – неустойчивый эмоциональный тонус (дети вялые, адинамичные, в более старшем возрасте жалуются на одышку при физических нагрузках, утомляемость, головную боль);
4 – аппетит избирательный, часто понижен;
5 – кожа бледная, эластичность может быть понижена;
6 – тургор тканей и мышечный тонус понижены;
7 – иммунитет снижен (часты заболевания верхних дыхательных путей и
мочевыводящих путей);
8 – пубертатный период может начаться раньше;
9 – склонность к повышению АД.
Осложнения:
• ГБ, нарушение функции половых желез, нарушение функции опорно-
двигательного аппарата и др.
Лечение
1. – Активный двигательный режим, достаточное пребывание на
свежем воздухе, массаж, гимнастика.
2. Диета – ранний перевод на меньшее число кормлений:
• расчет питания на долженствующую массу;
• обязательное соблюдение ночного перерыва между кормлениями;
• ограничение легкоусвояемых углеводов (белые каши, кисели, печенье,
сахар);
• замена животных жиров на растительные;
• первый прикорм – овощное пюре;
• повышенный аппетит перекрывать питьем, но с ограничением жидкости
в вечернее и -ночное время (вода, отвар яблок, сухофруктов, но без сахара); второй прикорм – «половинные каши», т.е. 1/2 объема «серые каши»+1/2 объема фруктовое пюре (с целью снижения калорий).
Профилактика:
— правильное питание, активный образ жизни, коррекция образа жизни семьи.
Прогноз: дети с избыточной массой тела без лечения всегда остаются тучными и в зрелом возрасте, а избыточный вес приводит к целому ряду заболеваний (ГБ, инфаркт, панкреатиты, следовательно, к сокращению жизни).
Острые расстройства пищеварения у детей раннего возраста.
И хронических расстройствах питания у детей раннего возраста
Сестринский процесс при острых расстройствах пищеварения
Лекция № 5
План лекции:
1. Острые расстройства пищеварения у детей раннего возраста. Причины. Клинические проявления. Принципы лечения.
2. Хронические расстройства питания у детей раннего возраста. Гипотрофия: определение. Уровень заболеваемости. Основные причины и факторы, способствующие развитию гипотрофии.
Клинические симптомы гипотрофии по степеням тяжести, осложнения, методы диагностики, принципы лечения и планирование сестринского ухода за пациентами.
3. Сестринский процесс при гипотрофии.
Острое расстройство пищеварения у детей раннего возраста возникает при:
-
неправильном режиме питания (более частые, чем это необходимо, кормления);
-
резком переходе от грудного к искусственному без предварительной постепенной подготовки к новым видам нищи (несоответствие состава пищи возрасту ребенка).
-
Симптомы и течение: У ребенка наблюдаются срыгивания и рвота, при которых удаляется часть избыточной или неподходящей пищи. Часто присоединяется понос, стул учащается до 5-10 раз в сутки. Кал жидкий, с зеленью, в нем появляются комочки непереваренной пищи. Живот вздут, отходят газы с неприятным запахом. Отмечается беспокойство, аппетит снижен. Лечение:
-
отменить все прикормы
-
объем питания сократить на половину
-
давать достаточное количество жидкости до необходимого объема питания (используются глюкозо-солевые растворы – регидрон, физиологический раствор, 5% раствор глюкозы)
-
после прекращения рвоты и поноса объем питания увеличивают, в дальнейшем вводят прикормы с учетом правил (постепенно, поочередно, объем прикорма для ребенка первого года жизни не более 150 г в одно кормление)
Дистрофия (от греч. dys- расстройство, trophe- питание) — это хронические расстройства питания у детей. Дистрофии бывают:
· Гипотрофия – недостаточное питание.
· Паратрофия, ожирение – избыточное питание.
Дистрофические состояния снижают иммунитет, ухудшают течение острых заболеваний и предрасполагают к развитию хронических заболеваний.
Гипотрофия (hypo – ниже, trophe – питание) – это хроническое расстройство питания детей раннего возраста, характеризующееся недостаточным поступлением питательных веществ, нарушением их усвоения, развитием дефицитом массы тела, роста и т.д. Частота гипотрофий составляет ~ 10-12% детей до 3-х лет.
Этиология:
Основная причина гипотрофии – количественный и качественный недокорм.
По времени возникновения гипотрофии выделяют врожденную и приобретенную гипотрофии. В зависимости от причины гипотрофия бывает первичная (при недокорме) и вторичная (как следствие какого-либо заболевания). По степени тяжести гипотрофия делится на три степени тяжести.
Клиника первичной гипотрофии (по степеням тяжести).
|
Клинический признак |
1-я степень (легкая) |
2-я степень (средней тяжести) |
3-я степень (тяжелая) атрофия |
|
|
Состояние ЦНС |
Возбуждение, сменяющееся торможением |
Торможение |
Резкое торможение, апатия |
|
|
Аппетит |
Повышен или сохранен |
Снижен |
Анорексия |
|
|
Секреция пищеварительных ферментов |
Умеренно снижена |
Снижена |
Резко снижена |
|
|
Кожа |
Бледная |
Бледная, сухая, эластичность снижена |
Бледно-серого цвета, с цианотичным оттенком дряблая, свисает складками |
|
|
Подкожно-жировой слой |
Отсутствует на животе, истончен на конечностях |
Отсутствует на животе, груди и конечностях, сохранен на лице |
Отсутствует везде, включая лицо |
|
|
Тургор тканей |
Снижен |
Значительно снижен |
Полностью утрачен |
|
|
Нарастание массы тела |
Замедлено |
Значительно замедлено (в массе стоит) |
Отсутствует, имеется потеря массы тела |
|
|
Дефицит массы тела |
11-20% |
21 — 30% |
Более 30% |
|
|
Отставание в росте |
Не отстает |
Отстает на 1 — 3 см. |
Резко отстает |
|
|
Иммунитет (сопротивляемость инфекциям) |
Не изменен |
Снижен |
Резко снижен |
|
|
Психомоторное развитие |
По возрасту |
Отстает |
Резко отстает |
|
|
Другие симптомы |
Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Нарушена терморегуляция. Неустойчивый стул. |
Полигиповитаминоз (мраморность, шелушение, гиперпигментация кожи, ломкость волос и ногтей, заеды в углах рта). Неустойчивый стул (голодный стул). Редкие мочеиспускания |
Осложнения:
· Тяжелое поражение жизненно важных органов
· Присоединение вторичной инфекции с развитием токсических и септических осложнений.
Основные принципы лечения гипотрофии:
1. Вначале выяснить причину развития гипотрофии и попытаться ее устранить.
2. Ребенка с гипотрофией I степени можно выхаживать дома, дети с II-III степенями гипотрофии подлежат обязательной госпитализации.
3. Организация лечебно-охранительного режима с учетом физического, нервно-психического состояния ребенка, а не календарного возраста ребенка.
4. При госпитализации ребенка необходимо поместить в отдельный бокс (профилактика внутрибольничной инфекции), обеспечить частое проветривание, кварцевание, ношение масок медицинским персоналом, поддержание То воздуха 24-27о С (для исключения возможности перегревания или переохлаждения ребенка).
5. Проведение диетотерапии. Питание должно быть адекватно сниженным ферментативным способностям ребенка. Диетотерапия проводится в три этапа:
· Первый этап (выяснение толерантности к пище): при I степени гипотрофии проводится не всегда или занимает всего несколько часов-1 сутки, при II степени гипотрофии – 3-5 дней, при III степени гипотрофии – 7-10 дней. Суточный объем питания уменьшается при I степени гипотрофии до 2/3, при II степени гипотрофии до ½, при III степени – до 1/3 должного объема, который рассчитывается на имеющуюся массу тела ребенка. Ребенка кормить часто, малыми порциями. Для питания использовать грудное молоко или адаптированные молочно-кислые смеси. До необходимого объема ребенка допаивать (5% раствор глюкозы, оралит, регидрон, кипяченая вода, чай и т.д.), при III степени гипотрофии часть жидкости вводится внутривенно (5% раствор глюкозы, энпиты). Прибавлять питание постепенно, одновременно уменьшая количество жидкости. Если применяется искусственная смесь, рекомендуется весь этап проводить на одной смеси.
· Второй этап (усиленное питание) занимает 7-21 день в зависимости от степени гипотрофии. Проводится на суточном объеме, рассчитанном на должную массу тела, с применением лечебных смесей. Для восполнения дефицита белка применяется «Роболакт», белковый обезжиренный энпит. Для восполнения жирового компонента можно применять белковый или жировой энпит, сливки. Лечебные смеси назначаются индивидуально, их суточный объем должен составлять не более ½ от общего объема пищи. В последнюю очередь ребенку назначается углеводная нагрузка путем введения соков, тертого яблока, фруктового пюре. Увеличение пищевой нагрузки белками, углеводами, жирами проводится под контролем копрограммы каждые 3-4 дня.
· Третий этап (оптимальное питание) проводится на должном суточном объеме до выведения ребенка из гипотрофии. Начинается на питании не всегда по возрасту, а по возможностям ребенка. Осторожно вводятся прикормы, корригирующие добавки (в течение 7-10 дней доводится до нормального объема). В качестве первого прикорма рекомендуются молочные каши, а затем через 7-10 дней – овощное пюре (второй прикорм).
6. Контроль массы тела проводится ежедневно, расчет питания не реже одного раза в 7-10 дней, в зависимости от результатов лечения проводится коррекция диетотерапии.
7. Лекарственные препараты:
· Ферментотерапия: абомин, фестал, панзинорм, панкреатин.
· Витаминотерапия.
· Стимулирующая терапия: дибазол, пентоксил, апилак.
· Антибиотики при тяжелой гипотрофии с наслоением бактериальной инфекции.
· Симптоматические средства: препараты железа, фолиевая кислота, седативные препараты и т.д.
8. Прогулки на свежем воздухе при температуре не ниже -5о С несколько раз в день при отсутствии противопоказаний. Для предотвращения переохлаждения – грелка к ногам.
9. Ежедневные теплые лечебные ванны с То воды 38о С при отсутствии противопоказаний.
10. Массаж и гимнастика в соответствии с возрастом и состоянием ребенка.
 Сестринский процесс при хронических и острых расстройствах питания .
Сестринский процесс при хронических и острых расстройствах питания .
 ДИСТРОФИЯ У ДЕТЕЙ (греч, dys- + trophe питание) хроническое расстройство питания у детей, сопровождающееся нарушениями обмена веществ, жизнедеятельности и развития организма
ДИСТРОФИЯ У ДЕТЕЙ (греч, dys- + trophe питание) хроническое расстройство питания у детей, сопровождающееся нарушениями обмена веществ, жизнедеятельности и развития организма
 Виды дистрофий 1. гипотрофия — масса тела ниже нормы 2. паратрофия — масса тела превышает норму не более чем на 10% 3. ожирение — масса тела превышает норму более чем на 10% 4. гипостатура — недостаточность питания у детей первого года жизни, проявляющуюся преимущественно задержкой роста, при к-рой масса тела для данного роста близка к норме. Термин «дистрофия» обычно используют для обозначения гипотрофии
Виды дистрофий 1. гипотрофия — масса тела ниже нормы 2. паратрофия — масса тела превышает норму не более чем на 10% 3. ожирение — масса тела превышает норму более чем на 10% 4. гипостатура — недостаточность питания у детей первого года жизни, проявляющуюся преимущественно задержкой роста, при к-рой масса тела для данного роста близка к норме. Термин «дистрофия» обычно используют для обозначения гипотрофии
 Определение Хроническое расстройство питания, возникающее в результате голодания организма. Дефицит пищевых веществ может быть обусловлен недостаточным поступлением их с продуктами питания или быть результатом нарушения усвоения и утилизации пищи. Гипотрофия чаще развивается у детей первых 2 лет жизни.
Определение Хроническое расстройство питания, возникающее в результате голодания организма. Дефицит пищевых веществ может быть обусловлен недостаточным поступлением их с продуктами питания или быть результатом нарушения усвоения и утилизации пищи. Гипотрофия чаще развивается у детей первых 2 лет жизни.
 Этиология Факторы: § алиментарные § инфекционные § конституциональные факторы
Этиология Факторы: § алиментарные § инфекционные § конституциональные факторы
 Алиментарные факторы § Нарушения вскармливания — количественного или качественного характера. Недостаточное поступление пищи может быть связано с причинами, зависящими от: матери (гипогалактия, дефект грудных желез — «тугая грудь» , плоские или втянутые соски и др. ) ребенка (недоразвитие сосательного рефлекса у недоношенных детей, родовая травма, дефекты развития и уродства, затрудняющие сосание: расщепление губы, твердого нёба, пилоростеноз и др. ). § Нарушение качественного состава пищевого рациона, при неправильном соотношении белков, жиров и углеводов, недостаточном поступлении какого-либо из основных пищевых ингредиентов (белков, витаминов). § Нарушение ухода, беспорядочное кормление, недостаточное введение жидкости и др. § Гипотрофия чаще возникает у детей, находящихся на смешанном и искусственном вскармливании.
Алиментарные факторы § Нарушения вскармливания — количественного или качественного характера. Недостаточное поступление пищи может быть связано с причинами, зависящими от: матери (гипогалактия, дефект грудных желез — «тугая грудь» , плоские или втянутые соски и др. ) ребенка (недоразвитие сосательного рефлекса у недоношенных детей, родовая травма, дефекты развития и уродства, затрудняющие сосание: расщепление губы, твердого нёба, пилоростеноз и др. ). § Нарушение качественного состава пищевого рациона, при неправильном соотношении белков, жиров и углеводов, недостаточном поступлении какого-либо из основных пищевых ингредиентов (белков, витаминов). § Нарушение ухода, беспорядочное кормление, недостаточное введение жидкости и др. § Гипотрофия чаще возникает у детей, находящихся на смешанном и искусственном вскармливании.
 Инфекционные факторы § острые инфекции (кишечные, респираторно-вирусные, гнойновоспалительные и др. ), § хронические инфекции § воздействие ряда токсических факторов
Инфекционные факторы § острые инфекции (кишечные, респираторно-вирусные, гнойновоспалительные и др. ), § хронические инфекции § воздействие ряда токсических факторов
 Конституциональные факторы § Врожденная патология (муковисцидоз, § § § целиакия, энзимопатия). Наиболее частая причина гипотрофии у детей раннего возраста — непереносимость белков коровьего молока, глютена (белок злаковых). Наследственных эндокринных, иммунодефицитных заболеваний, поражений центральной нервной системы. Гипотрофия может носить врожденный характер, ее причиной могут явиться заболевание матери, фетопатии, дефекты внутриутробного развития.
Конституциональные факторы § Врожденная патология (муковисцидоз, § § § целиакия, энзимопатия). Наиболее частая причина гипотрофии у детей раннего возраста — непереносимость белков коровьего молока, глютена (белок злаковых). Наследственных эндокринных, иммунодефицитных заболеваний, поражений центральной нервной системы. Гипотрофия может носить врожденный характер, ее причиной могут явиться заболевание матери, фетопатии, дефекты внутриутробного развития.
 Патогенез § Снижение секреторной функции пищеварительных желез и эвакуации пищи. § Уменьшение секреции пищеварительных желез ведет к нарушению процессов всасывания и снижению усвояемости пищевых веществ, нарушается полостное и пристеночное пищеварение, развивается дисбактериоз. § Особые изменения претерпевает белковый обмен, возникает распад тканевого белка, отмечается гипопротеинемия, нарушение нормального соотношения белковых фракций, повышенное выведение аминокислот с мочой, отрицательный азотистый баланс. § Происходит исчезновение запасов гликогена, жира, минеральных веществ, изменяется основной обмен, развивается истощение.
Патогенез § Снижение секреторной функции пищеварительных желез и эвакуации пищи. § Уменьшение секреции пищеварительных желез ведет к нарушению процессов всасывания и снижению усвояемости пищевых веществ, нарушается полостное и пристеночное пищеварение, развивается дисбактериоз. § Особые изменения претерпевает белковый обмен, возникает распад тканевого белка, отмечается гипопротеинемия, нарушение нормального соотношения белковых фракций, повышенное выведение аминокислот с мочой, отрицательный азотистый баланс. § Происходит исчезновение запасов гликогена, жира, минеральных веществ, изменяется основной обмен, развивается истощение.
 Клиническая картина Ведущими клиническими симптомами при гипотрофии являются замедление нарастания, остановка прибавки или снижение массы тела.
Клиническая картина Ведущими клиническими симптомами при гипотрофии являются замедление нарастания, остановка прибавки или снижение массы тела.
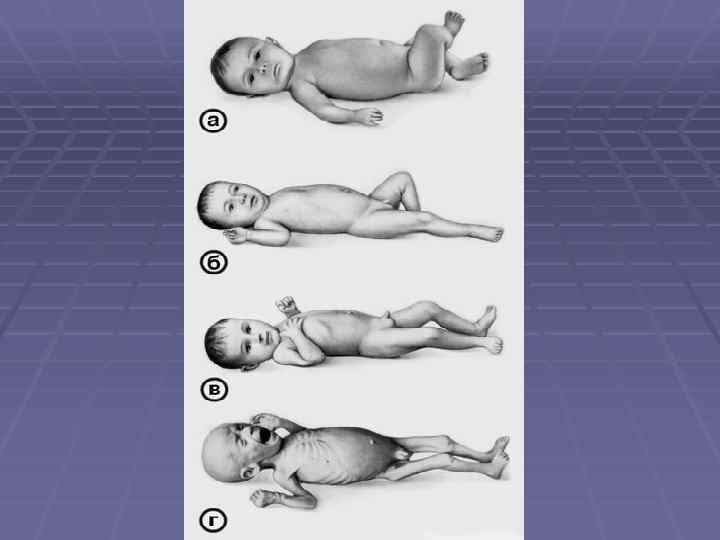
 У детей с гипотрофией понижена реактивность, они чаще болеют, восприимчивы к инфекциям; заболевания у них нередко принимают тяжелый характер, часто возникают осложнения.
У детей с гипотрофией понижена реактивность, они чаще болеют, восприимчивы к инфекциям; заболевания у них нередко принимают тяжелый характер, часто возникают осложнения.
 Диагноз. Ставится на основании оценки клинических симптомов, отставания в массе тела.
Диагноз. Ставится на основании оценки клинических симптомов, отставания в массе тела.
 Лечение § § § Должно быть комплексным и включать: коррекцию или устранение этиологического фактора, диетотерапию, рациональный режим, тщательный уход, выявление и лечение очагов инфекции, выявление и лечение рахита, анемии и других сопутствующих заболеваний.
Лечение § § § Должно быть комплексным и включать: коррекцию или устранение этиологического фактора, диетотерапию, рациональный режим, тщательный уход, выявление и лечение очагов инфекции, выявление и лечение рахита, анемии и других сопутствующих заболеваний.
 Питание Назначение питания ребенку, страдающему гипотрофией, а также все изменения в питании должны производиться под контролем расчетов химического состава рациона.
Питание Назначение питания ребенку, страдающему гипотрофией, а также все изменения в питании должны производиться под контролем расчетов химического состава рациона.
 Питание По мере нормализации состояния ребенка, стойкого нарастания массы тела, питание рассчитывают по долженствующей массе. В первую очередь корригируют белковый и углеводный состав пищевого рациона и в последнюю очередь — жировой.
Питание По мере нормализации состояния ребенка, стойкого нарастания массы тела, питание рассчитывают по долженствующей массе. В первую очередь корригируют белковый и углеводный состав пищевого рациона и в последнюю очередь — жировой.
 Питание § Детей первых месяцев жизни желательно обеспечить § § § грудным молоком (при отсутствии молока у матери — донорским с соответствующей коррекцией). При искусственном вскармливании преимущество отдают адаптированным молочным ( «Детолакт» , «Малютка» и др. ) и кисломолочными (ацидофильная смесь «Малютка» , «Бифилин» , «Балбобек» ) смесям. Для питания детей старше 3 мес рекомендуют кефир, биолакт, «Балдырган» и другие кисломолочные продукты. Кисломолочные продукты стимулируют выработку пищеварительных соков, уменьшают явления дисбактериоза, легче перевариваются и усваиваются организмом ребенка.
Питание § Детей первых месяцев жизни желательно обеспечить § § § грудным молоком (при отсутствии молока у матери — донорским с соответствующей коррекцией). При искусственном вскармливании преимущество отдают адаптированным молочным ( «Детолакт» , «Малютка» и др. ) и кисломолочными (ацидофильная смесь «Малютка» , «Бифилин» , «Балбобек» ) смесям. Для питания детей старше 3 мес рекомендуют кефир, биолакт, «Балдырган» и другие кисломолочные продукты. Кисломолочные продукты стимулируют выработку пищеварительных соков, уменьшают явления дисбактериоза, легче перевариваются и усваиваются организмом ребенка.
 Питание Прикорм детям с гипотрофией назначают с осторожностью: — на фоне положительной динамики массы тела -при отсутствии острых заболеваний. В качестве первого прикорма вводится молочная каша из различных круп, затем через 1— 1, 5 нед назначают второй прикорм в виде овощного пюре. Все виды прикорма вводят постепенно, начиная с малых доз, и в течение 7 — 10 дней доводят до необходимого объема.
Питание Прикорм детям с гипотрофией назначают с осторожностью: — на фоне положительной динамики массы тела -при отсутствии острых заболеваний. В качестве первого прикорма вводится молочная каша из различных круп, затем через 1— 1, 5 нед назначают второй прикорм в виде овощного пюре. Все виды прикорма вводят постепенно, начиная с малых доз, и в течение 7 — 10 дней доводят до необходимого объема.
 Лечение Восстановления нормальной микрофлоры кишечника: специальные биологически активные добавки к молочным смесям, содержащие естественные защитные факторы: бифи-добактерии (БАД-1 Б), лизоцим и бифидумбактерин (БАД-2).
Лечение Восстановления нормальной микрофлоры кишечника: специальные биологически активные добавки к молочным смесям, содержащие естественные защитные факторы: бифи-добактерии (БАД-1 Б), лизоцим и бифидумбактерин (БАД-2).
 Лечение — Витаминотерапия — Ферментные препараты (раствор соляной кислоты с пепсином, панкреатин, панзинорм, фестал, абомин и др. ). — Для стимуляции трофических функций применяется апилак. — При тяжелой гипотрофии, плохо поддающейся лечению, показана гормональная терапия. — Массаж, гимнастика
Лечение — Витаминотерапия — Ферментные препараты (раствор соляной кислоты с пепсином, панкреатин, панзинорм, фестал, абомин и др. ). — Для стимуляции трофических функций применяется апилак. — При тяжелой гипотрофии, плохо поддающейся лечению, показана гормональная терапия. — Массаж, гимнастика
 Профилактика § § § рациональное вскармливание, организацию правильного режима, достаточное пользование свежим воздухом, тщательный уход физическое воспитание и закаливание периодический контроль за нарастанием массы тела проведение расчетов питания и своевременная его коррекция.
Профилактика § § § рациональное вскармливание, организацию правильного режима, достаточное пользование свежим воздухом, тщательный уход физическое воспитание и закаливание периодический контроль за нарастанием массы тела проведение расчетов питания и своевременная его коррекция.
 Паратрофия хроническое расстройство питания у детей раннего возраста, при котором масса тела ребенка несколько увеличена.
Паратрофия хроническое расстройство питания у детей раннего возраста, при котором масса тела ребенка несколько увеличена.
 Паратрофия причина возникновения Избыток углеводов в пище по сравнению с количеством белков: § у детей, находящихся на смешанном или искусственном вскармливании, § при неправильной организации прикорма (напр. , при замене двух или трех кормлений кашами) § несоблюдении правил приготовления молочных смесей (избыточное количество сухого порошка смеси «Малыш» или «Малютка» на необходимый объем воды). Паратрофия отмечается у детей с экссудативно -катаральным диатезом
Паратрофия причина возникновения Избыток углеводов в пище по сравнению с количеством белков: § у детей, находящихся на смешанном или искусственном вскармливании, § при неправильной организации прикорма (напр. , при замене двух или трех кормлений кашами) § несоблюдении правил приготовления молочных смесей (избыточное количество сухого порошка смеси «Малыш» или «Малютка» на необходимый объем воды). Паратрофия отмечается у детей с экссудативно -катаральным диатезом
 Паратрофия клиника § Толщина подкожной клетчатки увеличена, особенно на животе и в § § § § области бедер Рост ребенка соответствует возрасту. Кожа бледная, сухая. Тургор тканей и тонус мышц снижен. Психомоторное развитие несколько задерживается Эмоциональная лабильность, нарушение сна, снижение аппетита. Стул неустойчивый, испражнения жидкие с примесью зелени и слизи Ребенок часто болеет острыми респираторными вирусными заболеваниями, которые принимают затяжное течение и нередко осложняются отитом, пневмонией. При инф. болезнях масса тела быстро уменьшается.
Паратрофия клиника § Толщина подкожной клетчатки увеличена, особенно на животе и в § § § § области бедер Рост ребенка соответствует возрасту. Кожа бледная, сухая. Тургор тканей и тонус мышц снижен. Психомоторное развитие несколько задерживается Эмоциональная лабильность, нарушение сна, снижение аппетита. Стул неустойчивый, испражнения жидкие с примесью зелени и слизи Ребенок часто болеет острыми респираторными вирусными заболеваниями, которые принимают затяжное течение и нередко осложняются отитом, пневмонией. При инф. болезнях масса тела быстро уменьшается.
 Лечение § ограничить пищу, содержащую большое § § количество углеводов, например, каши заменить овощными блюдами. показаны кисломолочные смеси, например «Биолакт». витамины С, B 1, B 2, В 6, В 15, А стимулирующие средства (пентоксил, метацил, дибазол), массаж, ЛФК. Прогноз, как правило, благоприятный.
Лечение § ограничить пищу, содержащую большое § § количество углеводов, например, каши заменить овощными блюдами. показаны кисломолочные смеси, например «Биолакт». витамины С, B 1, B 2, В 6, В 15, А стимулирующие средства (пентоксил, метацил, дибазол), массаж, ЛФК. Прогноз, как правило, благоприятный.
 Профилактика контроль за питанием детей, особенно находящихся на смешанном и искусственном вскармливании.
Профилактика контроль за питанием детей, особенно находящихся на смешанном и искусственном вскармливании.
 С/п при хронических и острых расстройствах питания Проблемы ребенка: § Нарушение питания § Нарушение терморегуляции § Расстройство стула § Снижение познавательной деятельности § Снижение иммунитета § Высокий риск присоединения инфекции § Снижение двигательной активности § Отставание психомоторного развития
С/п при хронических и острых расстройствах питания Проблемы ребенка: § Нарушение питания § Нарушение терморегуляции § Расстройство стула § Снижение познавательной деятельности § Снижение иммунитета § Высокий риск присоединения инфекции § Снижение двигательной активности § Отставание психомоторного развития
 С/п при хронических и острых расстройствах питания Сестринское вмешательство: § Комфортные условия для ребенка (Т воздуха – 22 -24 С, проветривание, следить за температурой тела, предупреждать перегревание и переохлаждение) § Мониторинг состояния ребенка (характер дыхания, ЧСС, АД, термометрия, цвет кожи, регистрировать объем и состав питания, жидкости, измерять массу тела 2 раза в сутки § Выбрать правильное полувертикальное положение при кормлении, делать частые перерывы
С/п при хронических и острых расстройствах питания Сестринское вмешательство: § Комфортные условия для ребенка (Т воздуха – 22 -24 С, проветривание, следить за температурой тела, предупреждать перегревание и переохлаждение) § Мониторинг состояния ребенка (характер дыхания, ЧСС, АД, термометрия, цвет кожи, регистрировать объем и состав питания, жидкости, измерять массу тела 2 раза в сутки § Выбрать правильное полувертикальное положение при кормлении, делать частые перерывы
 С/п при хронических и острых расстройствах питания § Повысить положительный эмоциональный тонус ребенка (брать на руки, играть, ласково разговаривать) § Сон на свежем воздухе § Лечебные ванны (чередовать хвойные, соленые, с настоем пустырника, валерианы) t воды – 37, 5 § Щадящий массаж, гимнастика, воздушные ванны
С/п при хронических и острых расстройствах питания § Повысить положительный эмоциональный тонус ребенка (брать на руки, играть, ласково разговаривать) § Сон на свежем воздухе § Лечебные ванны (чередовать хвойные, соленые, с настоем пустырника, валерианы) t воды – 37, 5 § Щадящий массаж, гимнастика, воздушные ванны
Хронические расстройства питания (дистрофии) – заболевания детей раннего возраста, характеризующиеся нарушениями усвоения питательных веществ тканями организма, что сопровождается нарушением гармоничного развития ребенка.
Содержание
- 1 Классификация хронических расстройств питания у детей
- 2 Гипотрофия
- 3 Гипостатура
- 4 Причины. Клинические проявления
- 5 Лечение
- 6 Паратрофия
- 7 Причины. Симптомы заболевания
- 8 Диагностика паратрофии
- 9 Лечение. Принципы диетотерапии
- 10 Профилактика паратрофии
- 11 Сестринский процесс при хронических расстройствах пищеварения
Классификация хронических расстройств питания у детей
Тип дистрофии:
-гипотрофия (отставание массы тела от роста);
-паратрофия (преобладание массы тела над ростом или равномерно избыточная масса тела и рост);
-гипостатура (равномерное отставание массы и роста).
Степень тяжести: первая, вторая и третья.
Гипотрофия
Гипотрофия – это хроническое расстройство питания и пищеварения, сопровождающееся нарушением обменных и трофических функций организма и характеризующееся снижением толерантности к пище и иммунобиологической реактивности, задержкой физического и психомоторного развития.
Врожденная (внутриутробная) гипотрофия – это хроническое расстройство питания плода, которое сопровождается отставанием физического развития, метаболическими нарушениями, понижением иммунологической реактивности, вследствие недостаточности плацентарного кровообращения, воздействие неблагоприятных факторов со стороны матери. Клинически проявляется истончением подкожной жировой клетчатки, увеличением кожных складок на шее, конечностях, вокруг суставов и уменьшением их толщины, общей гипотонией, периоральным цианозом, одышкой, наличием четко отграниченных костных образований, снижением массо-ростового индекса (ниже 60).
Приобретенная гипотрофия – это хроническое расстройство питания, характеризующееся прекращением или замедлением нарастания массы тела, прогрессирующим исчезновением подкожно-жирового слоя, нарушением пропорций тела, функции пищеварения, обмена веществ, снижением специфических и неспецифических факторов защиты организма, предрасположенностью к развитию других заболеваний и задержкой нервно-психического развития. Причины: недостаточное питание(недоедание, затруднение при питании), инфекционные факторы, токсические факторы, анорексия как следствие психических расстройст, нарушения переваривания, повышенные потребности в питании,заболевания обмена веществ, ИДС.
В патогенезе ведущая роль принадлежит глубоким нарушениям всех видов обмена веществ и изменениям со стороны внутренних органов. Под влиянием предрасполагающих факторов отмечается подавление секреции пищеварительных соков. Пищеварительные вещества, поступающие в организм, перестают перевариваться и усваиваются не полностью. Снижается порог переносимости (толерантности) пищи, легко возникают нарушения моторики желудочно-кишечного тракта, пища задерживается в желудке, появляются упорные поносы, сменяющиеся «голодными» поносами. В результате, в организм поступает недостаточное количество полноценного белка, витаминов, микроэлементов, что нарушает синтез ферментов, гормонов, гуморальную и эндокринную регуляцию процессов обмена. Диспротеинемия, дефицит ферментов и витаминов, особенно аскорбиновой кислоты, снижает активность тканевого обмена, потребления кислорода тканями и приводит к накоплению недоокисленных продуктов обмена с развитием метаболического ацидоза, активизируется перекисное окисление липидов, в крови накапливаются свободнорадикальные соединения, повреждающие клеточные мембраны и нарушающие процессы обмена на клеточном уровне. Понижается сопротивляемость организма и развивается состояние эндогенного токсикоза. На этом фоне легко присоединяется вторичная инфекция и может развиться токсико-септическое состояние, являющееся наиболее частой причиной летального исхода.
Классификация основана на оценке дефицита массы тела:
I-я степень – дефицит составляет 11-20%, II-я – 21-30%, III-я – 31% и более.
Клинические проявления:
синдром трофических нарушений (дефицит массы тела, в меньшей степени – длины тела, нарушение пропорциональности телосложения, нарушение эластичности кожи, тургора тканей, признаки гиповитаминоза, истончение подкожно-жирового слоя и мышц),
понижение пищевой толерантности(снижение аппетита вплоть до анерексии)
снижение иммунобиологической реактивности(анемия, ИДС) и симптомы изменения функционального состояния ЦНС (нарушение эмоционального тонуса и нервно-рефлекторной возбудимости, мышечная гипо- и дистония, гипорефлексия, темповое отставание психомоторного развития).
Клиническая симптоматика зависит от степени дефицита массы тела.
Гипотрофия I степени выявляется, как правило, только при внимательном осмотре ребенка. Обычно состояние его удовлетворительное, аппетит умеренно снижен, кожа гладкая, эластичная, бледная, внутренние органы и физиологические отправления без видимых отклонений. Снижен тургор тканей и толщина подкожно-жировой клетчатки на животе, но на лице и конечностях сохранена. При дополнительном обследовании, отмечаются диспротеинемия и снижение активности пищеварительных ферментов.
Гипотрофия II степени характеризуется снижением активности и эмоционального тонуса ребенка, апатией, вялостью, адинамией, задержкой психомоторного и речевого развития, выраженным снижением аппетита. Кожные покровы бледные, сухие, шелушатся, снижены эластичность кожи и тургор тканей, выражена мышечная гипотония. Подкожно-жировая клетчатка отчетливо уменьшена или отсутствует на животе и конечностях, сохранена на лице. Кривая нарастания массы тела уплощена. Часто отмечаются тахипноэ, аритмия дыхательных движений, приглушенность сердечных тонов, склонность к тахикардии и гипотонии, нарушения терморегуляции. При насильственном кормлении возникает рвота, нередко наблюдаются запоры. Указанные симптомы сопровождаются гипохромной анемией, гипо- и диспротеинемией, значительным снижением активности пищеварительных ферментов. Часто присоединяются интеркуррентные заболевания, осложняющиеся отитом, пиелонефритом, пневмонией.
Гипотрофия III степени сопровождается значительными нарушениями общего состояния ребенка: отмечаются сонливость, безучастность к окружающему, раздражительность, негативизм, повышенная плаксивость, резкое отставание в психомоторном развитии, утрата уже приобретенных навыков и умений, полная анорексия. По внешнему виду ребенок похож на скелетик, обтянутый сухой кожей бледно-серого цвета, свисающей складками на ягодицах и бедрах. Лицо – «старческое», морщинистое. Подкожно-жировая клетчатка отсутствует даже на лице. Кривая нарастания массы тела плоская или падает вниз. Ткани полностью утрачивают тургор, мышцы атрофичны, но тонус их обычно повышен в связи с расстройствами электролитного баланса и поражением ЦНС. Выражены признаки обезвоживания: жажда, западение большого родничка и глазных яблок, афония, сухость конъюнктив и роговицы, яркое окрашивание слизистой губ, трещины в углах рта («рот воробья»). Температура тела понижена и колеблется соответственно температуре окружающей среды, иногда отмечаются немотивированные подъемы до субфебрильных цифр. Дыхание – поверхностное, аритмичное. Пульс – редкий, слабый, артериальное давление – низкое, тоны сердца приглушены. Живот напряжен, втянут или вздут. Печень и селезенка уменьшены в размерах. Часто отмечаются дискинетические расстройства: срыгивания, рвота, частый жидкий стул. Мочеиспускание редкое, малыми порциями. Вследствие сгущения крови показатели гемоглобина и эритроцитов находятся в пределах нормы или повышены, СОЭ замедлена. В моче большое количество хлоридов, фосфатов, мочевины, иногда обнаруживается ацетон.
Дифференциальный диагноз проводится с синдромом мальабсорбции, наследственными или врожденными энзимопатиями и эндокринными заболеваниями.
Лечение детей с гипотрофией I степени проводится в домашних условиях, а со II-III – в стационаре.
Необходима правильная организация ухода за ребенком (прогулки, теплые ванны, массаж и гимнастика, положительные эмоции).
Основу лечения составляет диетотерапия, которая проводится в три этапа: установление толерантности к пище; этап возрастающих пищевых нагрузок; полное выведение ребенка из гипотрофии.
На первом этапе проводят разгрузку и минимальное кормление. Расчет основных ингредиентов производят таким образом: при I степени белки и углеводы рассчитывают на долженствующую массу тела, а жиры – на приблизительно долженствующую (фактическая + 20% от нее); при II степени – белки и углеводы на приблизительно долженствующую, а жиры – на фактическую; при III все ингредиенты рассчитывают только на фактическую массу.
На втором этапе осуществляется постепенный переход к усиленному кормлению для восстановления резервных возможностей организма. Расчет основных ингредиентов производится таким образом: при I степени белки, жиры и углеводы рассчитывают на долженствующую массу тела; при II степени – белки и углеводы на долженствующую массу, жиры – в начале периода на приблизительно долженствующую, а затем – на долженствующую; при III все ингредиенты рассчитывают только на приблизительно долженствующую, а затем – на долженствующую массу.
Гипостатура
Гипостатура — равномерное отставание ребенка первого года жизни в росте и массе тела, в сравнении со средними нормативными показателями соответствующего возраста. При этом, масса тела для данного роста близка к норме. Однако у таких детей наблюдается удовлетворительное состояние упитанности и тургора кожи.
Длина тела при гипостатуре меньше нормы на 5 — 10 см. (у старших детей на 10 — 20 см.). При этом фактическая масса тела, хотя и меньше средних показателей, пропорционально соответствует росту ребенка.
Причины. Клинические проявления
Частой причиной гипостатуры, является недостаточное количество белка и витаминов, начиная с внутриутробного периода и на первом году его жизни.
Задержка роста чаще всего развивается при:
продолжительной гипотрофии (более 6 мес.)
продолжительных заболеваниях.
Гипостатура может развиться на фоне перенесенной пренатальной (врожденной) дистрофии или длительно текущей недостаточно леченной постнатальной (после рождения) гипотрофии II — III степени. В основе ее возможны нейроэндокринные нарушения. Среди причин развития гипостатуры и гипотрофии, большое значение имеют дефекты ухода за младенцем: дефицит внимания и ласки, психогенной стимуляции (колыбельные, чтение стихов и сказок), отсутствие ежедневных прогулок на свежем воздухе, водных процедур. Клиническая картина:
Внешний вид у детей с гипостатурой необычен, они напоминают недоношенных детей с врожденной гипотрофией, и в это же время отличаются от них.
Это маленькие, но сложенные пропорционально дети. Физически и психически развиваются правильно. Только физические параметры (окружность головы и груди, длина тела стоя и сидя, окружности бедер и голеней, плеча и запястья) не достигают нижней границы нормы. Масса и длина тела у таких детей находится ниже средних возрастных норм или на нижних границах нормы.
Кожа бледная, сухая, тургор тканей снижен, подкожно-жировой слой выражен достаточно. Дети отличаются пониженным аппетитом. Растут медленно. Склонны к частым воспалительным заболеваниям верхних дыхательных путей, к нарушениям обмена веществ, нервным и эндокринным сдвигам; Эмоционально неустойчивы.
Лечение
Включает в себя:
Выявление причин данного состояния, их полное устранение или коррекцию.
Диетотерапию.
Организацию рационального режима, ухода, воспитания, массажа и гимнастики.
Выявление и своевременное лечение очагов инфекции в организме (хронического воспалительного процесса в носоглотке, кариозных зубов), рахита, анемии.
Ферментотерапию (креон, мезим-форте).
Анаболические препараты и витаминотерапию.
Симптоматическое лечение.
Стимулирующая терапия:
Применяют биостимуляторы типа апилака, адаптагены. Проводится лечение рахита, железодефицитной анемии, профилактика и адекватное лечение острых инфекций. При дисбактериозе кишечника применяют бифидумбактерин, линекс, бификол, и др. биопрепараты.
При отсутствии тяжелых заболеваний или пороков развития организма ребенка основу рационального лечения составляет диетотерапия.
Диетотерапия.
Рациональное питание детей должно соответствовать уровню физического развития ребенка (его росту, массе тела). Пищу малыша не следует перегружать белками, жирами, углеводами. Все питательные вещества должны находиться в сбалансированном соотношении, соответственно данному возрасту.
Критерии эффективности диетотерапии:
Улучшение эмоционального статуса (ребенок становится более активным, у него хорошее настроение).
Нормализация аппетита.
Улучшение состояния кожи.
Приобретение новых навыков психомоторного развития.
Ежедневное увеличение массы тела.
Улучшение переваривания пищи (по данным копрограммы).
В случае появления признаков снижения переносимости пищевых продуктов, объем питания временно уменьшают. Следует отметить, что для каждого ребенка необходим индивидуальный подход к диете и темпам ее расширения. Со временем после исчезновения причины заболевания при удовлетворительных условиях и полноценном питании у ребенка быстро восстанавливается внешний вид: цвет кожных покровов, жировой и подкожно-жировой слой, тургор тканей.
При перенесении гипотрофии постепенно увеличивается масса тела.
А длина тела если и повышается, то значительно медленнее. И приобретенное отставание массы тела и роста ребенка от средних нормативных показателей при пропорциональности между ними является признаком гипостатуры.
Паратрофия
Паратрофия — представляет собой заболевание, характеризующееся избытком веса у ребенка. Это следствие хронического нарушения вскармливания малышей первого года жизни, который, в сравнении с установленными нормами, имеет увеличенную массу тела.
У детей паратрофия встречается в возрасте до 3-х лет, особенно если масса тела выше нормативных данных на 10% и более.
Степени паратрофии:
Паратрофия 1 степени: величина превышения массы тела составляет 11-12%
Паратрофия 2 степени: масса тела превышает на 21-30%
Паратрофия 3 степени: масса тела увеличена на 31% и более.
Причины. Симптомы заболевания
Беспорядочное кормление,- частое кормление, которое провоцирует нарушение усвоения пищи,- такие метаболические дефекты, как нарушения обмена аминокислот, болезни накопления,- малая подвижность,- недостаточное пребывание на свежем воздухе,- может быть повышение соматотропного гормона гипофиза, инсулина, задержка в организме лишнего количества воды и прочее.
Симптомы:
бледность кожных покровов,
избыточное откладывание жира в подкожно-жировой клетчатке,
снижение тонуса мышц, упругости тканей,
возможны проявления рахита,
частые аллергические реакции,
ребенок выглядит откормленным и не в меру упитанным,
нередки проблемы с работой кишечника: дисбактериоз, запор,
в естественных складках кожи часто наблюдаются опрелости,
ребенок с паратрофией часто обладает характерным телосложением: широкая грудная клетка, короткая шея, округлые формы тела, узкие лопатки.
Диагностика паратрофии
Анамнестические критерии диагностики позволяют обнаружить этиологические и предрасполагающие факторы, отягощённую по ожирению и обменным заболеваниям наследственность: внутриутробный «перекорм», злоупотребление высококалорийными продуктами, высокобелковое питание, перегрузка электролитами, приём калорийной пищи во второй половине дня, малоподвижность ребёнка, нейроэндокринные расстройства. Клинические критерии диагностики: выраженность клинических и лабораторных признаков зависит от тяжести и клинической формы паратрофии.
Синдром обменных нарушений:
избыток массы тела;
нарушение пропорциональности телосложения;
избыточное отложение жировой ткани;
признаки полигиповитаминоза;
бледность;
пастозность кожи;
снижение тургора тканей;
вялость, нарушение сна и терморегуляции.
избирательное снижение (дети плохо едят овощные виды пищи прикормов, иногда мясо) или повышение (отдают предпочтение молочным продуктам, кашам) аппетита;
высокие неравномерные прибавки массы тела (лабильность весовой кривой);
расстройство стула (запоры или разжижение);
признаки функциональных нарушений желудочно-кишечного пищеварения (по данным копрограммы).
Синдром снижения иммунологической реактивности:
склонность к частым инфекционным заболеваниям с затяжным течением; респираторные заболевания нередко рецидивируют, протекают с обструктивным синдромом и выраженной дыхательной недостаточностью.
Лабораторные критерии диагностики:
Анализ крови — анемия.
Биохимическое исследование крови — диспротеинемия, уменьшение содержания глобулинов и относительное увеличение альбуминов, гиперлипидемия, гиперхолестеринемия, извращённый тип сахарной кривой.
Копрограмма:
при молочном расстройстве питания — стул гнилостный, плотный, блестящий (жирно-мыльный), реакция кала щелочная, часто определяется нейтральный жир, мыла, гнилостная микрофлора:
при мучном расстройстве — стул жёлтый или бурый, плотный, обильный (при дисфункции — пенистый, зелёный), реакция кала кислая, часто определяются вне- и внутриклеточный крахмал, микрофлора йодофильная.
Лечение. Принципы диетотерапии
Организация рационального, сбалансированного питания.
Кормление по режиму.
Оптимизация водного режима.
Проведение этапного диетического лечения:этап (разгрузки) предусматривает отмену высококалорийных продуктов и всех видов прикорма. Общий объём пищи соответствует возрастным нормам. Лучший продукт — грудное молоко. После 6 месяцев целесообразно сочетание грудного молока и кисломолочных смесей.
Длительность этапа — 7-10 дней.этап (переходный) длится 3-4 недели. Детям старше 4 месяцев, вводят соответствующие возрасту прикормы, начиная с овощного пюре.этап (минимально-оптимальной диеты) — ребёнок получает все виды прикорма, соответствующие возрасту. Расчёт необходимого количества белка проводят на фактическую массу тела. Потребность жиров, углеводов, калорий — на долженствующую массу тела.
Профилактика паратрофии
Чтобы у ребёнка не развилась паратрофия, нужно правильно вводить прикормы и следить за весом малыша. Следует тщательно соблюдать режим кормления при искусственном или смешанном вскармливании согласно рекомендациям педиатра, наблюдающего ребёнка.
Сестринский процесс при хронических расстройствах пищеварения
Лечение больных гипотрофией должно быть этапным, комплексным, с учетом этиологических факторов и степени расстройств питания.
Оно должно быть индивидуальным, с учетом функционального состояния органов и систем, наличия или отсутствия инфекционного процесса и его осложнений.
Лечение детей раннего возраста с гипотрофией I степени в большинстве случаев проводят в домашних условиях. Путем подробного опроса матери следует выяснить причину заболевания. Чаще всего оно алиментарного происхождения. Введение соответствующего докорма в виде кислых смесей, коррекция питания назначением творога при недостатке белка или увеличение количества углеводов в рационе из расчета на должную массу тела способствуют устранению начавшегося расстройства питания. Необходимо дать рекомендации матери по улучшению ухода за ребенком (прогулки, регулярное проведение гигиенических ванн и др.).
А детей с гипотрофией II и III степени необходимо госпитализировать.
При этом следует предусмотреть помещение больных с гипотрофией в небольшие палаты или полубоксы с тем, чтобы оградить их от лишних контактов с детьми и особенно с больными ОРВИ.
Все дети требуют оптимального режима сна.
При 2 степени гипотрофии необходимо спать 2 раза в день.
При 3 степени — 3 раза в день.
Помещение проветривают, два раза в сутки проводят влажную уборку. Температура должна поддерживаться в диапазоне 25-26 С.
Организуют тщательный уход за кожей и видимыми слизистыми оболочками, подмывают, кожу обрабатывают прокипяченным подсолнечным маслом.
Общие принципы диетотерапии гипотрофии:
. Увеличение частоты кормлений до 7-8-9 (соответственно при гипотрофии 1-2 и 3 степени).
. Принцип двухфазного питания
Период выяснения пищевой толерантности
Период переходного и оптимального питания
Гипотрофия 1 степени.
Период выяснения толерантности длится 1-3 дня.
-й день назначают 1/2-2/3 суточной потребности в пище.
-й день — 2/3-4/5 суточного количества.
-й день полное суточное количество пищи. Расчет питания производится на должную массу тела. При дефиците в пище белка проводится коррекция (сыром, желтком, ацидофильной пастой, белковым энпитом), жира (жировым энпитом, растительным маслом, сливками), углеводов — овощи, фрукты, рафинированные углеводы).
В отдельных случаях назначают панкреатические ферменты, витамины.
Лечение легкой гипотрофии при отсутствии сопутствующих заболеваний проводится в домашних условиях. Гипотрофия 2 степени.
На 1 этапе проводят осторожное индивидуальное кормление:
На 1 неделе расчет питания по белкам и углеводам производится на фактическую массу + 20%, а жиров на фактическую массу. Количество кормлений увеличивают на 1-2 от возрастной нормы.
На 2 неделе 2/3 суточного количества пищи. На 3 неделе соответственно суточной возрастной потребности. В период выздоровления, исходя из массы тела, высчитывают суточную потребность в энергии:
квартал в сутки необходимо 523-502 кДж/кг (125-120 ккал/кг)
квартал 502-481 кДж/кг (120-115 ккал/кг)
квартал 481-460 кДж/кг (115-110- ккал/кг)
квартал 460-418 (110-100 ккал/кг).
При смешанном и искусственном вскармливании энергетическая ценность увеличивается на 5-10%
Гипотрофия 3 степени.
Детей с гипотрофией 3 степени начинают кормить грудным молоком (нативным или донорским). В крайнем случае адаптированными молочно-кислыми смесями.
неделя 1/3 суточной потребности. Число кормлений увеличено на 2-3. 2/3 суточной потребности обеспечивают жидкостью (овощные и фруктовые отвары, электролитные растворы, парентеральное питание.
неделя 1/2 должной суточной потребности в пище.
неделя 2/3/ должной суточной потребности в пище.
Белки и углеводы рассчитываются на должную массу, а жир только на фактическую.
При анорексии, низкой толерантности к пище назначают частичное парентеральное питание — аминокислотные смеси (полиамин, альвезин Новый, амикин, левамин), растворы инсулина с глюкозой 1 ЕД/5 г глюкозы.
Диетотерапия является основополагающим методом лечения при гипотрофии. Назначение соответствующих продуктов питания зависит от множества факторов, в частности от степени истощения организма. Но самым главным в подходе к диетотерапии является степень поражения желудочно-кишечного тракта или центральной нервной системы.
Заключение
Нормальное развитие ребенка находится в тесной связи с деятельностью его органов пищеварения. Расстройство пищеварения приводит к расстройству питания, нарушению обмена, которое нередко сопровождается нарушением функций многих органов и систем.
Медработник первичного звена медицинской помощи занимает уникальное положение, позволяющее рано диагностировать расстройства питания и предотвратить их прогрессирование на ранних стадиях болезни. Первичная и вторичная профилактика включает необходимость скрининга расстройств питания, измерения роста и веса, как рутинной части мероприятий ежегодного наблюдения.
Необходимо уделять пристальное внимание выявлению ранних симптомов расстройств питания. Раннее распознавание и лечение расстройств питания может предотвратить физические и психические последствия нарушений пищеварения, которые приводят к прогрессированию заболевания на поздней стадии. Скрининговые вопросы относительно удовлетворенности внешним видом своего тела должны задаваться всем детям препубертатного возраста и подросткам. Вес и рост должно определять регулярно (предпочтительно в больничном платье, т.к. для увеличения веса могут быть использованы различные предметы). Полученные данные относительно роста и веса должны вноситься в педиатрические карты роста, для того чтобы определить их задержку, связанную со сниженным употреблением нутриентов.
Большое значение имеет организация ухода, ребенка с хроническим расстройством питания не столько лечат, сколько выхаживают. Очень важно создавать у ребенка положительный эмоциональный тонус — необходимо чаще брать его на руки (профилактика гипостатических пневмоний), разговаривать с ним, гулять.


