Содержание
- 1 Полезные продукты при склеродермии
- 2 Питание при других заболеваниях:
- 3 Лечение склеродермии народными средствами
- 4 Симптомы и разновидности
- 5 Системная склеродермия: симптомы, причины, диагностика и лечение
- 6 Классификация заболевания
- 7 Причины развития склеродермии
- 8 Клиническая картина
- 9 Диагностические мероприятия
- 10 Методы лечения склеродермии
- 11 Диета при кожных заболеваниях
- 12 Общие правила
Общее описание болезни
Склеродермией называется заболевание, при котором поражается соединительная ткань внутренних органов (легких, сердца, почек, желудочно-кишечного тракта и пищевода, опорно-двигательного аппарата) и кожи. При этом нарушается кровоснабжение, а в тканях и органах появляются уплотнения.
Причины склеродермии
До настоящего момента причины данного заболевания не установлены. Однако
- Известно, что чаще всего склеродермия поражает женщин;
- Данному заболеванию подвержены люди с определенными нарушениями генетики;
- Его возникновению способствуют ретровирусы (особенно цитомегаловирусы);
- В зоне риска находятся люди, работа которых связана с кварцевой и каменноугольной пылью, органическими растворителями, винилхлоридом;
- Склеродермию может спровоцировать и употребление некоторых лекарственных препаратов, которые применяются при химиотерапии (блеомицин), а также облучение;
- Кроме того, развитию склеродермии способствуют стрессы, переохлаждения организма, хронические инфекционные заболевания, травмы, сенсибилизация (повышение чувствительности клеток и тканей), эндокринные дисфункции, нарушения функционирования клеток, выделяющих коллаген.
Симптомы склеродермии
- 1Синдром Рейно – спазмы сосудов при стрессах или под воздействием холода;
- 2Появление сиренево-розовых пятен, которые превращаются в уплотнения и утолщения на коже. Чаще всего они появляются на пальцах, а затем переходят на конечности и туловище;
- 3Интенсивное окрашивание кожи с участками гипо- и депигментации;
- 4На пальцах и пятках, а также над локтевыми и коленными суставами могут появляться болезненные язвы или рубчики (небольшие места истончения кожи);
- 5Боли в суставах, мышечная слабость, одышка и кашель;
- 6Запоры, диарея и метеоризм;
Виды склеродермии:
- Системная, поражающая множество тканей и органов;
- Диффузная, поражающая только внутренние органы;
- Ограниченная – проявляется только на коже;
- Бляшечная – локализованная;
- Линейная – от нее страдают малыши;
- Генерализованная, поражающая большие площади.
Полезные продукты при склеродермии
Соблюдение правильного, дробного питания, поддержание нормального веса и отказ от вредных привычек имеют принципиальное значение при лечении склеродермии. Недостаток питательных веществ в этот период может спровоцировать развитие различных хронических заболеваний и усугубить ситуацию. В зависимости от вида склеродермии или от ее локализации врач может давать свои рекомендации по питанию. Ниже приведены общие:
- При склеродермии полезно есть много овощей и фруктов, коричневого риса, а также грибов шиитаке и водорослей (ламинарию и вакаме), так как эти продукты способствуют укреплению иммунитета и нервной системы;
- Обязательное употребление продуктов с витамином С. Он является антиоксидантом и помогает организму бороться с молекулами, вызывающими поражение тканей и клеток, свободными радикалами, а также с воспалениями и инфекциями. Продукты, богатые витамином С – цитрусовые, клубника, дыня, брокколи, листовые зеленые овощи, брюссельская капуста, черная смородина, болгарский перец, земляника, помидоры, шиповник, яблоки, абрикосы, хурма, персики. Разумеется, необходимо есть их сырыми или приготовленными в пароварке, так как в таком виде они сохраняют все свои полезные вещества. Интересно, что печеный картофель «в мундире» также является источником витамина С.
- Кроме того, очень важно в этот период употреблять продукты, богатые бета-каротином и витамином А. Они диетические, но при этом хорошо поддерживают иммунитет и здоровое состояние кожи. К тому же, при склеродермии уровень бета-каротина в организме понижается. Улучшить ситуацию помогут морковь, шпинат, брокколи, тыква, помидор, слива, рыбий жир, зеленый горошек, грибы лисички, желтки яиц и печень.
- Еще одним мощным антиоксидантом является витамин Е. К тому же, он предотвращает риск нового воспаления и повреждения тканей, а его недостаток в организме ведет к ожирению. Источники данного витамина – растительные масла, ореховое масло, миндаль, шпинат, авокадо, грецкие орехи, фундук, кешью, макароны, овсянка, печень, гречка.
- Полезно употреблять продукты с высоким содержанием клетчатки, такие как отруби, миндаль, цельная пшеница, цельнозерновой хлеб, арахис, бобы, изюм, чечевица, зелень, кожура фруктов. Ее основная польза – регуляция работы кишечника.
- Также врачи советуют употреблять продукты с витамином D, так как вместе с витаминами А и С он защищает организм от различных инфекций. Витамин D есть в рыбе и яйцах.
- При лечении склеродермии полезно употреблять витамины группы В, а именно В1, В12 и В15, причем роль их настолько велика, что иногда медики назначают их в виде медикаментов. И это не удивительно, так как они улучшают работу клеток организма и повышают его сопротивляемость к инфекциям, улучшают пищеварение и снижают уровень холестерина в крови, нормализуют обменные процессы и улучшают тканевое дыхание, а также способствуют очищению организма от токсинов. Их источниками являются некоторые виды орехов (фисташки, кедровые и грецкие орехи, арахис, миндаль, кешью), чечевица, овсянка, гречка, пшено, пшеница, ячневая крупа, кукуруза, макароны, печень, свинина (лучше выбирать нежирную), говядина, мясо кролика, рыба и морепродукты, куриные яйца, сметана, тыквенные семечки, дикий рис, фасоль.
- Также важно выпивать минимум 1.5 л жидкости в сутки. Это могут быть минеральная вода, соки, йогурты, молоко, компоты и зеленый чай.
Народные методы лечения склеродермии
Важно помнить, что при склеродермии у детей их необходимо сразу же показать врачу, так как в детском организме болезнь развивается стремительно. Для лечения взрослых подходят следующие средства народной медицины.
- 1Попарившись в бане, нужно приложить к пораженным местам повязку с соком алоэ или ихтиоловой мазью.
- 2Также можно запечь в духовке небольшую луковицу, а затем измельчить ее. После этого взять 1 ст.л. измельченного лука, добавить к ней 1 ч.л. меда и 2 ст.л. кефира. Полученную смесь нужно прикладывать на ночь к пораженным местам в виде компресса 4 раза в неделю.
- 3Можно взять медуницу, спорыш и полевой хвощ в равных частях и приготовить из них отвар. Для этого 1 ч.л. сбора заливают 1 ст. воды и кипятят на водяной бане 15 минут. Затем отвару необходимо дать время настояться в течение 30 минут и пить 3 раза в день по 1/3 стакана за полчаса до принятия пищи или через час после.
- 4Если обнаружилась легочная патология, то к вышеуказанному сбору трав (из медуницы, полевого хвоща и спорыша) добавляют 1 ч.л. болотного багульника, а количество воды увеличивают в полтора раза (берут 1.5 стакана).
- 5А если выявлена патология почек – добавляют 1 ч.л. толокнянки и листа брусники с обязательным добавлением воды.
- 6Если обнаружены сбои в работе кишечника, к сбору добавляют 1 ч.л. трехлистной вахты и горькой полыни, также увеличивая количество воды.
- 7Для лечения трещин и язвочек на коже можно использовать отвары коры дуба и крапивы, делая из них примочки, повязки или теплые ванночки. Для их приготовления 3-4 ст.л. травы или коры заливают 1 ст. воды.
Опасные и вредные продукты при склеродермии
- При склеродермии нельзя голодать, так как голод может стать причиной стресса и ухудшить состояние больного.
- Очень важно ограничить потребление жирной пищи. Она должна составлять не более 30 % от общего количества калорий. При этом предпочтение лучше отдавать мононенасыщенным жирам или жирам с меньшим содержанием холестерина. Это могут быть оливковое или арахисовое масло, авокадо, оливки, деликатесные орехи, такие как пекан или макадамия.
- Лучше избегать острой и копченой пищи, так как она возбуждает аппетит, а переедание ведет к ожирению.
- Алкоголь и курение лишь усугубят ситуацию, негативно влияя на организм.
- При очаговой склеродермии лучше воздержаться от употребления молочных продуктов и пшеницы, так как возможно возникновение аллергической реакции, однако это скорее индивидуальные рекомендации.
Рейтинг: 0.0/5, оценок:
Питание при других заболеваниях:
Лечение склеродермии народными средствами
Склеродермия (лат. scleroderma, «твердая кожа») – это аутоиммунное заболевание, которое характеризуется прогрессирующим фиброзом кожи и внутренних органов и возникновением сосудистых поражений.
Оглавление:
- Лечение склеродермии народными средствами
- Симптомы и разновидности
- Очаговая склеродермия
- Системная склеродермия
- Лечение
- Витамины
- Масла
- Ванны
- Алоэ и мёд
- Луковый компресс
- Травы от системной склеродермии
- Системная склеродермия: симптомы, причины, диагностика и лечение
- Классификация заболевания
- Диффузная склеродермия
- Перекрестный вид
- Пресклеродермия
- Лимитированная склеродермия
- Висцеральный вид
- Причины развития склеродермии
- Клиническая картина
- Поражения кожных покровов и сосудов
- Проблемы в опорно-двигательном аппарате
- Поражение легких
- Поражения сердца
- Поражение почек
- Проблемы в работе желудочно-кишечного тракта
- Диагностические мероприятия
- Методы лечения склеродермии
- Медикаментозное лечение
- Противовоспалительная терапия
- Терапия нарушений в сосудистой системе
- Терапия, направленная на сдерживание развития процессов уплотнения соединительной ткани
- Народная медицина при лечении склеродермии
- Питание при склеродермии
- Диета при кожных заболеваниях
- Общие правила
- Диета при меланоме кожи
- При пиодермии
- Диета при розацеа
Фиброз кожи и органов приводит к их значительному утолщению и огрубению, поэтому часто склеродермию называют заболеванием, которое «превращает людей в камень». Есть две формы недуга: системная и очаговая, которые различаются по клиническому течению и симптомам.
Причины склеродермии до сих пор остаются неизвестными. Медики указывают на роль генетических факторов, гормонального фона (из-за частого возникновения системной склеродермии у женщин), а также факторов окружающей среды (воздействие некоторых химических веществ). Определенное влияние имеют иммунные нарушения, при котором клетки иммунной системы начинают производить антитела, направленные против собственного тела.
Сама суть склеродермии заключается в чрезмерном и патологическом фиброзе кожи и внутренних органов, вызванных чрезмерным производством коллагеновых клеток, называемых фибробластами. Пациенты при этом чувствуют себя зажатыми (будто в доспехах), ухудшается работа всего организма.
Сегодня мы поговорим о том, как проводить лечение склеродермии народными средствами. Вы должны осознавать, что имеете дело с аутоиммунным заболеванием, а это значит, что ваше тело по какой-то причине «взбунтовалось» и начало атаковать самого себя. Поэтому обратите внимание на образ жизни и свое психологическое состояние. В дополнении к средствам народной медицины, это поможет вам быстро вернуться к нормальному состоянию.
Симптомы и разновидности
Опишем симптомы отдельно для каждого вида склеродермии.
Очаговая склеродермия
Эта болезнь характеризуется появлением на коже остро разграниченных, твердых на ощупь изменений желтого или фарфорового цвета. Данные изменения ограничиваются кожным покровом – недуг не затрагивает внутренние органы. Высыпания имеют хронический характер, но могут спонтанно исчезнуть (в редких случаях такая очаговая склеродермия донимает пациента всю жизнь). Заболевание поражает одинаково часто мужчин и женщин. Помните, что склеродермия у детей может быть только очаговой. Есть несколько разновидностей данного недуга:
- бляшечная (дискоидная) склеродермия — изменения разного размера и формы, первоначально они окружены ореолом воспаленной кожи, затем воспаление исчезает, а сами высыпания сохраняются несколько месяцев или даже лет;
- болезнь белых пятен – мелкие белые высыпания по всему телу;
- узловатая склеродермия — изменения обширны и могут включать в себя почти всю кожу,
- линейная склеродермия — поражает конечности, мешает их нормальному движению;
- идиопатическая атрофодермия Пазини–Пьерини.
Все эти разновидности имеют одинаковые симптомы — упрочнение соединительной ткани, кожи и подкожной клетчатки без участия внутренних органов.
Системная склеродермия
Системная склеродермия – это заболевание соединительной ткани. Оно проявляется прогрессирующим фиброзом кожи и внутренних органов, что приводит к их недостаточности. Женщины болеют в 3-4 раза чаще мужчин. Пик заболеваемости приходится в период между 30 и 50 годами жизни.
Симптомы системной склеродермии:
- феномен Рейно — приступообразные спазмы артерий рук под влиянием холода или без причины, что на начальном этапе приводит к побледнению пальцев. Через некоторое время они теряют чувствительность, а затем становятся красными и теплыми. Эти симптомы появляются за несколько лет до полноценного развития системной склеродермии;
- поражения кожи, которые проявляются ее фиброзом и упрочнением, могут повлиять на пальцы (пациенты трудно сгибать их и выпрямлять, теряется чувствительность, плохо заживают порезы);
- ухудшение мимики лица (внешность приобретает характер маски, отсутствуют морщины);
- общие симптомы, такие как боль, отек суставов, утренняя их скованность и ограничение подвижности;
- исчезновение вкусовых сосочков языка, что приводит к потере чувствительности к вкусам;
- гингивит (может привести к потере зубов);
- фиброз пищевода (может привести к дисфагии);
- легочной фиброз (проявляется одышкой и болью в грудной клетке);
- хронический сухой кашель;
- фиброз миокарда (может привести к нарушению проводимости и сердечной аритмии).
Системная склеродермия имеет длительное тяжелое течение. Часто она приводит к значительному нарушению функций всего организма, многие осложнения (особенно желудочно-кишечные и легочные симптомы) грозят постоянной инвалидностью и даже смертью.
Лечение
Современная медицина не имеет в своем арсенале лекарственных средств, которые могли бы эффективно ингибировать или, по крайней мере, замедлять развитие заболевания. Однако есть препараты, которые продлевают жизнь больных и уменьшают последствия повреждения органов. В частности, такие препараты может предложить народная медицина.
Перечислим также общие рекомендации.
- Пациенты должны обеспечить необходимую гидратацию (увлажнение) кожи.
- Не подвергать руки и ноги воздействию холода.
- Очень важно бросить курить.
- Диета больных при склеродермии должна основываться на легко усваиваемых продуктах и содержать достаточное количество витаминов.
Витамины
Склеродермия у детей успешно лечится витаминами E и D3. Вообще, это заболевание у малышей со временем проходит само по себе, но чтобы ускорить процесс, включите в рацион продукты с этими витаминами. Давайте пациенту ежедневно рыбий жир (в капсулах или в чистом виде), пророщенную пшеницу, овсянку, печень и морскую рыбу.
Взрослым также нужно обратить внимание на эти витамины, чтобы уменьшить неприятные симптомы и продлить жизнь.
Масла
При любом типе склеродермии очень важно ухаживать за кожей, смягчать ее. Поэтому вы должны не менее трех раз в день смазывать пораженные места любым маслом, — оливковым, миндальным, кукурузным, маслом виноградных косточек.
Можете также приготовить масло зверобоя. Оно не только смягчает эпидермис, но и убирает любые воспаления, уберегает от инфекции, повышает местный иммунитет кожи. Для приготовления масла возьмите 150 г свежей травы или 100 г сухой травы зверобоя. Всыпьте ее в стеклянную посудину и добавьте 500 мл оливкового либо растительного масла. Поставьте банку на солнечное место и настаивайте 10 дней, периодически встряхивая. Процеженное масло втирайте в тело 2-3 раза в день.
Ванны
Тёплые ванны (температуройС) улучшают кровоток и питание тканей, помогают уменьшить скованность мышц и суставов. С их помощью можно лечить любую разновидность склеродермии. Мы предложим несколько рецептов для ванн.
- Ванны из овсяной соломы. Полезны не только для кожи, но и для внутренних органов (особенно, если системная склеродермия привела к ухудшению функции легких и пищевода). Горсть овсяной соломы отварите в 2 литрах воды, процедите и вылейте в ванну. Повторяйте процедуру раз в 2-3 дня, после ванны смажьте все тело маслом или кремом, и отправляйтесь в постель.
- Ванны из листьев герани. Герань имеет биологически активные вещества, которые благотворно влияют на кожу при склеродермии. Рекомендуется каждые полгода проходить курс из 10 таких процедур. Возьмите 100 г измельченных листьев и стеблей комнатной герани, отварите в небольшом количестве воды, вылейте полученный отвар в полную ванну. Желательно после купания смазать кожу маслом герани (продается в аптеках).
- Сосновые ванны. Они не только ухаживают за кожей, но и успокаивают нервную систему (это очень важно при аутоиммунных заболеваниях), а также поддерживают работу легких (на поздних этапах системной склеродермии). Для лечения подойдет любая хвоя – молодые еловые и сосновые шишки, измельченный можжевельник, пихта. Отварите сырье в небольшом количестве воды и добавьте в ванну. Можете также капнуть несколько капель эфирного масла хвои.
- Молочно-медовые ванны. Быстро восстанавливают красоту кожи, показаны при очаговой склеродермии. На одну ванну понадобится 3 литра домашнего молока и стакан мёда. Растворите ингредиенты в воде и купайтесь.
- Ванны из листьев березы. Применяются в случаях, если болезнь дала осложнения на суставы. Горсть сухих листьев проварите в воде 5 минут, процедите отвар и вылейте в ванну.
Алоэ и мёд
Очаговая склеродермия у детей и взрослых значительно уменьшится или пройдет полностью, если вы будете несколько раз в день смазывать пораженные участки кожи свежим соком алоэ, смешанным с мёдом в равных пропорциях.
Луковый компресс
Лечить наружную кожную склеродермию можно специальным компрессом, приготовленным на основе лука. Итак, испеките овощ среднего размера в духовке до мягкого состояния. Разомните луковицу вилкой, добавьте столовую ложку натурального меда, столовую ложку сметаны и чайную ложку спиртовой настойки прополиса. Полученную смесь прикладывайте к пораженным местам в виде компресса, сверху прикрывайте марлевой повязкой. Рекомендуется провести курс из 10 таких компрессов, чтобы результат был действительно заметным.
Травы от системной склеродермии
Так как этот вид склеродермии является тяжелым аутоиммунным заболеванием, лечить его нужно противовоспалительными препаратами и иммунодепрессантами. Многие травы обладают этими свойствами, поэтому вы можете обойтись без дорогостоящих лекарств.
- Гречиха сахалинская. Это растение помогло многим пациентам облегчить свое состояние при склеродермии. Предлагаем приготовить спиртовую настойку. Столовую ложку измельченной травы соедините со стаканом водки, выдержите смесь в темном месте 2 недели, затем процедите и принимайте по 10 капель утром и вечером после еды.
- Мыльная трава (сапонария лекарственная) – еще одно эффективное средство от нашей проблемы. В этом случае понадобится корень растения. Заваривайте его в термосе (3 столовых ложки на литр кипятка, настаивать 2 часа) и пейте глотками на протяжение дня. Курс лечение составляет 3 недели, затем нужно сделать перерыв на 3 месяца.
- Гарпагофитум – это не только отличный иммунодепрессант и противовоспалительное средство. Данное растение поддерживает подвижность суставов, что очень важно при склеродермии. Чтобы лечить недуг, вам понадобится засушенный корень гарпагофитума. Измельчите его в порошок и смешайте в равных пропорциях с натуральным медом. Принимайте по чайной ложке такой смеси каждое утро после пробуждения, запивая чистой водой.
- Ревень волнистый – при системной склеродермии поддерживает функцию сердечной мышцы, суставов и почек. Рекомендуется постоянно пить чай из этого растения (заваривайте чайную ложку ревеня в стакане кипятка).
Также вы можете повышать иммунитет чаями из боярышника, эхинацеи, ромашки и шалфея. Можно смешать все эти растения в равных частях и готовить из них целебные напитки.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
Поделитесь материалом в соцсетях и помогите друзьям и близким!
Системная склеродермия: симптомы, причины, диагностика и лечение
Склеродермия системного типа – патология соединительной ткани, которая поражает кожу, опорно-двигательный аппарат, внутренние органы и сосуды. Суть заболевания – нарушается циркуляция крови, происходит разрастание соединительной ткани, ее воспаление и уплотнение.
Системная склеродермия относится к аутоиммунным заболеваниям – это означает сбои в работе иммунитета, когда он начинает атаковать клетки собственного организма.
Классификация заболевания
В медицине различают несколько видов рассматриваемого заболевания, каждый из которых отличается признаками, характеристиками.
Диффузная склеродермия
Этот вид патологии отличается поражением кожного покрова конечностей, лица и туловища. Причем, характерные поражения при склеродермии диффузного вида прогрессируют в течение года и уже через 12 месяцев после первых видимых поражений процесс затрагивает практически все части тела. Одновременно с поражением кожи у больных отмечается синдром Рейно – патология сосудов, которая проявляется гиперчувствительностью к холоду/жаре. Для диффузного вида системной склеродермии характерно быстрое развитие поражений внутренних органов.
Перекрестный вид
Для него будет характерно сочетание симптомов системной склеродермии с признаками других ревматологических заболеваний.
Пресклеродермия
Этот вид рассматриваемого заболевания врачи с осторожностью именуют истинной склеродермией, потому что он характеризуется изолированным синдромом Рейно (параллельно с ним не появляются поражения кожного покрова и другие патологические изменения в организме) и присутствием в крови аутоантител.
Лимитированная склеродермия
Это типичной течение рассматриваемого аутоиммунного заболевания – выражен синдром Рейно, только через длительное время появляются ограниченные поражения кожи (им подвергаются стопы/кисти/лицо), а еще позже – признаки поражения внутренних органов.
Висцеральный вид
Для него отличительным признаком является поражение исключительно внутренних органов.
Отдельным видом рассматривается ювенальная форма склеродермии – это когда заболевание развивается в детском возрасте.
Причины развития склеродермии
Истинные причины появления и развития рассматриваемого аутоиммунного заболевания до сих пор не установлены. У врачей имеются лишь предположения, что склеродермия имеет наследственную/генетическую этиологию. Интересно, что долгое время патология может никак не проявляться и даже не прогрессировать – она словно «затаивается» в организме. Спровоцировать развитие патологии могут гормональные нарушения, острые респираторные инфекционные заболевания, любые воспалительные/инфекционные процесс в организме, протекающие в хронической форме.
Кроме этого, послужить «толчком» к прогрессивному течению склеродермии могут стрессы, травмы, переохлаждение, регулярное отравление организма химическими веществами, длительный прием определенных лекарственных средств.
Клиническая картина
Рассматриваемое заболевание достаточно сложное – даже клиническая картина у него многогранна и может варьироваться в зависимости от состояния общего здоровья человека, уровня полноценности питания и других внешних факторов. Но в любом случае для склеродермии присущи общие симптомы:
- спонтанное снижение массы тела – это происходит даже при отличном аппетите и полном отсутствии физических нагрузок;
- общая слабость и утомляемость – это состояние пациенты отмечают как постоянное, многие врачи диагностируют синдром хронической усталости и назначают совершенно неадекватное лечение;
- нерегулярные повышения температуры тела – они не связаны с какими-либо простудными и инфекционными заболеваниями.
Все остальные симптомы склеродермии напрямую связаны с тем, какая часть организма поражается склеродермией.
Поражения кожных покровов и сосудов
Поражение кожи у больных склеродермией разделяются на несколько видов:
- Плотный отек – кожа приобретает очень плотную консистенцию, невозможно собрать ее в складку, если надавить на зону поражения кожи, останется ямка. На лице разглаживаются морщины, но это не предвещает ничего хорошего – в скором времени, при игнорировании медицинской помощи, лицо приобретает абсолютно нулевую мимическую маску. Если поражены кисти, то пальцы становятся отечными/плотными и их становится невозможно даже согнуть.
- Полная или частичная смена окраски кожных покровов – заметны чередующиеся участки кожи с высоким уровнем пигментации и полным ее отсутствием. С течением болезни появляются сосудистые «рисунки».
- Истончение кожи – у больных появляются глубокие складки вокруг рта, которые причиняют боль и затрудняют открывание рта. А вообще, кожа становится блестящей, дряблой и морщинистой.
В том случае, если рассматриваемое заболевание активно прогрессирует и никакой медицинской помощи больной не получает, появляются атрофированные участки кожи.
Одним из ярко выраженных признаков системной склеродермии является синдром Рейно, причем, часто он бывает единственным симптомом. В таком случае клиническая картина рассматриваемого заболевания будет полностью идентична признакам синдрома Рейно:
- даже при незначительном воздействии холода или каких-либо психоэмоциональных «встрясок» просветы сосудов суживаются. Результатом является побледнение и онемение пальцев, а через короткий промежуток времени – жжение и покалывание;
- если сосудистый спазм сохраняется, то пальцы начинают приобретать синюшный оттенок, а пациент начинает чувствовать довольно интенсивную боль;
- при проведении любых согревающих процедур боль отступает, кожный покров краснеет.
Обратите внимание: если синдром Рейно активно прогрессирует, назначений лекарственных препаратов от врачей нет, то с вероятностью в 89% со временем появятся болезненные и медленно заживающие язвы на кончиках пальцев, а со временем развивается их омертвение.
Проблемы в опорно-двигательном аппарате
- кальциноз – в области пальцев верхних конечностей и анатомического расположения суставов происходит отложение солей кальция. Внешне это проявляется белыми очагами, которые хорошо видны через кожу;
- мышечные ткани – больного постоянно беспокоят боли в мышцах, которые не связаны с физическими нагрузками;
- суставы крупные и мелкие – пациент предъявляет жалобы на боли в них ноющего характера, утром отмечается тяжесть сгибания/разгибания суставов, с течением болезни развивается скованность движений;
- кости – прогрессирующая склеродермия приводит к деформации пальцев, они могут укорачиваться и искривляться.
Поражение легких
Симптомы нарушений работы легких могут появиться одним из первых, когда другие признаки склеродермии отсутствуют. Наиболее характерным симптомом при поражении легких будет одышка и длительный сухой кашель. Но в некоторых случаях развиваются и более сложные патологии:
- воспаление плевры – плеврит хронического характера;
- воспалительный процесс межуточной ткани легких, который провоцирует фиброз – интерстициальный фиброз легких;
- устойчивое повышение в легочной артерии – легочная гипертензия.
Поражения сердца
Больные с развивающейся склеродермией предъявляют жалобы на периодически возникающие боли в верхней части грудной клетки, появление отеков при умеренном употреблении жидкости, учащение сердцебиения в покое. Продолжительный процесс поражения сердца может привести к:
- фиброзу сердечной мышцы – происходит ее уплотнение, что провоцирует нарушение деятельности;
- эндокардиту – воспалительный процесс внутренней оболочки сердца;
- перикардиту – воспалительный процесс, протекающий в серозной оболочке.
Поражение почек
Оно может развиваться в двух видах:
- острая форма – начинается патологический процесс внезапно, сопровождается стремительно развивающейся почечной недостаточностью, активно поднимающимся до критических показателей артериальное давление, значительным уменьшением количества выделяемой мочи, спутанностью сознания;
- хроническая форма поражения – воспалительный процесс в почках протекает длительно, без каких-либо выраженных симптомов. При исследовании биоматериалов выявляется большое количество белка в моче, повышение количества эритроцитов в крови.
Проблемы в работе желудочно-кишечного тракта
При прогрессирующей склеродермии чаще всего выявляются поражения пищевода. Они проявляются отрыжкой, изжогой, забросом содержимого желудка в пищевод, затрудненным прохождением пищи в желудок, образованием трофических язв на слизистой поверхности пищевода.
Как правило, на фоне склеродермии не обнаруживается патологических изменений в функциональности и строении желудка, двенадцатиперстной кишки. Но некоторые нарушения работы кишечника будут – ослабленная перистальтика, постоянное ощущение тяжести в животе, запоры.
Кроме вышеобозначенных признаков развития склеродермии, можно отметить появляющиеся нарушения в работе щитовидной железы (ее функциональность снижается) и выраженное снижение чувствительности в пальцах и некоторых участках кожных покровов – так проявляется нарушение в работе нервной системы.
Диагностические мероприятия
Чтобы установить точный диагноз, одних лишь жалоб пациента для врача будет недостаточно – многие из клинических проявлений склеродермии идентичны по отношению к признакам других патологий. Диагностические мероприятия сводятся к следующему:
- опрос больного на предмет выяснения жалоб – как давно они появились, с какой интенсивностью протекают, имеются ли нарушения в работе внутренних органов;
- осмотр больного – при активно прогрессирующей склеродермии врач может обратить внимание на белые очаги вокруг суставов и на пальцах, истончение и изменение окраса кожных покровов, отеки;
- лабораторное исследование крови – СОЭ будет повышена, увеличено количество лейкоцитов, что указывает на текущий воспалительный процесс;
- исследования иммунологического характера – в крови будут выявлены аутоантитела;
- гистологическое исследование участков пораженных кожных покровов (биопсия) – это позволяет выявить текущий воспалительный процесс в месте обследования;
- исследование сосудов ногтевого ложа, капилляроскопия – врач может установить нарушения в сосудистой системе.
Если вопрос о склеродермии уже не ставится, то врач обязательно направляет больного на рентгенологическое исследование – это позволяет выявить отложения солей кальция, разрушающие процессы в ногтевых фалангах, воспалительные процессы в легких.
В случае жалоб пациента на нарушения в работе сердца назначается электрокардиограмма, ультразвуковое исследование.
Методы лечения склеродермии
Склеродермия лечится только комплексной терапией – не рекомендуется что-то исключать из нее. Важно своевременно обратиться за помощью к врачам, чтобы получать адекватное лечение.
Медикаментозное лечение
Врач назначает лекарственные препараты только в индивидуальном порядке – многое зависит от того, на какой стадии развития находится склеродермия, какие поражения имеются на момент назначения терапии. Ниже обозначены основные виды лекарственной терапии.
Противовоспалительная терапия
Отличный эффект при лечении склеродермии дают цитостатики, нестероидные противовоспалительные препараты, аминохинолиновые средства, глюкокортикостероидные гормоны. Грамотное использование этих медикаментов позволяет снизить уровень развития воспалительного процесса, остановить его прогрессирование, уменьшить интенсивность болевого синдрома.
Обратите внимание: многие лекарственные средства из перечисленных выше могут спровоцировать развитие тяжелых побочных эффектов: тошнота и рвота, расстройства в работе кишечника, проявления интоксикации.
Терапия нарушений в сосудистой системе
Обязательно больному назначаются лекарственные препараты сосудорасширяющего действия, улучшающие циркуляцию крови и снижающие уровень ее свертываемости.
Терапия, направленная на сдерживание развития процессов уплотнения соединительной ткани
Такое лечение целесообразно на более поздних стадиях развития склеродермии, когда наблюдаются тяжелые поражения опорно-двигательного аппарата, мышечных тканях. Специалисты чаще всего используют Купренил – этот препарат может подавлять процессы образования лишней соединительной ткани и уплотнения.
Кроме этого, больные принимают ферментные препараты, посещают процедуры плазмафереза.
Обратите внимание: признаки склеродермии успешно снимаются радоновыми и/или сульфидными ваннами – конкретные назначения может сделать только лечащий врач, так как это зависит от того, в какой стадии развития находится склеродермия. В последнее время широко используется лечение светом – для этого применяют ультрафиолет спектра А.
Народная медицина при лечении склеродермии
Важно: лечение склеродермии народными средствами без применения медицинских препаратов невозможно – в любом случае, больной должен посещать врача для контроля состояния здоровья, проходить курсы медикаментозной терапии. Но официальная медицина не отрицает благоприятного действия народных средств, по крайней мере, они помогут укрепить иммунитет и повысить сопротивляемость организма.
Существует много народных средств, которые целители рекомендуют принимать при диагностированной склеродермии – все они заслуживают внимания со стороны больного. Ниже указаны лишь некоторые из них, самые доступные:
- После приема банных процедур (именно банных, чтобы хорошо пропарить тело) нужно прикладывать к больным местам компрессы из ихтиоловой мази и сока алоэ. Мазь готовится в пропорции 1:1, компресс фиксируется повязкой, использовать для этого лейкопластырь нельзя. Количество подобных процедур – не более 2 раз в неделю, время нахождения компресса на больном месте – 4-6 часов.
- Необходимо взять головку репчатого лука средних размеров, испечь ее в духовке, измельчить и соединить с чайной ложкой меда (жидкого) и 2 столовыми ложками кефира (можно использовать скисшее домашнее молоко). Все перемешать и накладывать с этой смесью компрессы на больные места 4 раза в неделю. Длительность нахождения средства на теле – не более 2 часов.
- Приобрести внутренний свиной жир, растопить его и ввести сухую полынь. Следует соблюдать точную пропорцию – 1 часть жира и 5 частей сухого растения. Полученный состав необходимо упарить в духовке на медленном огне в течении 6 часов, в дальнейшем мазь остужается и хранится в холодильнике. Второй состав лекарственного средства: в свиной внутренний жир, растопленный на водяной бане, добавляется сухая трава дурнишника и чистотела в пропорции 1:1:1. Дальнейшее приготовление происходит по вышеуказанному методу. Схема применения: смазывать больные места трижды в день на протяжении 90 дней, причем, чередуя указанные составы через день.
- В равных частях смешать сухие медуницу, спорыш и хвощ полевой. Затем берете 1 столовую ложку сухого сбора, заливаете 250 мл воды и выдерживаете полученное средство на водяной бане в течение 15 минут. Приготовленный отвар настаивается 2 часа, принимается по ½ стакана дважды в день за полчаса до приема пищи. Можно употреблять отвар по 1/3 стакана трижды в день через час после еды.
- Отвар из синюхи и адониса поможет нормализовать работу сердца при выраженных поражениях. Необходимо взять 1 столовую ложку сухого сбора из раннее указанных трав, залить 500 мл кипятка и настаивать в термосе в течение 8 часов. Схема употребления: по ¼ стакана отвара трижды в день через полтора-два часа после приема пищи.
Обратите внимание на некоторые уточнения:
- при нарушениях в работе почек в приготовленный отвар из адониса и синюхи нужно добавить чайную ложку брусничного листа и столько же толокнянки;
- при легочной патологии – чайную ложку болотного багульника;
- при появлении крови в моче – по чайной ложке крапивы двудомной и тысячелистника;
- при дисфункциональности желудочно-кишечного тракта – по чайной ложке полыни горькой и вахты трехлистной.
- при добавлении дополнительных компонентов необходимо увеличивать количество жидкости на 300 мл.
В периоды затихания склеродермии, когда клиническая картина становится менее выраженной, можно принимать отвары из лекарственных трав для укрепления иммунитета и снижения уровня воспалительных процессов. Для этого необходимо приготовить два разных травяных сбора:
- листья герани луговой, брусники, золотой розги, горца птичьего, ромашки аптечной, продырявленного зверобоя, клевера лугового, подорожника, корней одуванчика;
- корни одуванчика и лопуха, цветки календулы и лекарственной ромашки, трава кипрея, зверобоя, кипельника, полыни обыкновенной, листья малины и подорожника.
Схема приготовления целебных отваров: взять две столовые ложки нужного травяного сбора, залить 1 литром кипятка и настаивать средство в термосе не менее 8 часов.
Схема употребления: по ¼ стакана отвара трижды в сутки за 30 минут до приема пищи. Курс лечения – 3 месяца, затем делается перерыв в 14 дней и начинается курс употребления второго состава травяного сбора также на протяжении 90 дней.
Для уменьшения интенсивности кожных проявлений склеродермии нужно приготовить настойку из одной части корня солодки, почек березы, коры корицы, полыни горькой и трех частей зеленых грецких орехов (конкретные пропорции: по 50 г указанных частей растений и 150 г орехов). Все это заливается спиртом в количестве 500 мл и настаивается в течение месяца. Далее следует смазывать настойкой пораженные участки кожных покровов 2-3 раза в сутки на протяжении 3 месяцев.
Обратите внимание: лечение склеродермии – длительный процесс, который нельзя прерывать ни в коем случае. Только настойчивость и регулярность применения всех вышеуказанных средств может дать устойчивый результат, а именно – длительную ремиссию.
Питание при склеродермии
Рассматриваемое системное заболевание требует обязательного соблюдения диетического питания. Задача коррекции рациона питания – обеспечить постоянное поступление в организм больного достаточного количества витаминов и минеральных веществ. При этом, питание должно быть сбалансированным и ни в коем случае не «однобоким». Врач-диетолог при назначении диеты больному склеродермии обязательно порекомендует:
- Употреблять витамин А – он поддерживает иммунную систему и нормализует состояние кожных покровов. Продукты, в которых имеется высокое содержание витамина А: морковь, брокколи, шпинат, тыква и помидоры.
- Обеспечить поступление в организм витамина Е – он снижает степень развития воспалительных процессов, предотвращает развитие инфекций. Продукты с высоким содержанием витамина Е: ореховое масло, миндаль, все виды растительных масел, шпинат, авокадо.
- Старайтесь ежедневно употреблять продукты, богатые витамином С – цитрусовые, клубника, дыня, брокколи. Этот витамин защищает кожу от прогрессирования повреждений, присущих склеродермии.
Питание при склеродермии должно быть разнообразным, блюда лучше готовить на растительных маслах, употреблять большое количество углеводов, которые содержатся во фруктах и овощах, зерне. Но в то же время нельзя допускать ожирения – организму и так тяжело бороться с патологическими поражениями.
Склеродермия — недостаточно изученное заболевание, но при этом врачи подчеркивают, что длительная ремиссия возможна только при проведении комплексного лечения и выполнении всех рекомендаций специалистов. В противном случае, все может закончиться летальным исходом для пациента – при прогрессировании рассматриваемого заболевания стремительно развиваются почечная и дыхательная недостаточность.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
5,253 просмотров всего, 1 просмотров сегодня
Диета при кожных заболеваниях
Описание актуально на 26.05.2017
- Эффективность: лечебный эффект через месяц
- Сроки: три месяца и более
- Стоимость продуктов: рублей в неделю
Общие правила
В основе патогенеза кожных болезней лежит нарушение обмена веществ, патология ЖКТ и другие причины. Большое значение при возникновении заболеваний кожи, особенно аллергического генеза, имеют химические вещества, которые поступают с пищей. Нарушения питания при кожных заболеваниях может вызвать их обострение.
В связи с этим при этих заболеваниях, помимо проведения лечебных процедур, обязательно нужно внести коррективы в рацион. Питание при кожных заболеваниях, прежде всего, максимально должно щадить печень и почки. Пища должна быть свежеприготовленной и исключено употребление фаст-фуда. Поскольку рецидивирующее заболевание кожи часто связано с болезнями ЖКТ и нарушением общего обмена веществ, то лечебное питание назначается в соответствии с заболеванием органов ЖКТ.
Во всех случаях зудящих и воспалительных заболеваний в период обострения исключаются (резко ограничиваются) копченые, соленые, острые, жареные, консервированные и экстрактивные продукты (мясные, рыбные и грибные бульоны). В детском возрасте требуется исключение молока и яиц. Запрещается употребление алкоголя (включая пиво). Рекомендованы разгрузочные дни и лечебное голодание (кратковременное). Большую роль играет борьба с запорами и метеоризмом.
Важно соблюдать сбалансированность рациона и режим питания. Пища должна содержать необходимое количество белков, полезных углеводов, жиров, микроэлементов и витаминов. Количество белков должно соответствовать физиологической норме. Однако в случаях аллергических заболеваний кожи, необходимо избегать белковых аллергенов (чаще белки рыбы и яиц). Белки должны так же поступать в виде сыра, творога и нежирного мяса.
При всех кожных заболеваниях необходимо значительно ограничить потребление простых углеводов (сахар, кондитерские изделия, выпечка). Количество необходимых углеводов должно восполняться за счет употребления сложных углеводов, источниками которых являются крупы, овощи, фрукты, отруби, цельнозерновой хлеб. Сахар можно заменить ксилитом (или сорбитом). Обычно отдают предпочтение ксилиту, поскольку он положительно влияет на обмен углеводов, не вызывая повышения уровня инсулина в крови.
Кроме того, он оказывает липотропное действие и предупреждает жировую дистрофию печени, а также положительно влияет на флору кишечника. В день можно употреблять до 30 г этого продукта, подслащивая им блюда. При этом помнить, что температура их не должна быть более 700 С, так как при большей температуре ксилит приобретает горький привкус.
Количество жиров не ограничивается, но в рационе должны преобладать растительные жиры. Положительное влияние жиров при этих заболеваниях объясняется наличием в нерафинированных маслах витаминов А и Е. Именно они способствуют ускорению заживления кожи, увеличивают сопротивляемость организма и ослабляют аллергические проявления.
Диета при кожных заболеваниях предполагает:
- Употребление овощей, фруктов и злаков, которые должны составлять основу рациона, поскольку содержат необходимое количество витаминов и минеральных веществ, клетчатки, способствующей выведению из кишечника токсических продуктов обмена. Исключаются фрукты, которые вызывают аллергию у конкретного больного.
- Введение в рацион пророщенных злаков, которые имеют полный микро- и макроэлементный, витаминный, ферментный и аминокислотный состав, а также оказывают детоксикационное действие.
- Употребление натуральной и качественной пищи без консервантов, красителей, овощей и фруктов без химических удобрений.
- Резкое ограничение простых углеводов, соли и специй.
- Дробный прием пищи — не допустимо переедание.
- Употребление продуктов, которые улучшают функцию кишечника, при запорах необходимо добиться ежедневного стула и в этом поможет употребление кураги, свеклы, моркови, чернослива.
- При приготовлении блюд нужно использовать отваривание, запекание или тушение с минимальным количеством жира, поскольку при термической обработке образуются токсические вещества.
- Употребление 1,5-2 литра жидкости (при отсутствии патологии почек).
- При выраженном обострении заболеваний лечебное питание лучше начать с проведения разгрузочных дней (овощной, фруктовый или кефирный) или голодания.
Помимо общих принципов питания при разных заболеваниях могут быть некоторые особенности в отношении разрешенных и запрещенных продуктов. Эти особенности будут рассмотрены ниже.
Диета при меланоме кожи
Меланома — это разновидность рака кожи, при которой в процесс вовлекаются пигментные клетки меланоциты. Для лечения заболевания используется химиотерапия, оказывающая негативное воздействие на организм, поэтому рациональное и здоровое питание призвано помочь в восстановлении организма. Такого питания необходимо придерживаться в восстановительный период и соблюдать его в последующем. Если у больного отмечаются тошнота и рвота, прием пищи разделяют на небольшие порции и принимают каждые 2 часа.
Рацион должен содержать минимальное количество животных жиров, при нормальном содержании углеводов и белков. Общая калорийность питания должна составлять 3500 ккал (при наличии истощения) и 2500 ккал в день при нормальном весе. В организм с продуктами должны поступать в достаточном количестве витамины, антиоксиданты и микроэлементы.
- Основу питания должны составлять овощи, фрукты и крупы в виду высокого содержания витаминов, микроэлементов и клетчатки. Рекомендуется также употребление отрубей (пшеничных, ржаных и овсяных) и пророщенных цельных зерен.
- Белки животного происхождения (мясо, рыба, куриное филе, индейка, молоко, яйца) и растительного (чечевица, фасоль, соя, горох, гречневая крупа, перловая и овсяная). В этом списке отдается предпочтение жирным видам рыбы, содержащей омега-3 жирные кислоты (тунец, лосось, сельдь, скумбрия), креветкам и мидиям.
- Необходимо поступление в организм ненасыщенных жиров за счет употребления орехов, семечек подсолнечника и тыквы, маслин, рыбьего жира, льняного, кукурузного и оливкового масел.
- Медленные углеводы (изделия из пшеницы твердых сортов, цельно зерновой муки, бурый рис, гречка, цельная овсяная крупа, овощи и фрукты) должны вытеснить в рационе простые углеводы (сладости, торты, сахар, кондитерские изделия, конфеты, выпечка).
- Сыр, творог и молочные продукты (желательно нежирные) станут дополнительными источниками кальция.
- Нужно включать продукты: источники витамина C и селена (цитрусовые, облепиха, брокколи, смородина), ликопина (помидоры, натуральный томатный сок, домашние томатные соусы без консервантов). Полезны при этом заболевании полифенолы зеленого чая.
- Ресвератрол — природный фитоалексин, противостоящий раку. Его содержат красный виноград и красное вино, арахис, красный перец, сливы, черника, какао бобы. Однако, его биологическая доступность очень мала и при поступлении в организм 100 мг этого вещества усвоится только 10 мг. В связи с этим рекомендуется прием биологически активных добавок к пище на основе этого вещества.
- Включение в рацион продуктов, богатых калием — абрикосы, курага, бананы, тыква, капуста, бобовые, кабачки, гречневая и овсяная каши.
- Готовить блюда лучше на пару или в духовке, не используя масел.
- мороженое;
- жирные продукты (животное сало и мясо, жареная пища, сливочное масло);
- выпечка, конфеты, шоколад;
- соусы на основе майонеза;
- алкогольные напитки;
- красное мясо;
- гидрогенезированные растительные масла;
- кофейные и молочные коктейли.
При пиодермии
Пиодермия — гнойничковое заболевание кожи (острое или хроническое), которое вызывают стафилококки, стрептококки, синегнойная палочка или ассоциации микроорганизмов. Это заболевание нередко принимает затяжное течение и часто приводит к потере трудоспособности. Среди причин этой группы заболеваний выделяют экзо- и эндогенные факторы, дисбактериоз, изменение реактивности организма, нарушения углеводного обмена, прием стероидных препаратов и др.
При длительно текущем процессе, а также при множественных высыпаниях следует уделить внимание диете, поскольку упорному течению заболевания способствуют гиповитаминозы (витамины В, С) и несбалансированное питание (недостаточное количество белков в рационе и избыток углеводов и кофеин содержащих напитков).
- Рекомендовано полноценное питание с резким ограничением углеводов (преимущественно простых) и соли.
- Диета должна содержать достаточное количество полноценных белков (творог, молочные продукты, нежирные сорта мяса, рыбы), витаминов и микроэлементов.
- Предпочтительны гречневая и овсяная крупы, а также все овощи и фрукты, поскольку питание должно быть богатым витаминами.
- Для профилактики запора включают блюда с растительной клетчаткой (салаты, винегреты, фрукты).
Исключаются жареные блюда, бульоны (мясные, рыбные и грибные), квашеные и маринованные овощи, консервы, острые блюда, газированные сладкие напитки, копчености, кофе, животные жиры. Полностью исключается алкоголь. Диету необходимо соблюдать несколько месяцев для того, чтобы нормализовать углеводный обмен и наладить работу кишечника. В дальнейшем вопрос питания решается индивидуально в зависимости от степени тяжести заболевания и частоты обострений.
Диета при розацеа
Заболевание розацеа начинается с приливов в области лица, которые провоцируют горячая пища, стрессы, пребывание на солнце, температурные колебания. Покраснение держится от минут до нескольких часов. Затем эритема лица становится более насыщенной, присоединяется расширенная капиллярная сеть и появляется сыпь (розовые угри), которая в последующем покрывается чешуйками.
Появление розовых угрей связывают с нарушением в работе печени, кишечника и эндокринными расстройствами. Розацеа прогрессирует и затрагивает глаза (блефарит и конъюнктивит), зону за ушами, шею, кожу спины и грудной клетки. Характерным является то, что при этом заболевании в патологический процесс сальные железы не вовлекаются.
Если питание будет правильно подобранными и качественным, заболевание можно держать под контролем. В связи с этим важна диета, включающая:
- Регулярное и дробное питание.
- Предпочтение стоит отдавать нежирному мясу и рыбе, которые отваривают или готовят на пару. Наиболее ценна в этом плане рыба, как дополнительный источник омега 3 кислот (скумбрия, сельдь, тунец, лососевые, палтус).
- Необходимо ежедневно включить большое количество овощей и фруктов (картофель, ревень, огурцы, капуста, морковь, петрушка, свекла, укроп, ягоды, яблоки), крупы (рис, овсяная крупа, гречка), бобовые, пророщенные злаки.
- Ввести дополнительно растительную клетчатку (цельно зерновой хлеб, любые виды отрубей).
- Необходимо ежедневное употребление кисломолочных продуктов и творога.
- Нужно обогатить рацион витамином В (пророщенные злаки, коричневый рис, продукты из цельного зерна, пивные дрожжи, соевые бобы, капуста брокколи, зеленые листовые овощи, орехи, семечки), витамином К (репчатый лук, шпинат, капуста кале, брокколи, шпинат, листовая капуста, ботва репы и свеклы, мангольд, петрушка) и витамином А (жир трески и палтуса, рыбий жир, печень трески, печень животных).
- Немаловажным является ограничение соли и полное исключение йодированной соли, которая расширяет сосуды.
- Исключаются консервированные продукты, уксус, перец, колбасы, животные жиры, жареные и мучные блюда, сладости, кофе и спиртные напитки (особенно виски и коньяк, красное вино), которые усиливают проявления заболевания.
- Из фруктов следует исключить груши, виноград и цитрусовые.
- При тяжелых формах назначается кратковременное голодание с переходом на рациональное питание.
Из дополнительных рекомендаций можно отметить — исключение длительного пребывания при высоких (сауна) и низких температурах, а пребывание на солнце сократить до минимума.
Склеродермия является аутоиммунным ревматологическим заболеванием, при котором поражается соединительная ткань с появлением грубых фиброзных волокон — рубцовой ткани. Очаговая склеродермия (локализованная) проявляется поражением только кожи с образованием пятен или полос белого цвета (иногда они напоминают шрамы). Эта форма заболевания имеет благоприятный прогноз. Системная форма склеродермии характеризуется изменениями во всех органах и кровеносных сосудах.
При склеродермии с поражением только отдельных участков кожи нет особой диеты. Питание можно отнести к рациональному, сбалансированному с достаточным количеством витаминов и микроэлементов.
- Рацион должен содержать достаточное количество калорий.
- Включать много овощей и фруктов, водорослей и клетчатки (отруби, миндаль, цельные злаки, арахис, бобы, чечевица, изюм, кожура фруктов), основным преимуществом которой является выведение токсических продуктов обмена из кишечника и регуляция его функции.
- Необходимо употреблять продукты, содержащиевитамин С, который является антиоксидантом (цитрусовые, клубника, дыня, листовые зеленые салаты, брюссельская капуста, брокколи, черная смородина, болгарский перец, земляника, шиповник, яблоки, помидоры, абрикосы, персики, хурма). Тем не менее, следует избегать высоких доз этого витамина, так как он стимулирует образование соединительной ткани, его суточная норма должна быть не более 1000 мг.
- Витамины группы В, повышающие сопротивляемость к инфекциям, улучшающие пищеварение и нормализующие обменные процессы. Их источниками являются фисташки, арахис, миндаль, кедровые орехи, кешью, гречка, пшено, чечевица, овсяная и ячневая крупа, кукуруза, печень, свинина, говядина, рыба, яйца, семечки тыквы, бурый рис, фасоль.
- Включать продукты, богатые бета-каротином и витамином А, которые поддерживают иммунитет и благоприятно влияют на состояние кожи (морковь, шпинат, тыква, помидоры, брокколи, сливы, зеленый горошек, рыбий жир, грибы лисички, печень, желтки куриных яиц).
- Необходим также в рационе витамин Е — мощный антиоксидант, который предотвращает риск появления новых очагов поражения кожи (растительные масла, авокадо, все орехи, шпинат, овсяная и гречневая крупы) и витамин D (рыбий жир, рыба и яйца).
- Важно выпивать до 1,5 л жидкости, минеральную воду, соки, молоко, компоты и чай.
При нейродермите на первый план выступает аллергический компонент, поэтому нейродермит иногда называют атопический дерматит. Проявляется он чаще в детском возрасте, когда организм более чувствителен к воздействию внешних раздражителей. С возрастом высыпания несколько изменяются, но характерная его особенность — зуд — присутствует постоянно. Заболевание периодически обостряется и в этот период рекомендуется ограничение соли, острой пищи и высоко углеводистых продуктов, поскольку простые углеводы усиливают аллергические проявления. При выраженном обострении «быстрые» углеводы исключаются полностью. Ограничению подлежит также и прием жидкости.
Доказано, что самыми сильными аллергенами являются:
- Морепродукты, яйца, мед, орехи, какао, шоколад, бобовые и молоко.
- Консерванты, ароматизаторы и усилители вкуса, полуфабрикаты и сладкие газированные напитки, содержащие их, копчености и соусы.
- Сильными провокаторами считаются и большинство фруктов и ягод — их ограничение строго индивидуально, исходя из пищевого опыта больного. Обычно хорошо переносятся фрукты светлых тонов, а ярко-красные, оранжевые и фиолетовые фрукты ягоды нельзя использовать даже для приготовления компотов.
Разумеется, что все эти продукты и вещества должны быть исключены из рациона. Как указывалось ранее, не рекомендуется молоко, в то время как кисломолочные продукты рекомендуются. Рацион включает отварное мясо, вегетарианские супы, зелень, фрукты (кроме цитрусовых). Картофель перед приготовлением лучше вымачивать в течение 12 часов. Тоже относится и к цельно зерновым крупам (овсяная, гречневая, рисовая перловая).
Обычно больные при помощи врача иммунолога и своих наблюдений определяют, от каких продуктов следует отказаться навсегда, а какие можно употреблять с ограничением. Параллельно больным назначаются антигистаминные препараты и средства, регулирующие состояние нервной системы.
Определенная диета при куперозе поможет уменьшить внешние его проявления и предупредить прогрессирование процесса. Расширенные сосуды кожи доставляют немало неприятностей, особенно при куперозе на лице. Патологическое расширение сосудов на небольшом участке не оказывает существенного влияния на кровоснабжение тканей и рассматриваются как косметический дефект. Тем не менее, нужно принимать некоторые меры, в том числе и изменить питание, чтобы это состояние не прогрессировало. Если поражение распространенное и поражены кровеносные сосуды глубоко расположенные, то кровоснабжение может ухудшиться. Это проявляется преждевременной дряблостью кожи, нездоровым ее цветом и морщинистостью.
Помогут укрепить мелкие капилляры и снизить их проницаемость:
- Витамин Р, который мы получаем при употреблении гречневой крупы, красного сладкого перца, петрушки, моркови и спаржи.
- Витамин К, содержащийся в зеленом листовом салате и шпинате.
- Витамин С из квашеной капусты, болгарского перца, лука, черной смородины и брокколи.
- Оливковое масло и льняное масло, которые нужно употреблять ежедневно, в натуральном виде.
- Омега-3 жирные кислоты, благотворно влияющие на состояние сосудов и содержащиеся в рыбе и морепродуктах. Полезны также и курсы приема рыбьего жира в капсулах.
- Морские водоросли, как источник минералов и микроэлементов, клетчатки.
- Зеленый чай, поскольку он содержит катехины, замедляющие процессы прогрессирования купероза.
- Орехи, как источник антиоксидантов (витамин Е и С), ненасыщенных жирных кислот. Небольшую горсть орехов ежедневно следует включать в рацион.
- Ежедневное употребление до 150 г белка, который необходим для укрепления эластина и коллагена кожи.
- Источниками белка должны стать курица, бобовые, индейка, яйца, молочные продукты, творог и сыр. Молочный белок относится к легкоусвояемому. Лучше выбирать нежирную продукцию (не выше 0,5 -1%) и с бифидобактериями.
- Кофе и кофеинсодержащие напитки (сужают сосуды) разрешаются в ограниченном количестве и только в холодном виде.
- Необходимо следить за питьевым режимом — 1,5 л в день жидкости.
Из рациона придется исключить или ограничить:
- Красное мясо (баранина, говядина, телятина и свинина), употребление которого более 200 г в неделю увеличивает риск прогрессирования купероза.
- Все полуфабрикаты и переработанные мясные продукты содержат консервирующие добавки и красители, которые провоцируют развитие заболевания, а излишняя соль усиливает проблемы с сосудами.
- Животные жиры, которые содержат холестерин, вызывающий риск развития атеросклероза сосудов.
- Сладости, так как простые углеводы, вызывающие риск развития сахарного диабета, при котором страдают сосуды.
Сюда относятся также сладкие фрукты (апельсины, ананасы, бананы, груши, виноград, папайя), которые стоит употреблять ограниченно.
Алкоголь.Изюм и красные сливы.Горячую и острую пищу, которая провоцирует расширение сосудов и усиление симптомов заболевания.
Помимо правильного питания при всех кожных заболеваниях также необходимо:
- избегать чрезмерных физических нагрузок, заражения инфекциями;
- не находиться на открытом солнце;
- отказаться от бани и сауны;
- соблюдать режим сна, труда и отдыха;
- содержать кожу в чистоте, не допускать порезов и микротравм;
- принимать витамины и микроэлементы (по совету врача).
Если больному назначена диета, то первое время желательно вести пищевой дневник с ежедневным указанием употребляемых продуктов и блюд, и реакции на них организма.
Склеродермия у детей — аутоиммунная патология, при которой поражается соединительная ткань — биологическая материя, являющаяся частью кожных структур, костно-хрящевой системы и многих других органов и систем.
Аутоиммунный процесс влияет на функционирование фибробластов — элементов соединительной ткани, которые продуцируют коллагеновые волокна.
Как лечить витилиго у детей? Узнайте об этом из нашей статьи.
Общая информация о заболевании
Склеродермия у ребенка — что это такое, и как лечить? Склеродермия на лице — фото:
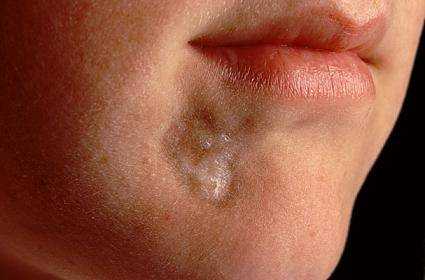
Аутоиммунные нарушения — комплекс патологий, при которых антитела, вырабатывающиеся организмом, начинают атаковать здоровые клетки, входящие в комплекс различных органов и структур, что приводит к множественным нарушениям в их работе.
Фибробласты, вовлеченные в аутоиммунный процесс, начинают ускоренно продуцировать коллаген, которого со временем становится слишком много.
Волокна затрудняют процессы кровообращения, кожа в зоне поражения становится грубой, ее работа нарушается.
Если патология охватит соединительную ткань, входящую в структуры органов и систем, это быстро приведет к инвалидизации ребенка.
к содержанию ↑ Причины возникновения
Точно не известно, что становится причиной возникновения склеродермии, но существует ряд факторов, которые повышают вероятность возникновения этой патологии:
- Генетическая предрасположенность. Если у близких родственников есть это заболевание в анамнезе, это повышает риск его развития у ребенка.
- Вирусы. Возбудители некоторых инфекционных заболеваний (корь, герпес, скарлатина и другие) способны спровоцировать развитие патологии.
- Переохлаждения. Систематически переохлаждающиеся дети чаще заболевают склеродермией. Также сильное переохлаждение, которое привело к возникновению обморожения, может усугубить заболевание, протекавшее без внешних признаков.
- Хронический стресс. Выброс кортизола и адреналина во время стрессовых ситуаций позволяют ребенку выдерживать нагрузки, но регулярные стрессы неблагоприятно влияют на работу организма и способны запустить либо ускорить аутоиммунный процесс.
- Нарушения гормонального фона, связанные с заболеваниями органов, продуцирующих гормоны (щитовидная железа, надпочечники, гипофиз).
- Половая принадлежность. Девочки подвержены развитию этого заболевания в несколько раз чаще, чем мальчики. Связано это с тем, что у женщин антитела более активны, чем у мужчин.
Также провоцируют развитие склеродермии обширные травматические повреждения и ожоги, гемотрансфузии, дефицит магния, злокачественные либо доброкачественные новообразования.
к содержанию ↑ Классификация
Склеродермия делится на два подтипа:
- Системная. При этой разновидности патологии в аутоиммунный процесс вовлечена не только ткань, расположенная в кожных структурах, но и ткань, являющаяся частью внутренних органов.
- Очаговая. В патологический процесс вовлечен кожный покров, в отдельных случаях болезнь охватывает ближайшие структуры: хрящи, мышцы, кости. Встречается чаще и лучше поддается лечению.
Существует отдельный подвид системной склеродермии, который встречается у детей младше шестнадцатилетнего возраста: ювенильная склеродермия. Эта разновидность патологии часто выявляется еще в дошкольном возрасте.
Подвиды очаговой склеродермии, в зависимости от особенностей кожных проявлений:
- линейная;
- бляшечная;
- каплевидная.
О том, как лечить импетиго у детей на коже, читайте здесь.
к содержанию ↑ Симптоматика патологии
Классическая системная склеродермия сопровождается следующими симптомами и признаками:
- Синдром Рейно. Один из первых симптомов патологии. Во время стрессовых ситуаций и при воздействии холода начинается покалывание в пальцах, они бледнеют, а после их кончики становятся цианотичными. Могут присутствовать болевые ощущения. Когда ребенок успокоился или согрелся, кожный покров на пальцах приобретает привычный цвет.
- Изменения кожи. В кожных структурах начинают накапливаться коллагеновые волокна, и это приводит к тому, что кожа становится очень плотной, жесткой. Особенно остро это выражено в зоне лица: мимика ребенка нарушается, а по мере прогрессирования заболевания исчезает, также сложно открыть рот. Движения пальцев затруднены, а кожа практически прекращает выработку сала и пота.
- Поражения опорно-двигательной системы. Движения затрудняются, ребенок чувствует боль, онемение и мышечную скованность. По мере прогрессирования заболевания это может привести к необходимости передвигаться при помощи специальных приспособлений (инвалидная коляска, костыли).
- Нарушения работы внутренних органов. Склеродермия приводит к развитию ишемии в структурах органов: разрастание коллагена не дает крови возможность свободно циркулировать. Особенно опасно поражение сердца: если патологический процесс не будет приостановлен, заболевание завершится летальным исходом.
Также присутствуют:
- субфебрильная температура;
- общее чувство усталости;
- потеря веса.
Очаговая симптоматика проявляется не так активно. Кожа изменяется: в зоне поражения возникает плотный отек.
В процессе развития заболевания количество очагов увеличивается, развивается тканевая атрофия, и очаговая склеродермия даже способна трансформироваться в системную.
Внешний вид очагов зависит от формы заболевания:
- Линейная. Часто выявляется у детей. Очаги выглядят как полосы, размещены на коже конечностей и лба.
- Бляшечная. На коже возникает пятно розовато-сиреневого окраса, на котором позднее формируется бляшка. На ее поверхности прекращают функционировать кожные железы, исчезает волосяной покров. Таких очагов на теле может быть несколько.
- Каплевидная. Также ее часто называют болезнью белых пятен. Сопровождает бляшечную форму, проявляется в виде маленьких пятнышек, имеющих белую окраску. Чаще всего они обнаруживаются на кожных покровах шеи и в области половых органов.
Рекомендации по лечению пузырчатки у новорожденных вы найдете на нашем сайте.
к содержанию ↑ Осложнения
Если не начать лечение системной склеродермии при появлении первых симптомов (обычно выраженных в виде поражения кожи), в патологический процесс будут вовлечены более глубокие структуры и органы: костная, мышечная системы, сердце, почки, печень.
Если заболевание запущено, вероятность наступления скорого летального исхода повышается.
Очаговая склеродермия на начальных этапах практически безвредна и успешно лечится, но при отсутствии лечения очагов будет больше, возникнут нарушения в работе кожных покровов, разовьется кальциноз, при котором под кожей формируются уплотнения, сформированные из солей кальция.
Также повышается вероятность, что заболевание охватит мышечную систему. При определенных условиях очаговая склеродермия способна трансформироваться в системную.
к содержанию ↑ Диагностика и анализы
У детей отмечается выраженное снижение веса (свыше 10 кг), что в сочетании с кожными проявлениями позволяет предположить наличие склеродермии.
Чтобы выявить заболевание, определить его характеристики и степень запущенности, проводится диагностика, включающая:
- анализ информации, выданной родителями и самим ребенком (жалобы, информация, касающаяся наличия либо отсутствия предрасполагающих факторов);
- консультацию у дерматолога, который осматривает внешние очаги поражения и дает направление на диагностические исследования;
- взятие кусочка кожи для анализа (биопсия), которая позволяет подтвердить диагноз и дает дополнительную информацию о характеристиках патологии;
- проведение исследований, дающих возможность определить состояние внутренних органов (рентгенография, компьютерная и магнитно-резонансная томография, электрокардиография, УЗИ);
- проведение анализов крови (выявляется высокая СОЭ, избыток антител, присутствие антинуклеарных антител и антител к ДНК);
- консультации у других специалистов (невропатолог, кардиолог, гастроэнтеролог, ревматолог).
На основе результатов обследования выставляется диагноз и определяются методы лечения.
В чем причины сепсиса у новорожденных? Ответ узнайте прямо сейчас.
к содержанию ↑ Лечение
Полная остановка продукции коллагеновых волокон при помощи медикаментозных средств на настоящий момент невозможна, но лекарственные препараты способны приостановить прогрессирование заболевания.
Умеренно распространившаяся склеродермия способна проходить самостоятельно со временем.
Медикаментозное лечение подбирается индивидуально с учетом характеристик заболевания. Применяются:
- Лекарства, способствующие расширению сосудов (Трентал, Компламин). Улучшают кровообращение.
- Пенициллиновые антибиотики (Ампициллин, Пенициллин). При непереносимости этого вида антибиотиков применяется фузидовая кислота.
- Антигистаминные медикаменты (Мебгидролин, Перитол).
- Антагонисты кальция (магний, Коринфар). Их действие позволяет частично блокировать деятельность фибробластов, продуцирующих коллагеновые волокна.
- Препараты для предотвращения атрофии (Актовегин, Радевит).
- Ферментная терапия (Лидаза, Химотрипсин). Улучшает состояние ткани.
- Глюкокортикостероиды (Алклометазон). Подавляют аутоиммунный процесс.
- Антифиброзные медикаменты (Солюсульфон).
Клинические рекомендации по лечению больных склеродермией.
Также показано физиотерапевтическое лечение:
- электрофорез;
- лазерная терапия;
- иглоукалывание;
- углекислые ванны;
- сонофорез;
- магнитная терапия;
- сероводородные ванны.
Системная склеродермия требует длительного лечения, и полностью вылечиться затруднительно, поэтому лечение необходимо проходить регулярно для замедления патологического процесса.
Очаговую склеродермию лечат не менее шести месяцев, и полное излечение также возможно не во всех случаях.
Также может быть показано проведение комплексов лечебной физкультуры, чтобы костно-мышечная система ребенка сохраняла подвижность.
Если патологический процесс привел к серьезному нарушению работы внутренних органов, показаны оперативные вмешательства. Возможно проведение пересадки некоторых органов.
Рекомендации:
- детей со склеродермией необходимо беречь от воздействия прямых солнечных лучей;
- следует избегать переохлаждений;
- подросткам, которые курят, важно избавиться от этой привычки;
- из питания следует исключить продукты, которые повышают газообразование и провоцируют изжогу.
Также важно снизить уровень стресса.
Советы по лечению подросткового акне вы найдете у нас.
к содержанию ↑ Прогноз и профилактика
Очаговая склеродермия, лечение которой было начато вовремя и проведено качественно, в большинстве случаев успешно излечивается. Прогноз неблагоприятен, если очагов на теле очень много.
При системной склеродермии пятилетняя выживаемость пациентов младше 14 лет составляет 95%, что намного выше, чем у взрослых пациентов.
Вероятность смертельного исхода повышается, если у ребенка в первые три года после постановки диагноза развились выраженные нарушения в работе легких, сердца, почек.
Десять лет после постановки диагноза живут не более половины пациентов.
Профилактических методов, которые способны значительно снизить риски развития, не существует. Но соблюдение некоторых рекомендаций способно умеренно уменьшить вероятность возникновения заболевания.
Важно:
- следить, чтобы ребенок всегда был одет по погоде и не перемерзал;
- уменьшить уровень стресса в его жизни;
- беречь от травматических повреждений (насколько это возможно);
- регулярно проходить профилактические обследования.
Чтобы увеличить вероятность положительного исхода, важно отвести ребенка в больницу при первых признаках заболевания и следить за соблюдением всех врачебных рекомендаций.
О том, как проявляется склеродермия у детей, вы можете узнать из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Склеродермия является хроническим заболеванием соединительной ткани, которое поражает кожу и некоторые внутренние органы человеческого организма. В основе данного недуга лежит нарушение свойств соединительнотканного каркаса органов, что ведет к возникновению склеротических изменений, то есть к появлению грубых нефункциональных фиброзных волокон (
рубцовая ткань
).
Склеродермия является аутоиммунным ревматологическим заболеванием. Термин «аутоиммунный» означает, что в основе данного недуга лежит нарушение работы иммунной системы, которая по каким-либо причинам начинает «атаковать» клетки и ткани собственного организма. Следствием этого является воспалительная реакция, которая ведет к истончению и ужесточению кожных покровов, кровеносных сосудов, а также ряда внутренних органов (
таких как пищевод, легкие, почки, желудок, кишечник, сердце
).
Несмотря на различную локализацию очагов поражения, нельзя четко разделить формы склеродермии. Более того, многие выдающиеся исследователи полагают, что обе формы заболевания являются следствием одного и того же патологического процесса.
Склеродермия является патологическим состоянием, которое значительно усложняет жизнь больных. Связано это, в первую очередь, с ограничением физической активности, а также с болями, которые могут возникать в некоторых ситуациях. Из-за проблем с пищеварением такие пациенты зачастую нуждаются в специальной
диете
, они вынуждены питаться часто и небольшими порциями. Из-за дегенеративно-склеротических изменений кожи больным приходится постоянно следить за степенью ее увлажнения, а также быть крайне осторожными во время занятий спортом или какой-либо другой физической активности.
Кроме того, многие больные склеродермией испытывают психологический дискомфорт, связанный с мыслями о болезни, которая является хронической и на данный момент неизлечимой. Так как данный недуг может стать причиной значительных изменений внешности, страдают самооценка и собственный образ, что приводит к различным социальным и личностным конфликтам.
Психологическая поддержка больных склеродермией, которую должны оказывать члены семьи, друзья и близкие, является крайне важной и позволяет сохранять надлежащее качество жизни.
Интересные факты
- склеродермия является греческим термином, который происходит от слов skleros (твердый) и derma (кожа);
- термин «склеродермия» был введен в медицинскую практику в 1847 году;
- первое описание клинической картины склеродермии было сделано еще в XVII веке;
- среди аутоиммунных заболеваний склеродермия является одним из наиболее распространенных недугов;
- более 75% больных склеродермией – это женщины;
- заболевание может поражать взрослых и детей, однако в основном оно регистрируется в возрастной группе от 30 до 50 лет.
Причины склеродермии Склеродермия является приобретенным хроническим заболеванием соединительной ткани, точная причина которого до сих пор остается невыясненной. Однако благодаря развитию медицины, молекулярной биологии и лабораторной диагностики стало возможным выявление и изучение основных патологических механизмов, принимающих участие в развитии недуга. На сегодняшний день существует несколько теорий, которые описывают факторы способные вызвать склеродермию, а также механизм их воздействия.
Считается, что в развитии склеродермии могут принимать участие следующие факторы:
- генетический фактор;
- воспалительный фактор;
- аутоиммунный процесс;
- инфекционный фактор;
- факторы окружающей среды;
- ряд медикаментозных препаратов.
Генетический фактор На сегодняшний день вопрос о том, насколько велика роль генетических факторов в развитии склеродермии все еще остается открытым. Бесспорным является тот факт, что существует некая генетическая предрасположенность к заболеванию, что подтверждается большей заболеваемостью среди родственников первого поколения, однако не совсем понятны механизмы, способные запустить работу патологических генов.
В ходе некоторых исследований было выявлено, что возникновение склеродермии, вероятнее всего, связано с дефектом гена HLA-9QA1. Данный ген является ответственным за синтез белков, играющих ключевую роль в работе иммунной системы. Данные белки, носящие название Человеческого Лейкоцитарного Антигена (
human leukocyte antigen — HLA
), представлены на поверхности ряда клеток и служат для того, чтобы иммунная система могла отличать собственный биологический материал от
бактерий
и
вирусов
и не атаковала свои клетки. Изменения в структуре данного гена и, соответственно, в строении поверхностных белков клеток ведут к различным аутоиммунным реакциям и согласно данным нескольких исследований довольно часто выявляются у больных склеродермией. Существует еще несколько других генов, участвующих в регуляции иммунных процессов, поражение которых может стать причиной развития данного заболевания. К сожалению, проведенные на данный момент исследования выявляют довольно противоречивые данные о вовлечении тех или иных генов в развитие болезни.
Основным моментом в развитии склеродермии является поражение соединительной ткани, которое может возникать по множеству причин, в том числе и из-за генетических дефектов. Повреждение генов, ответственных за продукцию фактора, регулирующего рост соединительной ткани, а также фактора, контролирующего формирование фибробластов (
клеток, которые синтезируют соединительную ткань
), является одной из потенциально возможных причин возникновения склеродермии.
Изменения в генетическом аппарате могут быть как врожденными, так и приобретенными. Следует отметить, что склеродермия, как таковая, не передается по наследству, однако у людей, находящихся в близком родстве с больными, гораздо выше шансы того, что болезнь разовьется.
Изменения в строении генов называются мутациями. Возникают они спонтанно в результате случайных перестановок нуклеотидов (
структурные кислоты, кодирующие генетическую информацию
) во время деления обычных (
соматических
) и половых клеток. Для того, чтобы кодируемый геном белок приобрел патологическую структуру достаточно, чтобы всего один нуклеотид был заменен другим. Тем не менее, следует понимать, что геном человека имеет механизмы репарации, которые успешно устраняют большинство последствий некорректной репликации (
размножения
) хромосом.
Мутации генома могут возникать под влиянием следующих факторов:
- ионизирующая радиация;
- ультрафиолетовое излучение;
- высокие и низкие температуры;
- нитраты;
- пестициды;
- некоторые лекарственные препараты (цитостатики);
- пищевые добавки;
- растворители;
- вирусы;
- антигены некоторых бактерий.
Необходимо понимать, что крайне редко мутация имеет какие-либо последствия у человека, у которого она возникла. В подавляющем большинстве случаев патологические изменения в геноме проявляются у представителей второго и третьего поколения их потомков.
Воспалительный фактор
Воспалительная реакция является тем фактором, который при определенном стечении обстоятельств может стать причиной развития склеродермии. Связано это с тем, что во время воспалительной реакции увеличивается продукция различных биологически активных веществ, которые способны воздействовать на ткани и вызывать функциональные и структурные изменения в клетках и сосудах. Благодаря этому увеличивается проницаемость сосудов, создаются условия, при которых иммунокомпетентные клетки «притягиваются» к воспалительному очагу. Все это создает предпосылки для активации фибробластов (
клеток, синтезирующих соединительнотканные волокна
). В результате возникает хроническая воспалительная реакция, которая на фоне генетических аномалий или воздействия ряда других факторов запускает системную склеродермию.
Аутоиммунный процесс
Аутоиммунный процесс является следствием нарушения нормальной работы иммунной системы и представляет собой патологический иммунный ответ, направленный против собственных тканей организма.
Возникновение аутоиммунного процесса может быть связано со следующими факторами:
- Генетические аномалии. Как было сказано выше, при генетических патологиях может быть нарушен синтез нормального поверхностного белка, что приводит к ситуации, при которой иммунные клетки не распознают собственные ткани и атакуют их.
- Патогенные агенты. Некоторые патогенные агенты обладают антигенами, схожими по своему строению с белками человека. Это позволяет им защищаться от иммунитета, однако при развитии ответной реакции это создает предпосылки для параллельной атаки иммунными клетками и антителами бактерий и собственных тканей.
- Другие причины. Аутоиммунные процессы являются крайне сложными и могут возникать под действием множества причин.
В ходе аутоиммунной реакции периферические ткани организма инфильтрируются макрофагами и лимфоцитами, которые синтезируют определенные антитела, провоспалительные вещества и фактор роста соединительной ткани. Все это создает условия для активации фибробластов, эндотелиальных клеток (формируют внутреннюю выстилку кровеносных сосудов) и клеток гладкой мускулатуры. В результате образуются очаги прогрессирующего склероза тканей с сопутствующим повреждением сосудов.
Инфекционный фактор
На протяжении долгого времени инфекционные агенты рассматривались как фактор, способный инициировать склеродермию. Однако на сегодняшний день так и не удалось выявить определенную инфекцию, которая могла бы выступать в роли провоцирующего фактора.
Тем не менее, считается, что некоторые инфекционные агенты способны путем воздействия на иммунную систему запускать аутоиммунные реакции и тем самым провоцировать развитие системной склеродермии. У некоторых пациентов были выявлены сывороточные антитела к белковым фрагментам
цитомегаловируса
человека, которые в определенных условиях могут взаимодействовать с нормальными тканями организма. Связано это с тем, что белки вируса обладают способностью к мимикрии, то есть они формируют структуры, схожие по своему строению с белками человека-носителя. Благодаря этому механизму при развитии иммунного ответа иммунокомпетентные клетки атакуют не только антигены инфекционного агента, но и собственные ткани.
Таким образом, антитела к фрагментам вируса цитомегалии оказывают следующее воздействие на организм:
- Активация фибробластов. Фибробласты – это клетки организма, синтезирующие соединительнотканные волокна. Активируются они антицитомегаловирусными антителами, а также в условиях гипоксии, повреждения тканей, при воспалительных реакциях. При этом из-за избыточного синтеза коллагена, который формирует жесткий каркас, ткани теряют свою первоначальную эластичность.
- Пролиферация гладкой мускулатуры сосудов. Под воздействием антител стимулируется размножение клеток гладкой мускулатуры сосудов, что приводит к сужению их просвета и, соответственно, к гипоксии. Это чревато прогрессирующим повреждением клеток, а также некоторым усилением синтеза соединительной ткани.
- Формирование новой внутренней оболочки сосудов. Под действием цитомегаловируса человека интима сосудов (оболочка, выстилающая внутреннюю поверхность кровеносных сосудов) утолщается, что приводит к сужению его просвета.
Не исключается, что существует ряд других микроорганизмов, которые могут запускать цепочку патологических реакций, необходимых для развития склеродермии.
Факторы окружающей среды
Медицинские исследования выявили, что существуют географические зоны, в которых заболеваемость склеродермией несколько выше, чем в других областях. Более детальное изучение этого феномена позволило предположить, что существуют определенные факторы внешней среды, которые тем или иным образом способны воздействовать на организм и инициировать системную склеродермию.
Воздействие следующих химических веществ может спровоцировать склеродермию:
- кремний;
- тяжелые металлы;
- ртуть;
- органические растворители;
- винилхлорид;
- бензол;
- толуол;
- трихлорэтилен;
- эпоксидная смола;
- карбамидоформальдегидная смола;
- парафин и силикон (используемые для косметического увеличения груди).
Воздействие следующих пищевых добавок и регуляторов аппетита может спровоцировать системную склеродермию:
- L-триптофан;
- мазиндол
- фенфлурамин;
- амфепрамон.
В отличие от ревматоидного артрита, при котором сигаретный дым является серьезным фактором риска, при склеродермии не было выявлено какой-либо корреляции между курением и развитием болезни (в то же время, курение может стать причиной серьезной дыхательной недостаточности при фиброзном поражении легких).
Воздействие факторов среды может стимулировать как локальную, так и системную реакцию. Инициированный каким-либо фактором патологический процесс продолжается даже после прекращения его воздействия.
Необходимо отметить, что воздействие некоторых химических веществ и факторов внешней среды может спровоцировать склеротические изменения кожи или внутренних органов, которые, однако, не являются элементами склеродермии. Например, под действием алкоголя возникает патология кожи, которая внешне схожа со склеродермией, но ею не является.
Следует понимать, что данные факторы способны стать причиной развития склеродермии только при наличии соответствующего генетического фона.
Ряд медикаментозных препаратов
Существует довольно большое количество лекарств, которые в определенных условиях могут вызывать склерозирование кожных покровов и внутренних органов.
Следующие лекарственные препараты могут выступать в роли локального провоцирующего фактора:
- фитоменадион;
- пентазоцин;
- гепарин.
Под действием данных средств могут формироваться очаги склероза в местах их введения (места инъекции).
Системную склеродермию могут вызвать следующие лекарственные препараты:
- блеомицин;
- L-триптофан;
- карбидопа;
- пеницилламин;
- вальпроат натрия;
- кокаин;
- амфетамин;
- дилтиазем.
Симптомы склеродермии В медицинской практике различают ограниченную (локализованную) склеродермию, поражения при которой ограничиваются кожей, мышцами, суставами и костями, и системную форму, при которой изменения возникают в кровеносных сосудах, легких, почках, сердце и прочих внутренних органах.
Склеродермия проявляется различными клиническими симптомами, которые зависят от локализации процесса и, соответственно, от пораженных органов. Немаловажным фактором, влияющим на проявления патологии, является стадия ее развития и степень склеротических изменений.
На начальных стадиях склеродермии могут возникать следующие неспецифические симптомы:
- недомогание;
- усталость;
- боль в суставах;
- боль в мышцах.
У некоторых пациентов может наблюдаться одышка и изжога (указывают на поражение внутренних органов).
Дальнейшая симптоматика склеродермии зависит от локализации и распространения склеротических очагов.
В клинической практике принято выделять следующие формы заболевания:
- Ограниченная склеродермия. При ограниченной склеродермии возникают отдельные очаги в толще кожи, иногда – мышц и костей. Развивается поражение периферических кровеносных сосудов. В зависимости от формы и типа очагов различают бляшечную, линейную и пятнистую склеродермию.
- Системная склеродермия. При системной склеродермии развивающиеся очаги не ограничиваются поражением кожи и распространяются во внутренние органы, вызывая нарушение их функции.
Так как в основе склеродермии лежит замещение нормальной ткани на анормальные соединительнотканные волокна, в пораженных областях и органах наблюдается значительное снижение эластичности, растяжимости и подвижности. В результате органы и конечности не могут адекватно реагировать на стимулы, что и формирует основу клинической картины.
Поражение кожи В эволюции ограниченного поражения кожи различают три последовательные стадии:
- Отек. Возникающая вначале воспалительная реакция сопровождается выбросом биологически активных веществ, которые вызывают расширение сосудов, что приводит к отеку. В результате пальцы, кисти и стопы увеличиваются в объеме, наблюдается их некоторая припухлость и пастозность (при надавливании на некоторое время сохраняется след), кожные складки разглаживаются. В некоторых случаях развивается зуд. Цвет кожи может быть ярко-красным или красным с синюшным оттенком. Длится данная стадия несколько недель.
- Уплотнение. На стадии уплотнения или склерозирования нормальная структура соединительной ткани кожи замещается патологической. Из-за этого появляются восковидно-желтые очаги склероза, окруженные голубовато-фиолетовой зоной роста. В области данных очагов кожа жесткая, холодная, неотделимая от подлежащих тканей.
- Атрофия. Атрофия является завершающей стадией процесса. На данной фазе патологии кожа становится тоньше, теряет свою окраску, напоминает пергаментную бумагу. Из-за поражения потовых и жировых желез кожа сухая, легко растрескивается под воздействием каких-либо факторов. При поражении подкожной жировой клетчатки и мышц кожа может прилегать непосредственно к подлежащим костным структурам.
Для пациентов с диффузными изменениями кожи характерны поражения рук, предплечий, груди, живота, бедер, голеней и стоп. У некоторых пациентов поражения могут быть ограничены кожными покровами головы, лица, шеи и дистальными частями конечностей (
предплечья, кисти, голени и стопы
). В редких случаях в патологию может быть вовлечена кожа туловища без поражения конечностей.
В зависимости от распространения и типа склеротических очагов на поверхности кожи, различают несколько форм заболевания, среди которых чаще всего встречается бляшечная склеродермия, названная так из-за формы первичного очага, который образует бляшки на поверхности кожи.
Формы склеродермии в зависимости от типа склеротических очагов
| Форма склеродермии | Характеристика | Фото |
| Бляшечная склеродермия | Бляшечная склеродермия является наиболее распространенной формой недуга. Изначально на коже возникают отечные очаги размером до 1 – 5 см, круглой формы, розоватого цвета, которые постепенно увеличиваются и распространяются (при этом в центре наблюдается прогрессирующее уплотнение). В стадии развития атрофии кожа становится тонкой, наблюдается ее западение и побледнение. В некоторых случаях в очагах образуются участки отложения кальция. | |
| Линейная склеродермия | Линейная склеродермия встречается чаще среди детей. Для нее характерен один очаг, расположенный на волосистой части головы, который постепенно распространяется на лоб и нос. Из-за линейного распространения данный очаг напоминает рубец от удара саблей. При локализации в других частях тела (редко) склеротические изменения распространяются вдоль нервных стволов. | |
| Болезнь белых пятен | При болезни белых пятен возникают мелкие, до одного сантиметра в диаметре, округлые и блестящие очаги белого цвета. Данные пятна характеризуются плотной структурой и приподнятой поверхностью. На границе со здоровой тканью заметна красноватая зона роста. Чаще всего очаги располагаются на шее, реже – на туловище (плечи, грудь), а также на слизистой оболочке ротовой полости и половых органов. | |
| Буллезная склеродермия | Буллезная склеродермия характеризуется образованием пузырьков на поверхности кожи. Является результатом поражения лимфатических сосудов в сочетании с выделением биологически активных веществ из эозинофилов (один из видов лейкоцитов). При данной форме недуга обычно выявляются и другие виды склеротических очагов. | |
| Ограниченная склеродермия с односторонней прогрессирующей атрофией лица | Данная форма склеродермии может встречаться как самостоятельно, так и в сочетании с другими формами недуга. Обычно наблюдается у людей в возрасте до 18 – 22 лет. Склеротические изменения начинаются в области глаза, скуловой дуги и нижней челюсти. При этом кожные покровы атрофируются, минуя стадию отека и склероза. Из-за вовлечения подлежащих тканей возникают сильные хронические боли. Процесс сопровождается выпадением волос, ресниц, бровей. В отличие от других форм склеродермии, деятельность потовых и жировых желез при данном типе недуга не снижается, а, наоборот, усиливается. Из-за атрофии мышц и костей, а также из-за поражения нервов лицо утрачивает симметрию, пораженная половина уменьшается в размере. |
На участках пораженной кожи формируются сосудистые звездочки и участки кальциноза. Сосудистые звездочки (
телеангиэктазии
) чаще всего возникают на лице, слизистых оболочках рта, глаз, половых органов, на груди, на руках. Подкожный кальциноз возникает при отложении солей кальция в толще кожи или подкожной жировой клетчатки. Возникает данный процесс обычно в областях, подверженных частому травматизму (
передняя поверхность предплечий, подушечки пальцев
). Отложения кальция могут с течением времени разрушать кожный покров и сформировать язвочки.
Поражение сосудов
Действие патогенных механизмов при склеродермии не ограничивается только лишь кожными покровами, а охватывает также и кровеносные сосуды. Почти у всех пациентов с данным недугом поражение сосудов проявляется в виде
синдрома Рейно
– спазма периферических артерий и артериол под действием низких температур или
стресса
. Обычно данный феномен охватывает пальцы рук, однако в редких случаях может выявляться и на ногах, и даже на языке. Классически феномен Рейно описывается как трехфазное изменение цвета кожи пальцев.
При феномене Рейно выявляются следующие фазы изменения цвета кожи:
- Бледность пальцев. Под действием холода возникает избыточных спазм артерий и артериол (сосуды несущие богатую кислородом кровь от сердца), что приводит к уменьшению кровенаполнения и, соответственно, к ишемии тканей и побледнению кожи. Обычно наблюдается четкая граница между бледными пальцами и кистью нормального цвета.
- Посинение пальцев. Развившийся спазм сосудов и недостаточное поступление питательных веществ и кислорода приводят к тому, что в пальцах начинает накапливаться гемоглобин, отдавший кислород и соединившийся с молекулой углекислого газа, который придает коже синюшный (цианотичный) оттенок.
- Покраснение пальцев. После устранения спазма сосудов возникает покраснение, которое связано с реактивным полнокровием (кровь устремляется в истощенные и неспособные к адекватному сокращению периферические сосуды).
У пациентов с системной склеродермией фаза покраснения пальцев может отсутствовать или быть менее выраженной по сравнению с людьми, страдающими от первичной болезни Рейно, так как спазм и изменение проницаемости сосудов у них носят более постоянный характер.
Помимо изменения цвета кожи при феномене Рейно возможно возникновение следующих признаков:
- онемение пальцев;
- покалывание в пальцах;
- локальный дискомфорт во время приступа.
У пациентов с ограниченной формой склеродермии феномен Рейно обычно развивается задолго до возникновения очагов на коже или во внутренних органах. У пациентов с диффузным поражением кожи феномен Рейно развивается параллельно со склеротическими очагами.
В некоторых случаях при большой давности заболевания, феномен Рейно может сопровождаться следующими признаками:
- плохо заживающие язвочки на пальцах;
- сухая гангрена пальцев;
- спонтанная ампутация пораженных пальцев (отмирание пальцев).
При склеродермии могут быть поражены не только периферические кровеносные сосуды, но также и артерии, питающие жизненно важные внутренние органы — почки, сердце (коронарные сосуды), легкие.
Поражение внутренних органов
При системной склеродермии могут быть поражены следующие органы и системы органов:
- желудочно-кишечный тракт;
- печень;
- легкие;
- сердце;
- почки;
- кости и мышцы;
- мочеполовая система.
Желудочно-кишечный тракт Поражение желудочно-кишечного тракта (ЖКТ) является одним из наиболее частых проявлений системной склеродермии среди пациентов, у которых не наблюдается феномена Рейно. Может быть поражена вся пищеварительная система, однако чаще возникает склероз ротоглотки, пищевода, желудка, толстого и тонкого кишечника, прямой кишки. Возможно поражение слюнных желез, что приводит к нарушению глотания.
В основе поражения ЖКТ лежит атрофия гладкой мускулатуры (
из-за поражения сосудов и нервных окончаний
) и фиброз (
замещение нормальной соединительной ткани
). Все это приводит к тому, что возникает нарушение перистальтики и транзита содержимого пищеварительной системы. Склероз слизистой оболочки кишечника приводит к нарушению всасывания питательных веществ, что чревато потерей веса и недостаточным получением необходимых
витаминов
и минералов.
Поражение желудочно-кишечного тракта сопровождается следующими симптомами:
- уменьшение объема ротовой полости;
- сухость ротовой полости;
- нарушение глотания;
- изжога;
- непроизвольное срыгивание желудочного содержимого;
- сужение пищевода (проявляется ранним чувством насыщения, тяжестью за грудиной, срыгиванием непереваренной пищи, потерей веса);
- раннее насыщение;
- вздутие живота;
- кишечные колики;
- диарея, чередующаяся с запорами;
- скрытые кишечные кровотечения;
- боль в животе;
- рвота кровью;
- выпадение прямой кишки;
- недержание каловых масс (энкопрез).
Следует понимать, что данные симптомы могут указывать и на другие патологии пищеварительной системы, однако их появление в сочетании со склеротическими очагами на коже или подтвержденным диагнозом склеродермии свидетельствует о вовлечении желудочно-кишечного тракта в патологический процесс.
Печень Склеродермия редко непосредственно поражает ткань печени, однако в некоторых случаях она может выступать в роли фактора, способствующего развитию первичного желчного цирроза. При этом из-за повышения уровня билирубина (продукт распада гемоглобина, который в норме перерабатывается печенью и выводится вместе с каловыми массами) возникает желтуха. При склерозировании желчевыводящих протоков возможно возникновение бесцветных каловых масс, желтухи, зуда.
Легкие Поражение легких является наиболее частой причиной смерти среди пациентов со склеродермией.
Поражение легких при склеродермии может иметь следующий характер:
- Интерстициальная болезнь легких. Интерстицием называется каркас органа, который состоит из соединительной ткани, кровеносных и лимфатических сосудов, а также ткани, окружающей сосуды и нервы. При интерстициальной болезни легких возникает склерозирование капилляров и стенок альвеол, что значительно затрудняет газообменные процессы в легких. В результате развивается одышка, уменьшается подвижность легких, снижается дыхательный объем.
- Легочная гипертензия. Повышение давления в системе легочной артерии носит название легочной гипертензии. Развивается гипертензия по причине уменьшения внутреннего просвета сосудов, а также из-за снижения эластичности сосудистой стенки, что приводит к увеличению сопротивления кровотоку. В результате возрастает нагрузка на правые отделы сердца, возникает прогрессирующая гипертрофия правого желудочка. Из-за возросшего давление в правых отелах сердца снижается венозный возврат, что приводит к застою крови в печени и некоторых других органах большого круга кровообращения. В результате наблюдается одышка, боли за грудиной, боли в правом подреберье, вздутие яремных вен.
Сердце Поражение сердца при склеродермии встречается довольно часто, однако клинические проявления во многих случаях отсутствуют. Считается, что клинически выраженное поражение сердечной мышцы и околосердечных структур при склеродермии указывает на неблагоприятное течение заболевания.
Поражение сердца при склеродермии может проявляться следующими клиническими признаками:
- боль за грудиной;
- одышка во время нагрузки;
- чувство сердцебиения;
- головокружения;
- вздутие яремных вен;
- нарушение сердечного ритма (аритмии).
Возникают данные симптомы по причине нарушения насосной функции сердечной мышцы (из-за замещения функциональной ткани соединительнотканными элементами), что проявляется недостаточным кровоснабжением на уровне периферических тканей, центральной нервной системы и самого сердца. Из-за снижения сердечного выброса снижается венозный приток крови к правым отделам сердца и возникает застой крови по малому и большому кругу кровообращения.
Почки При склеродермии поражаются почечные сосуды, что приводит к нарушению функции почек вплоть до развития острой почечной недостаточности. В результате этого снижается количество фильтруемой через почки крови, и продукты распада начинают накапливаться в организме, вызывая различные неблагоприятные последствия.
Недуг обычно проявляется артериальной гипертензией, которая возникает в ответ на снижение кровотока в системе почечных артерий, и которая направлена на поддержание и восстановление должного кровоснабжения. В редких случаях давление повышается незначительно, однако у пациентов, у которых уровень
артериального давления
до начала патологии был в норме, оно возрастает довольно сильно. Сопровождается это одышкой, головными болями, появлением «мушек» или точек перед глазами,
обмороками
, отеком легких, отеком нижних конечностей.
Следует отметить, что повышение артериального давления на фоне поражения почек при склеродермии является вполне благоприятным признаком, так как указывает на нормальную функцию сердечной мышцы.
На фоне почечной недостаточности развиваются периферические отеки, интоксикация продуктами распада (
головные боли, нарушение сознания
). В некоторых случаях возможно образование выпота в серозных сумках – в брюшной полости (
водянка, сопровождается увеличением живота в объеме и компрессией органов брюшной полости
), в плевральной полости (
сопровождается дыхательной недостаточностью
) и в перикарде (
сопровождается сердечной недостаточностью
).
Из-за нарушения функции почек развивается
анемия
, которая сопровождается бледностью кожных покровов и снижением резистентности к физическим нагрузкам. Также возникает дефицит
тромбоцитов
, что сопровождается
кровоточивостью десен
и слизистых оболочек желудочно-кишечного тракта.
Кости и мышцы Многие пациенты отмечают, что наиболее ранние симптомы склеродермии у них были связаны с поражением опорно-двигательного аппарата. В большинстве случаев данные симптомы связаны с болевыми ощущениями при нагрузке и в покое. При этом в некоторых случаях возникновение болей в суставах и мышцах может быть связано с истинной воспалительной реакцией. Чаще всего поражаются суставы пальцев и кистей, а также лучезапястный и локтевой сустав. Из-за истончения кожных покровов и атрофии мышц далеко не всегда удается адекватно оценить степень увеличения сустава. Прогрессирующее поражение суставов и мышц может стать причинной образования сгибательных контрактур (значительное ограничение подвижности конечности в суставе).
Мочеполовая системаПоражение мочеполовой системы при склеродермии сопровождается следующими симптомами:
- эректильная дисфункция;
- склероз мочевого пузыря с уменьшением его объема (как следствие – частые позывы к мочеиспусканию);
- боль во время полового акта (из-за нарушения деятельности вагинальных желез и сухости влагалища);
- изъязвление слизистой влагалища;
- снижение сексуального желания;
- ранний климакс.
CREST-синдром CREST-синдром является акронимом от англоязычных терминов, которые представляют собой перечень наиболее распространенных проявлений системной склеродермии.
CREST-синдром включает в себя следующие патологии:
- C – Calcinosis – Кальциноз. Кальциноз – это плотные подкожные образования, которые представляют собой отложения солей кальция. В некоторых случаях они формируют язвочки, в которые попадают бактериальные агенты способные вызывать инфекционное поражение мягких тканей и костей (остеомиелит).
- R – Raynauld’s phenomen – феномен Рейно. Феномен Рейно, как уже было описано ранее, возникает вследствие спазма периферических сосудов и проявляется нарушением циркуляции крови в пальцах рук и ног. Характеризуется изменением цвета пальцев при воздействии низких температур.
- E – Esophageal dysmotility – нарушение подвижности пищевода. Из-за поражения гладкой мускулатуры пищевода нарушается процесс глотания, у больных возникает непроизвольное срыгивание, появляется изжога.
- S – Sclerodactyly – склеродактилия. Склеродактилия – это патологическое состояние, при котором кожа пальцев утолщена, подкожная клетчатка атрофирована, концевые фаланги увеличены в размерах. На фоне всех этих изменений нарушается подвижность пальцев, сжатие кисти значительно затрудняется.
- T – Telangiecasia – сосудистые звездочки. Из-за поражения капилляров и других мелких кровеносных сосудов кожи на лице, верхней половине тела и на слизистых оболочках рта, глаз и половых органов появляются небольшие красно-синие точки, по своей форме схожие со звездочками.
Во многих случаях CREST-синдром указывает на поражение почек, иногда – на поражение легких и легочную гипертензию.
Диагностика склеродермии Диагностика склеродермии является динамическим процессом, который требует постоянного наблюдения и контроля состояния пациента. Связано это с тем, что данный недуг является хроническим и постоянно прогрессирует. Это приводит к тому, что по истечении определенного периода времени у больных возникают новые очаги поражения во внутренних органах и нарушается общее состояние.
Диагностика склеродермии базируется на периодическом контроле больных с выявлением локализации склеротических очагов и определением степени повреждения внутренних органов, а также на проведение ряда дополнительных лабораторных анализов и процедур. Наибольшую ценность в данном процессе представляют клинические проявления заболевания.
Клинические проявления В 1980 году Американской ревматологической ассоциацией были предложены критерии, базирующиеся на клинических симптомах, при выявлении которых может быть поставлен диагноз склеродермии. Данные критерии условно разделены на большие и малые, в зависимости от того, как часто они встречаются и насколько специфичными они являются. Наличие всего нескольких комбинаций симптомов, указывающих на склеродермию, значительно облегчает процесс дифференциальной диагностики.
Большие критерии:
- Поражение кожи. Склероз кожных покровов, который распространяется от основания к верхушке пальцев рук или ног.
Малые критерии:
- Склеродактилия. Утолщение кожи пальцев и кистей с ограничением подвижности и расширением ногтевой фаланги.
- Рубцы на подушечках пальцев. Наличие свежих язв или рубцов на ладонной поверхности ногтевых фаланг.
- Базальный фиброз легких (пневмофиброз). При базальном пневмофиброзе происходит разрастание соединительной ткани в базальных (нижних) отделах легких. При склеродермии процесс носит симметричный характер. Проявляется одышкой и снижением жизненного объема легких. Выявляется в ходе радиологического исследования (обзорная рентгенограмма грудной полости).
Для постановки диагноза склеродермии необходимо наличие одного большого и хотя бы двух малых критериев у одного пациента.
Остальные симптомы, которые не вошли в эти диагностические критерии, также являются крайне важными в процессе постановки диагноза, так как позволяют определить тип недуга, его стадию, а также указывают на вовлеченные в патологический процесс органы.
Лабораторные анализы
Лабораторные анализы позволяют оценить состояние всего организма и выявить основные метаболические, структурные и функциональные нарушения.
При склеродермии выполняются следующие лабораторные анализы:
- Общий анализ крови. Общий анализ крови позволяет выявлять снижение количества красных кровяных телец (анемия), которое может возникать на фоне скрытых кровотечений или нарушения функций почек. Также может быть выявлено уменьшение количества тромбоцитов. Скорость оседания эритроцитов (СОЭ) может быть увеличенной (неспецифический признак воспалительного процесса), однако довольно часто она находится в пределах нормы. Повышение СОЭ является признаком неблагоприятного течения недуга.
- Биохимический анализ крови. Биохимический анализ крови позволяет выявлять содержащиеся в сыворотке крови соли, ферменты, белки и пигменты. При склеродермии может быть увеличен уровень мышечных ферментов (креатинфосфокиназа, альдолаза) из-за воспалительного процесса в мышцах. Повышение уровня креатинина, мочевины и других продуктов распада азота указывает на нарушение работы почек. Увеличение уровня билирубина указывает на поражение печени или желчевыводящих протоков. Повышение уровня ферментов аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), которые обычно указывают на повреждение печени, при склеродермии неинформативно, так как данные ферменты могут выделяться из поврежденных скелетных мышц и сердца.
- Общий анализ мочи. При поражении почек в общем анализе мочи выявляется повышенный уровень белков и оксипролина, а также осадок, состоящий из красных кровяных телец.
- Определение уровня CXCL4. CXCL4 является биологически активным веществом, которое выделяется плазматическими клетками и препятствует процессу формирования новых сосудов. При системной склеродермии уровень данного вещества может быть повышен, что указывает на пневмофиброз и прогрессирующую легочную гипертензию.
- Определения уровня NT-proBNP. Активация мозгового натрийуретического пептида происходит благодаря отщеплению фрагмента NT-proBNP, уровень которого в крови можно определить с помощью ряда лабораторных тестов. Мозговой натрийуретический пептид является гормоном, который синтезируется сердечной мышцей в ответ на чрезмерную нагрузку. Таким образом, концентрация NT-proBNP коррелирует с тяжестью легочной гипертензии.
- C-реактивный белок. C-реактивный белок является маркером острой стадии воспалительной реакции. При склеродермии его уровень указывает на активность заболевания.
Аутоантитела Аутоантитела представляют собой иммуноглобулины, способные взаимодействовать с собственными антигенами, то есть с собственными тканями организма. Формирование данных антител лежит в основе многих аутоиммунных и ревматических заболеваний. Повышенный уровень аутоантител может быть выявлен задолго до развития клинической картины.
Уровень и тип аутоантител имеет значение для постановки первоначального диагноза и для выявления сопутствующих патологий, однако он не позволяет следить за активностью заболевания.
При склеродермии могут выявляться следующие типы аутоантител:
- Антинуклеарные антитела. Антинуклеарные антитела (ANA) выявляются у 90% больных склеродермией. Представляют собой иммуноглобулины, которые способны атаковать содержимое клеточных ядер. Существует несколько разновидностей данных антител, среди которых чаще всего встречаются антицентромерные антитела и антитела к топоизомеразе I.
- Антитела к топоизомеразе I. Антитела к топоизомеразе I (anti-Scl-70) выявляются у 30% больных диффузной склеродермией. Для пациентов с высоким уровнем данных антител характерен повышенный риск развития пневмофиброза и интерстициальной болезни легких.
- Антицентромерные антитела. Антицентромерные антитела выявляются почти у половины больных ограниченной формой склеродермии. Антицентромерные антитела часто ассоциируются с серьезным поражением сосудов и тяжелым течением феномена Рейно.
- Анти-РНК полимераза I и III. Антитела к РНК полимеразе I и III выявляются у пятой части пациентов с диффузной склеродермией. Данные антитела коррелируют с быстропрогрессирующим поражением кожи и высоким риском развития почечной недостаточности. Зачастую выявляются у людей с несколькими типами аутоиммунных заболеваний.
- Антирибонуклеопротеиновые антитела. Антитела к рибонуклеопротеинам (Anti-RNP) выявляются у пациентов с несколькими аутоиммунными заболеваниями. Указывают на поражение скелетных мышц и интерстициальную болезнь легких.
Радиологические методы исследования Радиологические методы исследования, то есть методы, основанные на использовании рентгеновского излучения, позволяют выявлять изменения в структуре мышц, костей и ряда внутренних органов.
В клинической практике используется простая радиография и
компьютерная томография
. Компьютерная томография (
КТ
) является более чувствительным и современным методом диагностики, однако она предполагает несколько большую дозу облучения по сравнению с простой радиографией, и далеко не всегда ее использование оправдано.
Простая радиография применяется для диагностики следующих состояний:
- выявления подкожных очагов кальциноза (которые проявляются в виде интенсивных очагов затемнения);
- мониторинг состояния ногтевых фаланг пальцев;
- исключение остеомиелита при язвах на пальцах;
- исключение острой кишечной непроходимости при нарушении кишечной перистальтики;
- выявление симметричного базального пневмофиброза (увеличение интенсивности легочного рисунка в базальных отделах).
Компьютерная томография используется для выявления и подтверждения следующих нарушений:
- фиброз базальных отделов легких;
- интерстициальная болезнь легких.
Электрокардиография Электрокардиография (ЭКГ) является методом рутинного обследования пациентов, который позволяет выявлять структурные и функциональные изменения в сердечной мышце. С помощью ЭКГ можно выявить признаки легочной гипертензии, аритмию, признаки сердечной недостаточности.
Ультразвуковое исследование
Ультразвуковое исследование позволяет оценить структуру и функцию некоторых внутренних органов без каких-либо рисков для пациента.
Ультразвуковое исследование позволяет выявлять патологии следующих органов:
- печень;
- почки;
- сердце.
К сожалению, ультразвук не позволяет исследовать структуры, содержащие воздух или являющиеся излишне плотными. По этой причине исследование легких, кишечника и костной системы с помощью УЗИ невозможно.
Трансторакальная эхография (
ультразвуковое исследование
) является неинвазивным методом обследования, при котором датчик прибора прикладывается к коже грудной клетки, и который позволяет неинвазивно определять давление в системе легочной артерии. Повышение давления в легочной артерии более 35 мм ртутного столба указывает на легочную гипертензию и является показанием для катетеризации правого отдела сердца (
более точный метод определения давления, который, однако, требует введения специального прибора в просвет легочного ствола
).
Определение функции легких
Измерение жизненного объема легких (
и ряда других объемов
) является крайне важным обследованием при системной склеродермии, так как позволяет оценить функцию легких и степень их вовлечения в патологию. Легочные функциональные тесты необходимо проводить каждые полгода – год.
Уменьшение диффузной способности легких в сочетании с уменьшением жизненной емкости легких указывает на рестриктивное поражение легочной ткани (
уменьшение эластичности и растяжимости легких
). Изолированное снижение диффузной способности легких указывает на поражение легочных сосудов на фоне их склерозирования или из-за легочной гипертензии.
Эндоскопия желудочно-кишечного тракта
Эндоскопия является диагностической процедурой, в ходе которой в просвет пищевода вводится специальный гибкий эндоскоп, снабженный оптической системой и системой освещения. Данное обследование позволяет врачу оценить состояние слизистой оболочки пищевода, желудка, двенадцатиперстной кишки.
При склеродермии могут быть выявлены следующие изменения:
- заброс желудочного содержимого в пищевод из-за ослабления нижнего сфинктера пищевода;
- тяжелый эзофагит (воспаление пищевода);
- грибковое поражение пищевода;
- сужения пищевода;
- пищевод Барретта (предраковое состояние, возникающее из-за раздражения слизистой пищевода соляной кислотой);
- опухоль пищевода;
- расширение кровеносных сосудов подслизистого слоя желудка.
Капилляроскопия ногтевого ложа Капилляроскопия является методом неинвазивного изучения функции капилляров путем их осмотра под микроскопом. Исследуют обычно складку ногтевого ложа, так как в данном месте капилляры находятся близко к поверхности и их легко визуализировать.
При склеродермии выявляется меньшее количество капилляров, множественные расширения сосудов, неправильные или перевернутые капиллярные петли.
Гистологическое исследование
Изучение фрагментов ткани кожи и легких (
биопсия
) под микроскопом позволяет достоверно выявлять склеротические изменения. К гистологическому исследованию прибегают при необходимости дифференциации системного склероза с другими схожими заболеваниями в случае, если другие методы обследования являются недостаточно информативными.
При склеродермии выявляются следующие изменения:
- фиброз тканей с избыточным отложением коллагена и межклеточного вещества;
- хроническое воспаление с инфильтрацией мононуклеарными клетками (макрофаги и Т-лимфоциты);
- разрастание внутренней выстилки сосудов, концентрические отложения соединительной ткани в стенке сосудов, сужение просвета сосудов, тромбоз.
Лечение склеродермии медикаментами Терапевтический подход при склеродермии зависит в первую очередь от типа заболевания, от степени поражения внутренних органов, а также от тяжести существующих клинических проявлений.
Существующее на сегодняшний день лечение направлено на ликвидацию последствий склеротических изменений органов, на предотвращение возможных осложнений, а также на устранение ряда беспокоящих симптомов. К сожалению, полное излечение данного недуга пока является невозможным.
Лечение склеродермии осуществляют помощью следующих групп препаратов:
- ферментные препараты;
- сосудорасширяющие препараты;
- препараты, подавляющие иммунитет;
- противовоспалительные препараты;
- хелаторная терапия.
Лечение ферментными препаратами Ферментные препараты способны расщеплять соединительнотканные волокна, образующиеся в очагах склероза. Данные средства могут вводиться системно в виде внутримышечных инъекций либо локально при помощи электрофореза. Курс лечения зависит от тяжести заболевания и может длиться от 5 – 7 дней до двух – трех недель.
Возможно применение следующих препаратов:
- лонгидаза;
- ронидаза;
- лидаза;
- трипсин;
- химотрипсин.
Данные препараты позволяют снизить скорость формирования очагов склероза, устраняют периферический рост данных очагов, восстанавливают эластичность кожи, снижают твердость кожных покровов.
Лечение сосудорасширяющими препаратами Применение сосудорасширяющих препаратов позволяет устранять спазм кровеносных сосудов, что благотворно влияет на кровообращение в периферических тканях и во внутренних органах. Благодаря этому удается снизить тяжесть феномена Рейно, легочной гипертензии и повреждения почек. Кроме того, расширение сосудов позволяет уменьшить нагрузку на сердечную мышцу.
При лечении склеродермии применяются следующие сосудорасширяющие препараты:
- Блокаторы кальциевых каналов. Блокаторы кальциевых каналов уменьшают спазм гладкой мускулатуры сосудов за счет снижения поступления кальция – минерала, который необходим для нормального сокращения мышечных волокон. Применяются таблетки верапамила в дозе 40 – 80 мг 3 – 4 раза в сутки или таблетки нифедипина в дозе 10 – 20 мг 2 раза в сутки.
- Ингибиторы фосфодиэстеразы. Фосфодиэстераза является ферментом, который участвует в синтезе ряда веществ, способных вызывать сокращение сосудов. Наибольшее воздействие данные препараты имеют на сосуды малого круга кровообращения, поэтому их применяют при легочной гипертензии. Обычно применяется пентоксифиллин в дозе 600 мг в сутки.
Кроме перечисленных препаратов применяют также и ингибиторы ангиотензинпревращающего фермента, которые блокируют действие ренина – вещества, синтезируемого в почках при недостаточном кровоснабжении. Данные средства снижают артериальное давление и защищают ткани почек от повреждения. Обычно используется лизиноприл в суточной дозе 10 мг.
Лечение препаратами, подавляющими иммунитет
Так как в развитии склеродермии важную роль играют аутоиммунные процессы, возникающие из-за нарушения работы иммунной системы организма, существует необходимость в использовании препаратов, подавляющих иммунитет.
Для подавления иммунитета используются следующие препараты:
- Циклофосфамид является препаратом, который широко применяется для лечения многих аутоиммунных заболеваний. Позволяет снизить интенсивность фиброза легких, замедляет образование очагов склероза в тканях внутренних органов и кожи.
- Метотрексат подавляет деление иммунных клеток крови, благодаря чему оказывает выраженное иммуномодулирующее воздействие. Исследования показывают его высокую эффективность при поражении кожи и легких, а также при воспалении мышц и суставов.
- Циклоспорин угнетает активность Т-лимфоцитов, которые играют ключевую роль в развитии диффузной склеродермии.
- Азатиоприн подавляет обмен веществ, входящих в состав нуклеиновых кислот. Благодаря этому он блокирует процесс клеточного деления и снижает интенсивность иммунного ответа.
- Ритуксимаб является препаратом, который специфично блокирует B-лимфоциты, ответственные за синтез антител.
Следует иметь в виду, что перечисленные препараты обладают большим количеством побочных эффектов (токсичное воздействие на почки, костный мозг, сердце, печень, снижают сопротивляемость к инфекциям), поэтому они должны назначаться только компетентным специалистом. Некорректное применение иммунодепрессантов может стать причиной множества тяжелых осложнений.
Лечение противовоспалительными препаратами Лечение нестероидными противовоспалительными препаратами позволяет уменьшить воспалительную реакцию и сопутствующие ей симптомы (отек, боль, поражение суставов).
Нестероидные противовоспалительные средства
| Препарат | Механизм действия | Способ применения |
| Диклофенак | Блокирует фермент циклооксигеназу, который участвует в расщеплении арахидоновой кислоты в очаге воспаления до биологически активных веществ, оказывающих провоспалительные воздействие. Снижение уровня данных веществ позволяет устранить воспалительную реакцию, отек и болевое ощущение. | Внутрь по 75 – 150 мг в несколько приемов, после еды запивая большим количеством воды. |
| Ибупрофен | Внутрь по 800 мг 3 раза в сутки после еды, запивая большим количеством воды. | |
| Мелоксикам | Внутрь в дозе 7,5 – 15 мг один раз в сутки после еды. | |
| Целекоксиб | Внутрь в суточной дозе 200 мг в два приема. |
Следует иметь в виду, что большинство нестероидных противовоспалительных препаратов негативно влияют на слизистую оболочку
желудка
, и при несоблюдении режима приема могут спровоцировать
гастрит
и
язву
. По этой причине их часто назначают с препаратами, защищающими желудок (
омепразол, ранитидин, фамотидин
).
При неэффективности нестероидных противовоспалительных препаратов могут быть назначены глюкокортикоиды – стероидные гормоны (
дексаметазон, преднизолон
), которые обладают большой противовоспалительной активностью и способны подавлять иммунитет. Дозировка данных препаратов определяется строго индивидуально, так как из-за воздействия на весь организм и из-за ряда побочных эффектов их некорректное применение может иметь неблагоприятные последствия.
Хелаторная терапия
Хелаторная терапия направлена на выведение из организма определенных веществ путем их связывания со специфическими лекарственными препаратами. При склеродермии используется D-пеницилламин, который способен выводить медь из организма. Благодаря этому удается снизить скорость образования фиброзной ткани и уменьшить интенсивность воспалительной реакции (
медь необходима для нормальной работы клеток, синтезирующих соединительнотканные волокна
).
Гормоны и антибиотики при склеродермии Питание при склеродермии (диета)
Склеродермия не относится к заболеваниям, при которых необходима какая-либо специфическая диета. Тем не менее, корректное питание позволяет уменьшить дискомфорт и облегчить общее состояние больного.
При склеродермии рекомендуется придерживаться следующих принципов питания:
- при поражении пищевода следует избегать твердой пищи;
- при поражении кишечника необходимо употреблять пищу, богатую растительными волокнами;
- следует употреблять большое количество витаминов и минералов, так как зачастую их всасывание в кишечнике нарушено;
- необходимо употреблять достаточное количество калорий;
- следует избегать больших доз витамина C (более 1000 мг/день), так как он стимулирует формирование соединительной ткани;
- при поражении почек целесообразным является уменьшение количества поступающей с пищей соли и воды.
Нужен ли постельный режим при склеродермии? Необходимость в постельном режиме при склеродермии возникает только при тяжелом поражении жизненно важных внутренних органов (сердце, легкие, почки), когда какая-либо физическая нагрузка способна спровоцировать критические осложнения. В остальных же случаях нет никакой необходимости в постельном режиме, и, более того, уменьшение двигательной активности крайне не рекомендуется. Связано это с тем, что при отсутствии движений атрофия кожи и мышц развивается быстрее, а суставы теряют свою подвижность.
Пациентам со склеродермией следует уделять особое внимание температурному режиму, в котором они пребывают, так как холодный воздух может спровоцировать спазм сосудов конечностей (
феномен Рейно
), что может иметь множество неблагоприятных последствий.
Народные методы лечения склеродермии
Народные методы лечения склеродермии позволяют облегчить течение недуга, способны устранить некоторые внешние проявления, способствуют более медленному развитию болезни. Тем не менее, использование методов народной медицины без применения фармакологических лекарственных средств может быть недостаточно эффективным и привести к различным осложнениям.
Для лечения склеродермии используются следующие народные методы:
- Сок алоэ. К предварительно распаренной коже прикладывается компресс, смоченный в соке алоэ. Процедуру следует повторять один раз в несколько дней. Данное средство позволяет несколько уменьшить жесткость кожи и скорость распространения склеротических очагов.
- Мазь из полыни. Перетертую в порошок траву полыни смешивают с жиром (лучше – со стерильным вазелином) в равных пропорциях. Полученной мазью необходимо обрабатывать очаги склеродермии 2 – 3 раза в день в течение одной – двух недель.
- Настой полевого хвоща. Столовую ложку смеси полевого хвоща, спорыша и медуницы следует залить 200 мл воды и в течение четверти часа держать на водяной бане. После того как отвар остынет, его следует процедить и пить по 50 мл перед едой.
- Отвар травы лабазники. Столовую ложку травы лабазники необходимо залить двумя стаканами воды и кипятить в течение 7 – 15 минут. Полученный отвар необходимо настоять в течение нескольких часов, после чего его можно пить по 100 мл два раза в день. Уменьшает боль в суставах и очагах воспаления.
- Настой зверобоя. Три столовых ложки измельченной смеси зверобоя, донника, малины, подорожника и мяты следует залить 5 стаканами кипятка и настоять в течение 6 – 8 часов, после чего процедить. Получившийся настой необходимо пить по 50 – 100 мл в день на протяжении 2 месяцев.
Следует иметь в виду, что склеродермия является довольно редким заболеванием, поэтому существует мало эффективных методов лечения ее народными средствами.
Ответы на часто задаваемые вопросы Можно ли заразиться склеродермией?
Заразиться склеродермией невозможно, так как данная патология является следствием нарушения нормальной работы иммунной системы и клеток, синтезирующих соединительнотканные волокна. Несмотря на то, что
инфекция
может выступать в роли провоцирующего фактора, на сегодняшний день не выявлено каких-либо специфических патогенных агентов, способных вызвать склеродермию.
Склеродермия является хроническим воспалительным заболеванием аутоиммунной природы, которое поражает соединительнотканный каркас кожи и внутренних органов. Точная причина возникновения склеродермии неизвестна, однако предполагается, что в основе данного недуга лежит генетическая предрасположенность, которая активируется под действием некоторых внешних или внутренних факторов.
В основе генетической предрасположенности лежит дефект генов, ответственных за формирование структур, необходимых для распознавания клеток и тканей в системе свой – чужой во время иммунного ответа. В результате изменения структуры генов формируется белок, неизвестный иммунной системе человека, что приводит к тому, что иммунные клетки начинают атаковать собственные ткани. Это приводит к развитию воспаления и к избыточному выделению факторов, стимулирующих образование соединительной ткани.
Изменения в структуре генетического аппарата могут возникать под действием следующих факторов:
- ионизирующая радиация;
- ультрафиолетовое излучение;
- нитраты;
- пищевые добавки;
- вирусы;
- некоторые лекарственные препараты.
В большинстве случаев в структуре генов образуются небольшие дефекты, которых, однако, достаточно для того, чтобы кодируемый ими белок приобрел другую структуру и был воспринят как чужеродный.
В качестве доказательства генетической природы склеродермии приводится большая заболеваемость данным недугом среди близких родственников и однояйцовых близнецов. Однако многочисленные исследования указывают на то, что в большинстве случаев генетический дефект проявлялся лишь после воздействия какого-либо внешнего или внутреннего провоцирующего фактора.
Развитие склеродермии могут спровоцировать следующие факторы:
- Воспаление. Воспалительная реакция является фактором, который при наличии генетической предрасположенности может стать причиной развития системной склеродермии. Объясняется это продукцией провоспалительных веществ, которые способны стимулировать фибробласты – клетки, синтезирующие соединительнотканные волокна. На фоне избыточной активности данных клеток происходит активация «дремлющих» генов, которые начинают синтезировать дефектный белок. В результате запускается иммунный ответ к собственным тканям, который стимулирует дальнейшее развитие недуга.
- Аутоиммунный процесс. Аутоиммунным процессом называется патологическое состояние, при котором иммунная система человека атакует его собственные ткани.
- Инфекция. Некоторые инфекционные агенты обладают антигенной структурой, схожей с нормальными тканями человеческого организма. Это приводит к тому, что в определенных условиях может возникнуть аутоиммунная реакция. Однако следует понимать, что подобный патологический ответ при склеродермии возможен только при наличии генетической предрасположенности.
- Окружающая среда. Некоторые факторы окружающей среды, такие как соли тяжелых металлов, кремний, органические растворители, бензол и толуол при наличии предрасполагающих факторов могут стать причиной образования очагов склероза в коже и внутренних органах.
- Лекарственные препараты. Некоторые лекарственные препараты (блеомицин, кокаин, дилтиазем и др.) могут стать причиной активации дефектных генов, что может привести к развитию системной склеродермии.
Таким образом, несмотря на то, что одним из факторов, способных вызвать склеродермию является инфекция, заражение данным недугом не представляется возможным. Более того, даже при условии наличия генетической предрасположенности заражение каким-либо одним патогенным агентом далеко не всегда ведет к развитию системного заболевания соединительной ткани.
Как выглядят больные склеродермией? Внешний вид больных склеродермией зависит от локализации склеротических очагов, степени поражения кожи и конечностей, от состояния подкожной жировой клетчатки, мышц и костей, а также от стадии развития заболевания.
В развитии склеродермии следует различать начальную стадию, во время которой воспалительный процесс является активным, и более позднюю стадию, во время которой интенсивность воспаления снижается и развивается склеротические и атрофические очаги.
Склеродермия может поражать кожные покровы, кровеносные сосуды и некоторые внутренние органы. В зависимости от внешнего вида и локализации очагов склероза на коже выделяют несколько типов данного недуга.
Виды склеродермии
Помимо перечисленных специфических образований на коже, при склеродермии могут страдать конечности с образованием язв, атрофией мышц и костей. Нередко очаги склероза обнаруживаются в области шеи, лица, туловища, на половых органах.
Поражение конечностей и туловища при склеродермии
При склеродермии нарушения не ограничиваются только кожей. Развивается поражение кровеносных сосудов, которое проявляется сосудистыми звездочками и феноменом Рейно.
Поражение сосудов при склеродермии


