Холелитиаз, или желчнокаменная болезнь (ЖКБ), может развиться у ребенка даже в дошкольном возрасте. Среди маленьких пациентов с патологией органов пищеварения около 1 % составляют дети с ЖКБ.
Если в дошкольном возрасте чаще холелитиаз возникает у мальчиков, у младших школьников соотношения мальчиков и девочек с ЖКБ примерно равны, то у подростков среди больных с камнеобразованием в желчных путях преобладают девочки.
Содержание
- 1 Причины ЖКБ у детей
- 2 Симптомы
- 3 Диетотерапия при ЖКБ
- 4 Резюме для родителей
- 4.1 Диета при желчнокаменной болезни в период обострения
- 4.2 Таблица разрешенных продуктов
- 4.2.1 Овощи и зелень
- 4.2.2 Фрукты
- 4.2.3 Орехи и сухофрукты
- 4.2.4 Крупы и каши
- 4.2.5 Мука и макаронные изделия
- 4.2.6 Хлебобулочные изделия
- 4.2.7 Кондитерские изделия
- 4.2.8 Сырье и приправы
- 4.2.9 Молочные продукты
- 4.2.10 Сыры и творог
- 4.2.11 Мясные продукты
- 4.2.12 Колбасные изделия
- 4.2.13 Птица
- 4.2.14 Яйца
- 4.2.15 Рыба и морепродукты
- 4.2.16 Масла и жиры
- 4.2.17 Напитки безалкогольные
- 4.2.18 Соки и компоты
- 4.3 Таблица запрещенных продуктов
- 4.3.1 Овощи и зелень
- 4.3.2 Ягоды
- 4.3.3 Грибы
- 4.3.4 Орехи и сухофрукты
- 4.3.5 Снэки
- 4.3.6 Мука и макаронные изделия
- 4.3.7 Хлебобулочные изделия
- 4.3.8 Кондитерские изделия
- 4.3.9 Мороженое
- 4.3.10 Шоколад
- 4.3.11 Сырье и приправы
- 4.3.12 Молочные продукты
- 4.3.13 Мясные продукты
- 4.3.14 Колбасные изделия
- 4.3.15 Птица
- 4.3.16 Рыба и морепродукты
- 4.3.17 Масла и жиры
- 4.3.18 Напитки алкогольные
- 4.3.19 Напитки безалкогольные
- 4.4 Понедельник
- 4.5 Вторник
- 4.6 Среда
- 4.7 Четверг
- 4.8 Пятница
- 4.9 Суббота
- 4.10 Воскресенье
- 4.11 Первые блюда
- 4.12 Вторые блюда
- 5 Осложнения
- 6 Возникновение камней
- 7 Основные правила питания
- 8 Обработка блюд
- 9 Примерное меню на неделю
- 10 Общие требования диеты №5
- 11 Категорические запреты диеты №5
- 12 Рекомендации диеты №5
- 13 Питание при обострении
- 14 При диете при желчнокаменной (желчекаменной) болезни разрешаются:
- 15 При диете при желчнокаменной (желчекаменной) болезни исключаются:
- 16 Особенности правильного питания при желчнокаменной болезни
- 17 Питание в период обострения
- 18 Магний, важный элемент для болеющих желчнокаменной болезнью
- 19 Энергетическая потребность пациента
- 20 Питание после удаления камней
- 21 Разрешенные продукты
- 22 Запрещенные продукты
- 23 Разнообразные рецепты диетических блюд
- 24 Причины и механизм развития
- 25 Симптомы
- 26 Возможные осложнения
- 27 Методы лечения заболевания
- 28 Основные принципы питания
- 29 Рекомендуемые продукты и блюда
- 30 Ограничения
- 31 Запрещено
- 32 Питание при обострении
Причины ЖКБ у детей

Грудное вскармливание защищает кроху от нарушений обмена веществ.
Специалисты считают, что для камнеобразования у детей основное значение имеет наследственный фактор. При сочетании его с нарушением обменных процессов и аномальными изменениями желчевыводящей системы риск развития холелитиаза возрастает.
Немаловажную роль в возникновении желчнокаменной болезни у детей играют особенности питания. Так, грудное вскармливание обеспечивает защиту малышу от обменных нарушений благодаря наличию в материнском молоке таурина (витаминоподобной сульфокислоты). Он обеспечивает лучшее всасывание жиров и уменьшает токсичность жирных кислот.
Дети с холелитиазом, по данным статистики, или с рождения находились на искусственном вскармливании, или получали грудное молоко только 1-3 месяца. Рацион детей с ЖКБ перенасыщен углеводами и жирами при недостаточном употреблении овощей и фруктов, богатых микроэлементами и клетчаткой.
Симптомы
В дошкольном возрасте проявления ЖКБ имеют сходство с приступом дискинезии желчных путей по гипертоническому типу. У детей старшего возраста клиника холелитиаза маскируется под хронический гастродуоденит, эзофагит, язвенную болезнь.
Основными жалобами у них являются:
- тяжесть в подложечной области и в подреберье справа;
- изжога;
- часто возникающая горечь во рту;
- отрыжка воздухом;
- неустойчивый стул и позывы к дефекации сразу же после еды;
- плохая переносимость жирной пищи при нормальном аппетите;
- вздутие живота.
В некоторых случаях выраженность болевого синдрома настолько сильная, что протекает по типу желчной колики: боли иррадиируют в подлопаточную область, сопровождаются рвотой. Желтушность склер и кожных покровов развивается у детей в редких случаях.
Диетотерапия при ЖКБ

После нескольких дней голода в рацион ребенка следует постепенно вводить овощные пюре, супы-пюре и протертые каши.
Основой лечения холелитиаза является соблюдение диеты, цель которой – нормализация обменных процессов и предупреждение образования холестериновых камней. Особенности питания зависят от стадии болезни.
При обострении диета максимально щадящая. Прием пищи в первые 1-2 дня не разрешен, рекомендуется только теплое питье небольшими порциями (чай, компот, щелочная минеральная вода, отвар шиповника). Бульоны категорически запрещены.
Соблюдение голода создаст покой желчному пузырю и оптимальные условия для купирования воспаления и восстановления функции желчевыводящих путей. Голодная диета переносится легко, так как организм сам требует покоя больному органу, поэтому аппетит в это время отсутствует.
В последующие дни ребенок постепенно переводится на стол №5. Важно обеспечить дробное (маленькими порциями) питание ребенку 5-6 раз в день – так не будет возникать застоя желчи, при котором увеличивался бы размер имеющихся камней и образовывались бы новые конкременты.
Вначале продукты следует давать ребенку в консистенции пюре. Это может быть овощное пюре, протертые каши (приготовленные на воде, сильно разваренные), крупяные супы на овощном бульоне.
Все другие виды бульонов, кроме овощных (мясной, рыбный, костный, грибной), должны быть исключены, так как они могут спровоцировать движение камней, вызванное спастическим сокращением желчного пузыря, и закупорку протоков.
Все блюда ребенку нужно давать в теплом виде (холодная и горячая пища противопоказана, так как может спровоцировать новое обострение). По разрешению врача на десерт можно дать желе, фруктовый кисель, мусс, пудинг.
Соль ограничивается до 6 г в сутки. Если введенные продукты не ухудшили состояния ребенка, то через несколько дней (по согласованию с врачом) в рацион вводятся серый подсушенный хлеб с отрубями из муки грубого помола, обезжиренный творог, отваренные мясо, рыба (нежирные сорта), измельченные перед употреблением в блендере:
- курица;
- индейка;
- кролик;
- телятина;
- треска;
- щука;
- минтай;
- хек;
- судак.
Предпочтение в рационе следует отдавать продуктам растительного происхождения. Весьма полезны овощные соки – свекольный, огуречный, морковный. Фрукты разрешены любые (кроме очень кислых) спелые. Ужинать лучше за 2-3 ч. до сна. Перед сном можно давать ребенку кефир.
В каши, вегетарианские супы можно добавлять растительное или сливочное масло (30-40 г в день) без термической обработки. Разрешается употребление сметаны с пищей – 2-3 ч. л. Количество макаронных изделий желательно ограничить до минимума. Вареные яйца можно давать 3-4 шт. в неделю, лучше если это будет белковый омлет на пару.
Полезными будут арбузы. Сладкоежкам можно давать мед (при отсутствии аллергии), мармелад, пастилу, варенье, джем.
Запрещенные продукты:
- мясо и рыба жирных сортов;
- субпродукты;
- животные жиры;
- жареные блюда;
- колбасы;
- соленья и маринады;
- специи;
- сдоба, торты;
- шоколад;
- редис и редька;
- бобовые;
- шпинат, щавель, петрушка;
- чеснок;
- газированные напитки.
При возникновении частых приступов желчных колик у ребенка с холелитиазом, особенно при склонности к запорам, полезной будет магниевая диета. В нее входят продукты, богатые магнием – микроэлементом, способствующим устранению спазмов желчных путей и воспаления. К таким продуктам (из числа разрешенных при ЖКБ) относятся морская капуста, крупы (гречневая, овсяная, пшенная, ячневая).
Резюме для родителей
При обострениях ЖКБ у ребенка важным компонентом является лечебное питание. В первые дни разрешается только питье, а в последующие постепенно дитя переводится на диету №5 по Певзнеру. Соблюдение диетпитания не только избавит ребенка от болевых ощущений в период обострения, но и будет препятствовать увеличению размера камней и новому камнеобразованию. Все нюансы по расширению диеты следует уточнять у лечащего врача.
Детский хирург А. И. Сумин рассказывает о желчнокаменной болезни у детей:
Желчнокаменная болезнь у детей, симптомы?
Врач-педиатр Е. О. Комаровский рассказывает о проблемах с желчным пузырем у детей:
Проблемы с желчным пузырем — Школа Комаровского
Здоровьесберегающий канал, врач-хирург Косован В. Н. рассказывает о питании при желчнокаменной болезни:
Диета при желчнокаменной болезни. Лечение при желчнокаменной болезни у детей и беременных
Общие правила
Желчнокаменная болезнь рассматривается как дисметаболическое заболевание, при котором формируются камни в желчном пузыре на фоне нарушения обмена холестерина или билирубина. Камни бывают холестериновыми, пигментными (или билирубиновые), кальциевыми и смешанными.
Холестериновые и черные пигментные формируются чаще в пузыре, а коричневые — в протоках. Причиной их образования является избыточная насыщенность желчи осадком. В желчном пузыре постоянно происходит процессе сгущения желчи, и она становится более насыщенной холестерином.
Образование камней — процесс динамический и выпадение кристаллов чередуется с их растворением, правда частичным. В образованном камне постоянно увеличивается количество трудно растворимого холестерина, и он увеличивается в размерах. В год рост камней варьирует от 1 до 4 мм, новые образуются лишь у 14% больных.
В возникновении холестеринового холелитиаза играет роль семейная предрасположенность, дефекты синтеза солюбилизаторов, географическое место проживания, ожирение, цирроз печени, беременность, сахарный диабет, стаз желчи в пузыре, дислипопротеинемия (повышенный уровень холестерина в крови). Определенное место занимает неправильное питание: избыток в рационе углеводов и белков животного происхождения, недостаток растительных волокон и растительных белков.
На начальных этапах заболевания на УЗИ в течение нескольких лет может выявляться перенасыщенная холестерином густая желчь (билиарный сладж) — это период нарушений ее физико-химических свойств. Клинические проявления болезни отсутствуют и это время наиболее благоприятно для консервативного лечения (снижение литогенности желчи и нормализация желчевыделения).
Если изменения химического состава желчи не устраняются, а присоединяется воспаление слизистой и гипомоторная дисфункция пузыря начинается формирование микролитов до 5 мм. Этот период также протекает без клинических проявлений. Эффективным является консервативное лечение (хенотерапия).
Затем микролиты слипаются с образованием макролитов размером более 5 мм. Усугубляется воспаление и нарушение моторики желчного пузыря. Уже появляются некоторые неспецифические симптомы: ноющие боли, горечь во рту, тяжесть в правом подреберье, возникающие при погрешности в диете, склонность к метеоризму, частые поносы и запоры. При приступе резкие, нестерпимые боли возникают внезапно, иррадиируют в правую руку и лопатку, сопровождаются тошнотой, многократной рвотой, которая не приносит облегчения. Провоцирует приступ прием алкоголя и прием жирной пищи, тряска, езда, психоэмоциональное напряжение или ношение тяжести.
Больным при обнаружении макролитов предлагается литотрипсия (раздробление при наличии единичных и немногочисленных камней) или контактное растворение конкрементов (контактный литолиз). При данном методе растворяющее вещество вводится в пузырь или протоки. Растворяются только холестериновые камни любого размера. Для процедуры используют эфир метилтретбутил при наличии камней в пузыре и эфир пропионат — в желчных протоках.
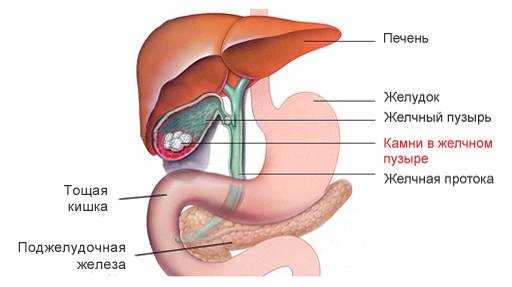
Камни в желчном пузыре
Как уже отмечалось, употребление пищи с большим содержанием холестерина, жиров и рафинированных углеводов, беспорядочный режим и несбалансированное питание влияют на процесс образования камней. При симптомах желчекаменной болезни лечение диетой является необходимым на всех стадиях заболевания. Как указывалось выше, на ранних стадиях билиарного сладжа можно полностью наладить состав желчи и предотвратить образование камней. На стадии микролитов питанием и применением препаратов можно изменить состав желчи и растворить их, а при образовавшихся камнях — стабилизировать их рост и предупреждать обострения (желчные колики).
Давайте разберемся, какая диета при желчнокаменной болезни может назначаться? Базовой диетой является Стол №5 и его разновидности в зависимости от стадии заболевания. Разумеется, при желчекаменной болезни нельзя употреблять продукты, содержащие холестерин и рекомендуется обогащение рациона растительной клетчаткой. Холестериновые камни встречаются у лиц, страдающих перееданием, злоупотребляющих животными жирами, жирными сортами мяса, яйцами и икрой. Исключается также острая и жирная пища, желтки яиц и при плохой переносимости ограничиваются растительные масла, которые обладают выраженным желчегонным действием и могут спровоцировать приступ ЖКБ желчного пузыря.
Лечение диетой при камнях в желчном пузыре предусматривает:
- Ограничение жиров до 80 г (75% животных, растительных — 25%).
- Увеличение пищевых волокон (за счет овощей и фруктов).
- Увеличение содержания продуктов с солями магния.
- Для устранения застоя желчи прием пищи до 6 раз в день.
- Не рекомендуется употреблять алкогольные напитки (даже в «малых» количествах).
- Нельзя допускать увеличения веса. При сопутствующем ожирении энергоценность диеты нужно снизить, ограничивая количество жиров (70 г) и углеводов (250-300 г). Снижение веса благоприятно сказывается на течении желчнокаменной болезни.
- Литогенность желчи устраняется длительным применением хенодеоксихолевой кислоты и урсодеоксихолевой кислоты (не менее 6 месяцев).
На первой стадии заболевания нет запрещенных продуктов, но необходимо соблюдать режим питания, поскольку прием пищи в определенное время стимулирует секрецию желчи и моторную функцию пузыря.
Вне обострения необходимо умеренное щажение желчного пузыря и печени, нормализация функции желчевыделения и уровня холестерина, что обеспечивает рацион базового Стола №5. Это физиологически полноценное питание, в котором предусмотрен дробный прием пищи, способствующий регулярному оттоку желчи. Калорийность питания составляет 2400-2600 ккал (белки — 80 г, жиры — 80 г, углеводы — 400 г).
Ограничено употребление соли (10 г), жиров (особенно тугоплавких), жидкость в пределах 1,5-2 л. Блюда готовят отварными, на пару и уже разрешено запекание без корочки. Овощи для блюд не пассеруют и перетирают только овощи, богатые клетчаткой, а также жилистое мясо. Необходим чёткий режим и прием пищи 5-6 раз в день.
Поскольку необходимо умеренно стимулировать желчевыделение и предупреждать появление камней, то рацион предусматривает:
- Большое количество клетчатки (за счет употребления овощей и фруктов), что особенно необходимо при наличии запоров. Дополнительно в рацион вводятся отруби.
- Салаты и винегреты, заправленные нерафинированным растительным маслом (их нужно менять, особенную ценность имеет оливковое масло).
- Любые овощи, ягоды и фрукты.
- Употребление кисломолочных продуктов и растительной пищи для достижения щелочной реакции желчи. В этом плане невыгодно отличаются крупяные изделия и мучные изделия, которые ощелачивают желчь, в связи с этим данные продукты следует ограничить, особенно если имеется избыточный вес.
- Следует отдать предпочтение гречневой, пшенной, овсяной и ячневой крупам и зерновому хлебу, которые, кроме всего прочего, снабжают организм магнием.
- Введение достаточного количества белка (нежирная рыба, мясо, творог, белок куриный) и растительных масел, которые усиливают выработку эндогенных желчных кислот. Разрешаются блюда из яичных белков, ограничение касается желтков — при выраженной гиперхолестеринемии можно только 0,5 желтка в блюда ежедневно.
- Употребление продуктов, богатых витамином А (молоко, сливки, творог, сметана, сливочное масло).
- Соблюдение достаточного питьевого режима (до 2-х литров в день), что предупреждает застой желчи, а также принципов регулярного и дробного питания.
Из рациона исключаются:
- продукты с эфирными маслами (чеснок, цитрусовые);
- высоко экстрактивные блюда (все бульоны, капустный отвар);
- овощи с высоким содержанием щавелевой кислоты (щавель, шпинат);
- сдобное, песочное и слоеное тесто;
- жирное мясо и субпродукты, содержащие холестерин (печень, почки, мозги), все жареные блюда;
- алкоголь;
- ограничиваются легкоусвояемые углеводы (сахар, варенье, кондитерские изделия, мед, конфеты).
Магниевая диета при желчнокаменной болезни (особенно показана, если имеются запоры, а также дискинезия с недостаточным опорожнением пузыря) построена на основе Стола №5, но дополнительно обогащена продуктами, содержащими магний: отрубной хлеб и хлеб из муки грубого помола, изделия из молотых отрубей, гречневая и пшенная крупы, отвар из отрубей, овощи и фрукты, в том числе сухофрукты).
Все эти продукты стимулируют желчевыделение, усиливают двигательную функцию желчного пузыря и кишечника, что в итоге способствует выведению холестерина, из которого при застое желчи образуются камни в желчном пузыре. Однако магниевая диета не назначается при наличии гастрита, энтероколита с брожением и поносами, а также в период обострения.
Диета при желчнокаменной болезни в период обострения
При обострении ЖКБ в первый день с целью максимального щажения ЖКТ проводят полное голодание. В этот день можно пить некрепкий чай, разбавленные соки, отвары шиповника. На 2-3 сутки назначается противовоспалительный вариант — Диета №5В, исключающая любые механические и химические раздражители. Она рекомендуется на короткий срок до 5 дней.
В ней ограничиваются углеводы до 200 г (за счет простых — сахар, джемы, мед, варенье), снижается содержание белка (до 80 г), а также количество жира. Пища готовится без соли и только протертая: в виде суфле, пюре и слизистых супов. Важно соблюдать дробность питания (не менее 5 раз) и принимать пишу малыми порциями. Калорийность на уровне 1600 ккал, предусматривается употребление жидкости (2-2,5 л/сутки).
В рацион вводятся только:
- легкая протертая пища на воде и без масла;
- слизистые супы (на основе овсяной, рисовой и манной крупы);
- жидкие протертые каши (овсяная и рисовая) с добавлением молока;
- желе, овощные соки, компоты с протертыми фруктами;
- постепенно вводят протертое вареное мясо (немного), нежирный творог, вареную рыбу;
- пшеничный хлеб или сухари.
После этого лечебное питание расширяется и на восьмые сутки больных переводят на Диету 5А, а потом и на базовый Стол №5.
При ЖКБ в патологический процесс вовлекаются гастродуоденальная система, поджелудочная железа и кишечник. Панкреатит чаще наблюдается у женщин 50-60 лет с ожирением и гиперлипидемией. При желчнокаменной болезни и панкреатите применяется разновидность Стола №5 — Стол №5П. Для него характерно еще большее ограничение жиров и углеводов, которые стимулируют функцию поджелудочной железы. Также ограничиваются экстрактивные вещества (отвар капусты, мясные и рыбные бульоны) и грубая клетчатка овощей. При ожирении рекомендуется снижение калорийности рациона за счет значительного ограничения углеводов. Все блюда готовятся в отварном или паровом виде и измельчаются.
При калькулезном холецистите, имеющем тенденцию к частым обострениям, рекомендуют оперативное лечение. В после операционный восстановительный период очень важно питание больного. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель — порциями не более 0,5 стакана с периодичностью в 3 часа.
На 3-4 день разрешается уже прием пищи и питание организуется до 8 раз в день, порциями по 150 г: картофельное пюре (полужидкое), протертые супы, омлет из яичных белков, перетертая отварная рыба, фруктовое желе. Из жидкостей можно пить разбавленные соки (яблочный, тыквенный) и чай с сахаром. На пятый день вводят галетное печенье и подсушенный пшеничный хлеб. Через неделю добавляют перетертые каши (гречневую, овсяную), отварное прокрученное мясо, творог, кефир, йогурт и овощное пюре. После этого больной может переводиться на Стол № 5А, несколько позже — на Стол №5.
После операции, как последствия ее, возможны поражения желчных путей: холангит и холедохолитиаз — образование камней в общем желчном протоке, который проявляется коликообразными болями, желтухой, лихорадкой и ознобом. Если холедохолитиаз не устраняется в срочном порядке, то присоединяется восходящий холангит.
С учетом преобладания основного или сопутствующего заболевания назначаются Столы №5А или №5В. Исключены продукты, богатые холестерином, грубой клетчаткой, эфирными маслами, вызывающие брожение, источники экстрактивных веществ. Пищу готовят только протертую. Мясные блюда только рубленными или протертыми, а отварная рыба допускается куском. Ограничивают количество овощных блюд и разрешают их только в виде отварных пюре. Фрукты в виде киселей, компотов с протертыми ягодами и фруктами, а яблоки только запеченные.
После холецистэктомии при наличии дуоденита и панкреатита назначают щадящую Диету № 5Щ. Ее применяют до 3 недель до стихания болей и диспепсических расстройств. Далее назначают базовый стол №5.
Если после холецистэктомии возникают явления застоя желчи, рекомендуют Стол № 5 Л/Ж — липотропно-жировой. Он способствует усилению желчеотделения, оказывает липотропное действие. Это физиологически полноценная диета, но ограничено содержание простых углеводов и повышено содержание жиров (в равной пропорции животные и растительные). Кроме паровых блюд вводятся и запеченные, а для стимулирования желчеотделения — не острые и несоленые закуски. Разрешаются употребление макарон и рассыпчатых каш, запеченных овощей и свежих фруктов. Пища не измельчается. Исключается жарка. Питание небольшими порциями.
Разрешенные продукты
- Хлеб пшеничный, при хорошей переносимости можно употреблять ржаной. Хлеб допускается только несвежий, чтобы не допускать вздутия кишечника. Рацион расширяют введением сухого бисквита, выпечных несдобных изделий с мясом, творогом, яблоками и нежирного печенья.
- Супы готовят только на овощных бульонах с добавлением круп, вермишели и овощей. Можно готовить борщи и щи, молочные и фруктовые супы. Овощи для заправки супов поджаривать нельзя и протирать не обязательно.
- На вторые блюда используют нежирную говядину, телятину, кролика, курицу. Их можно отваривать и после этого запекать, подавать куском или рублеными.
- Разрешена нежирная рыба (отварная, фаршированная овощами, рыбные котлеты, запеченная с овощами и макаронами).
- Молочные продукты только нежирные: кефир, йогурт, простокваша. Молоко, поскольку оно плохо переносится, добавляют только в блюда. Можно полужирный творог в натуральном виде и в составе запеканок и ленивых вареников. Сметана используется как приправа к блюдам.
- Рекомендуются яйца — преимущественно белковые омлеты, поскольку желтки нужно ограничивать в рационе или исключать вообще, так как они обладают желчегонным действием и могут вызвать усиление болей, кроме того — имеют высокое содержание холестерина.
- Крупы допускаются любые (иногда плохо переносится кукурузная и пшенная) в виде каш, в супы и запеканки с творогом и овощами.
- Овощи разрешаются в запеченном, отварном и тушеном виде (исключаются щавель, редис, шпинат, редька, грибы, чеснок). Можно делать салат из разрешенных овощей и добавлять растительное масло, а также винегреты. Разрешается употребление некислой квашенной капусты (если нет вздутия), пюре из зеленого горошка, кабачковая икра.
- К любым мясным и овощным блюдам можно употреблять сметанные, овощные и молочные соусы, с ними также можно запекать рыбу и мясо.
- Из пряностей допускаются укроп, петрушка.
- Фрукты и ягоды должны быть некислыми (в свежем виде, компоты и кисели).
- Допускается употребление мармелада, карамели, зефира, пастилы, меда и варенья. Сахар заменяют ксилитом (частично).
- Сливочное (25-30 г) и растительное масло добавляют в блюда после приготовления. Количество растительного масла зависит от переносимости.
- Рекомендуются некрепкий чай, овощные соки, отвар пшеничных отрубей, настой шиповника, минеральная вода без газа.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень |
||||
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
Фрукты |
||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты |
||||
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| инжир сушеный | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши |
||||
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
Мука и макаронные изделия |
||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| лапша гречневая | 14,7 | 0,9 | 70,5 | 348 |
Хлебобулочные изделия |
||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
| хлеб с отрубями | 7,5 | 1,3 | 45,2 | 227 |
| хлебцы цельнозерновые | 10,1 | 2,3 | 57,1 | 295 |
Кондитерские изделия |
||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| конфеты молочные | 2,7 | 4,3 | 82,3 | 364 |
| конфеты помадные | 2,2 | 4,6 | 83,6 | 369 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
Сырье и приправы |
||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты |
||||
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряженка | 2,8 | 4,0 | 4,2 | 67 |
Сыры и творог |
||||
| творог | 17,2 | 5,0 | 1,8 | 121 |
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
Мясные продукты |
||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Колбасные изделия |
||||
| колбаса вареная молочная | 11,7 | 22,8 | 0,0 | 252 |
| сосиски молочные | 12,3 | 25,3 | 0,0 | 277 |
Птица |
||||
| курица | 16,0 | 14,0 | 0,0 | 190 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Яйца |
||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты |
||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
Масла и жиры |
||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные |
||||
| вода | 0,0 | 0,0 | 0,0 | — |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| чай зеленый | 0,0 | 0,0 | 0,0 | — |
Соки и компоты |
||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| сливовый сок | 0,8 | 0,0 | 9,6 | 39 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
* данные указаны на 100 г продукта
Полностью или частично ограниченные продукты
- Исключается из рациона жирное мясо и рыба, мясо гуся и утки, копчености, икра, соленая рыба, колбасы, консервы.
- Нельзя употреблять высоко экстрактивные блюда (бульоны), щавель, шпинат, продукты, содержащие эфирные масла (редис, редька, чеснок, лук). Все эти продукты стимулируют секрецию поджелудочной железы и желудка.
- Субпродукты с высоким содержанием холестерина (печень, почки, мозги).
- Исключаются кулинарные жиры и сало (свиное, говяжье и баранье).
- Яйца вкрутую и жареные, жирное молоко и сливки.
- Свежий хлеб, пирожные, жареные пирожки, торты, слоеное тесто, сдоба.
- Бобовые и овощи с грубой клетчаткой (редис, репа, редька), а при плохой переносимости ограничивается или исключается белокочанная капуста в свежем виде.
- Острые приправы: хрен, горчица, перец, кетчуп, майонез.
- Из напитков не допускаются черный кофе, шоколад, какао.
- Из сладостей — шоколад и шоколадные конфеты.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень |
||||
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Ягоды |
||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
Грибы |
||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Орехи и сухофрукты |
||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| миндаль | 18,6 | 57,7 | 16,2 | 645 |
Снэки |
||||
| чипсы картофельные | 5,5 | 30,0 | 53,0 | 520 |
Мука и макаронные изделия |
||||
| вареники | 7,6 | 2,3 | 18,7 | 155 |
| пельмени | 11,9 | 12,4 | 29,0 | 275 |
Хлебобулочные изделия |
||||
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия |
||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
Мороженое |
||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Шоколад |
||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы |
||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты |
||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
Мясные продукты |
||||
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Колбасные изделия |
||||
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
Птица |
||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты |
||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | — | 140 |
| форель | 19,2 | 2,1 | — | 97 |
Масла и жиры |
||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные |
||||
| вино красное сухое | 0,2 | 0,0 | 0,3 | 68 |
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
Напитки безалкогольные |
||||
| вода содовая | 0,0 | 0,0 | 0,0 | — |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
* данные указаны на 100 г продукта
Меню (Режим питания)
При ЖКБ желчного пузыря вне обострения рекомендован Стол №5. Диета достаточно разнообразна, поскольку разрешены практически все продукты и расширены возможности их кулинарной обработки. (дополнительно разрешено запекание).
Чередуя разнообразные белковые, овощные и крупяные блюда, а также разные способы их приготовления, можно составить меню по своим предпочтениям и питание не будет однообразным. Различные соусы также придадут вкус «пресным» диетическим блюдам. На ночь рекомендованы кисломолочные напитки. Ниже приводится примерное меню диеты при желчнокаменной болезни в период ремиссии.
Понедельник
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Вторник
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Среда
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Четверг
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Пятница
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Суббота
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Воскресенье
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
В период обострения или после операции назначается щадящая Диета №5 Щ. В ней снижена калорийность, значительно ограничены жиры и исключено растительное масло. Питание также 6-ти разовое. Все блюда протертые (отварные или паровые). Разрешается употребление 200 г пшеничного хлеба и 30 г сахара. Порции уменьшаются в половину, мясные и рыбные блюда по 100 г.
Рецепты
Первые блюда
В период обострения и после удаления камней готовят протертые супы или супы пюре.
Слизистый овсяный суп
Состав продуктов: овсяная крупа, вода.
Овсяную крупу хорошо разварить в небольшом количестве воды, процедить не протирая крупу. Отвар довести до кипения и немного посолить. Готовое блюдо имеет однородную консистенцию сливок и не содержит частиц продуктов.
Суп-пюре из цветной капусты с овсяными хлопьями и гренками
Состав продуктов: капуста цветная, картофель, овсяные хлопья, молоко, сливочное масло.
Отварить картофель и цветную капусту, протереть через сито с отваром, а несколько маленьких соцветий можно оставить целыми. Овсяные хлопья также сварить, протереть, соединить с протертыми овощами и посолить. Заправить молоком, ввести сливочное масло. Подавать с гренками.
В период ремиссии готовят нежирные вегетарианские супы с крупами или нашинкованными овощами и холодные супы. Запеченные блюда, которые можно заправлять молочным или сметанным соусом. Последний готовят на одной сметане или с добавлением овощного или крупяного отвара. Сухую белую пассеровку из муки разводят овощным бульоном, добавляют сметану и проваривают при помешивании (5 мин).
Холодный литовский борщ
Состав продуктов: кефир, вода, свекла, свежие огурцы, зелень, яйцо, сметана.
Нежирный кефир разводят холодной водой (2:1). Очищенную свеклу (вареную) и свежие огурцы натирают на терке или нарезают соломкой. Добавляют зеленый лук и заливают смесью кефира с водой. Приправляют половинкой вареного яйца, зеленью петрушки и сметаной.
Суп с кабачками
Состав продуктов: кабачки, лук, картофель, помидоры, морковь, сливочное масло, сметана.
Овощи: морковь, лук репчатый нарезать и протушить в воде со сливочным маслом. В овощной бульон опустить картофель, а через 15 мин добавить припущенные коренья, нарезанные кабачки, помидор, посолить. При подаче посыпать рубленой зеленью. При желании подать со сметаной.
Суп перловый
Состав продуктов: картофель, крупа, морковь, лук, сливочное масло, сметана.
Перловую крупу сварить до полуготовности. Морковь, лук нарезать и припустить в воде со сливочным маслом. Крупу соединить с кореньями, влить овощной бульон, добавить картофель, посолить. К столу подать с зеленью петрушки и сметаной.
Вторые блюда
Запеканка из курицы и кабачков
Состав продуктов: мясо курицы, масло сливочное, молоко, мука, цуккини, яичный белок, соль.
Отварное мясо курицы мелко порезать или пропустить через мясорубку, добавить часть молочного соуса (готовится из муки и молока) и взбитый белок. Фарш перемешать с тертыми сырыми кабачками, посолить, выложить в форму, а сверху залить оставшимся молочным соусом, посыпать натертым сыром. Запечь в духовке.
Филе судака, запеченное с овощами
Состав продуктов: филе судака или трески, картофель, помидоры, репчатый лук, кабачки, растительное масло, сметана.
Филе рыбы отваривают до полуготовности, бульон не используют. Картофель отварить до полуготовности. Нарезать картофель, кабачки, лук и помидоры. Рыбу укладывают в форму, рядом помещают гарнир, солят, сбрызгивают маслом, заливают сметанным соусом и запекают.
Хек с овощами
Состав продуктов: хек, лук, кабачок или патиссон, морковь, зеленый горошек, масло растительное.
Овощи произвольно нарезать, морковь можно натереть. В форму для запекания выложить подготовленные овощи, сверху — отваренное до полуготовности филе хека. Посолить, полить растительным маслом и сметаной, запечь в духовке без образования корочки.
Говядина в сметанно-яблочном соусе
Состав продуктов: говядина, сметана, мука, растительное масло, яблоко, соль.
Отварное мясо нарезают кусочками, кладут в сотейник, заливают сметанным соусом, в который добавляют тертое сырое яблоко. Кипятят 10-15 мин под закрытой крышкой. Подавать можно с картофельным пюре или любыми тушеными овощами.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Комментарии диетологов
При бессимптомной форме ЖКБ принята как тактика ожидания и рекомендована длительная диета со снижением животных жиров и факторов, провоцирующих обострения. Диета сбалансирована по содержанию белков и растительных жиров, не содержит холестерина, а это повышает холатохолестериновый коэффициент и значительно уменьшает литогенность желчи (способность к камнеобразованию).
Особенно это важно в начальной стадия заболевания, когда дополнительно снижается еще и сократительная способность пузыря. Повышение литогенности желчи связано с нарушением соотношения холестерина, фосфолипидов и желчных кислот. При избытке холестерина желчь осаждается в виде кристаллов. Входящие в состав растительных масел ПНЖК нормализуют обмен холестерина и сократительную функцию ЖП, способствуют восстановлению клеточных мембран.
Ограничение мучных и крупяных блюд, особенно при сопутствующем ожирении, является профилактикой сдвига рН желчи в кислую сторону, и снижает риск камнеобразования.
Рацион предусматривает ограничение продуктов с пуринами (мочевая кислота в большом количестве содержится в печени животных, пекарских дрожжах, копченой кильке, сардинах, тунце, сушеных белых грибах). Обязательно соблюдение частого и дробного питания для предупреждения застоя желчи и улучшения функции пузыря.
Не кислая квашеная капуста
Необходимо обязательно ввести продукты, улучшающие отток желчи — отруби, фрукты, овощи, ягоды. Овощной состав диеты достаточно разнообразен: практически все овощи, разрешена также не кислая квашеная капуста. Однако при выборе овощей нужно ориентироваться на свою переносимость. Важно, что фрукты и ягоды разрешаются в любом виде. Отруби запаривают и добавляют по 1-1,5 ст. л. трижды в день. Полезны также цельные крупы, сухофрукты. С целью снижения уровня холестерина полезны (кукурузное, подсолнечное оливковое масло), содержащие полиненасыщенные жирные кислоты, витамин Е и фосфолипиды.
Нужно помнить, что данное лечебное питание — это способ предупреждения обострения. Лечение заключается в снижении литогенности желчи (применяется препарат Резалют Про, уменьшающий уровень холестерина в крови и насыщенность им желчи) и препараты желчных кислот урсодезоксихолиевой и хенодезоксихолевой. Однако применение последней, несмотря на эффективность в отношении растворения желчных камней, потеряло клиническое значение из-за гепатотоксичности. Урсодезоксихолиевая кислота тормозит всасывание холестерина в кишечнике, увеличивает вес желчных кислот в желчи, уменьшает перенасыщение ее холестерином и растворяет камни — вызывает переход холестерина из камней в желчь. Кроме того, она уменьшает частоту и выраженность приступов колики.
Процесс растворения камней достаточно длительный, поэтому препарат назначается от полугода до 2-х лет, а потом проводятся профилактические курсы. Это то, что касается холестериновых камней. Пигментные камни — это образования билирубина с кальцием — нерастворимые преципитаты билирубината кальция. Черные плотные пигментные конкременты выявляются в 70% случаев. Коричневые пигментные камни являются мягкими, но обнаруживаются крайне редко, преимущественно во внутрипеченочных ходах.
Отсюда следует, что очищение народными средствами неэффективно. При всем уважении к народной мудрости, можно с уверенностью утверждать, что излечиться от ЖКБ, используя народные методы, невозможно. Попытки самолечения и очищения от камней в домашних условиях усугубляют проблему.
Принимая травы, большое количество растительного масла, сок лимона и прочего, обладающего желчегонным действием, можно спровоцировать миграцию камней и желчную колику. Попав в общий желчный проток, конкремент закупоривает его просвет, вызывая механическую желтуху, что требует оперативного лечения. Однако, прием лекарственных трав может уменьшить воспалительный процесс в стенке пузыря и уменьшить выраженность болей.
То же касается и голодания. Кратковременное голодание (1 сутки) назначают при обострении заболевания с лечебной целью. Длительное голодание противопоказано при желчнокаменной болезни, так как оно приводит к застою желчи и еще больше провоцирует камнеобразование.
Отзывы и результаты
Правильное питание при желчнокаменной болезни позволяет снизить риск образования новых камней и обострений. Четкое соблюдение его позволяет больным хорошо себя чувствовать: отсутствуют боли и тяжесть в правом подреберье, тошнота и вздутие кишечника, нормализуется стул. Больные отмечают, что диета легко переносится, однако при постоянном ее соблюдении надоедает. Предусмотренные диетой ограничения положительно сказываются на состоянии здоровья — снижается уровень холестерина и мочевой кислоты, нормализуется вес.
- «… При несильном обострении желчекаменной болезни я уже знаю, что делать и обхожусь без стационара. Сразу голод на 12 часов, а потом разгрузка: паровые блюда, протертые каши и супы, прокрученное мясо и раздавленная вареная рыбка. Так питаюсь около месяца, а потом сразу перехожу на пятый стол, его тоже досконально изучила. Если бы я постоянно так питалась, думаю, что обострений не было бы, и чувствовала бы себя хорошо. Так последнее обострение было после съеденной копченой рыбы и жареного жирноватого мяса. Я не против так питаться постоянно, но семья меня не поддерживает и приходится отдельно готовить им и себе»;
- «… После удаления желчного так питаюсь постоянно. Привыкла, питание полноценное, почти все продукты можно, кроме жирных и жареных, так что все нормально. Самочувствие хорошее, да еще и похудела. Правда, иногда бывают отхождения от диеты и исключения из правил, но потом снова строго соблюдаю. Могу сказать, что в лечебном питании есть смысл, только трудности с питанием на работе (на 2-3 приема пищи нужно брать с собой)»;
- «… Страдаю холециститом давно, а недавно обнаружили камни в пузыре и протоках. Думала обойдусь малотравматичной операцией, но при камнях в печени ее не выполняют. Перенесла полостную операцию, в результате которой удалили пузырь и промыли камни в протоках. Теперь дело за мной — нужно следить за питанием, чтобы они не образовывались снова. Первые 2 месяца была на протертой диете, а сейчас уже питаюсь нормально, исключив все жирное, жареное и копченое. Питание здоровое и полезное, стала готовить все в пароварке».
Цена диеты
Данное лечебное питание не является высоко затратным. Подсчитана недельная стоимость рациона на основании приведенного меню, и она составляет 1300-1400 рублей в неделю.
ОБРАТИТЕ ВНИМАНИЕ! Информация о диетах на сайте является справочно-обобщающей, собранной из общедоступных источников и не может служить основанием для принятия решения об их использовании. Перед применением диеты обязательно проконсультируйтесь с врачом-диетологом.
Желчнокаменная болезнь (ЖКБ) — патология, при которой в желчном пузыре постепенно формируются конкременты с различной величины и структуры. В большинстве случаев образования подлежат обязательному удалению, если лечение консервативной или народной медициной не дало результатов. ЖКБ всегда сопровождается калькулёзным холециститом, при котором происходит раздражение протоков органа.

Осложнения
ЖКБ относится к разряду опасных заболеваний. При остром воспалительном процессе возникает риск поражения желчных путей или их закупорки конкрементами. Такое состояние является более серьёзным, провоцируя механическую желтуху. При разрыве желчного или протоков начинается гнойный абсцесс и разлитие содержимого в брюшную полость. И если удалить камни из желчного можно щадящим вмешательством, то уже в таком состоянии потребуется полостная операция. При ней делается разрез брюшной полости.
Возникновение камней
Практически 70% камней в желчном пузыре основаны из холестерина. Вторая группа конкрементов имеет смешанный состав с холестерином и солями кальция. Всего 7% конкрементов имеют чистую кальциевую основу. Образование холестериновых камней не связано с внутренними нарушениями. Это зависит от неправильного питания человека. Избыток этого вещества поступает только со специфической едой.
Избавиться от камней в желчном пузыре без помощи препаратов почти невозможно. Узнайте, бывают препараты для лечения от камней в желчном пузыре.
Основные правила питания
Диета при желчнокаменной патологии основана на корректировке продуктов:
- Уменьшается количество углеводов и жиров животного происхождения.
- Исключаются трансгенные жиры — соусы, кетчуп, майонез, маргарин, полуфабрикаты, рафинированное масло и сухие концентраты.
- Во время обострения не употребляют жирные сорта мяса, рыбу, сало, желтки, бульоны на жиру.
- В большом количестве должна поступать растительная пища, богатая клетчаткой. Благодаря сливочному маслу, в котором находится лецитин, компоненты холестерина не связываются между собой.
Организм необходимо наполнять различными минералами и солями, растворяющими холестерин. Это делается с помощью минеральных щелочных вод. Лучше использовать воды четвёртого класса, максимально обогащённые ионами. Наиболее популярной считаются «Боржоми» и «Ессентуки». Минеральные воды рекомендуется выпивать натощак или за час до приёма пищи. Жидкость пьётся большим глотками, не менее 150 мл за один раз. Предварительно минералку подогревают до 45 градусов. Чтобы не было негативного эффекта от газов, их предварительно выпускают из бутылки.
Приблизительный суточный состав диеты по питательности:
- белки — 100 грамм;
- жиры — до 70 грамм;
- углеводы — 400 грамм.
Соль максимально ограничивается (не более 10 грамм в сутки), а питание распределяют на несколько порций в день. Дробный режим позволит снизить нагрузку с желчного пузыря. Общее количество чистой жидкости без супа или бульона должно составлять не менее 2000 мл в день
При соблюдении правильной диеты функциональность желчного пузыря значительно улучшается. Происходит регулярный и равномерный отток желчи. Дробные, но питательные порции хорошо влияют на все органы пищеварительного тракта.
Разрешенные продукты
Есть много продуктов, которые можно употреблять:
- овощи, фрукты;
- сливки, сметана, сливочное масло;
- ягоды (только после тепловой обработки);
- хлебные изделия с отрубями, ржаной мукой;
- чёрствые хлебобулочные изделия, галетное печенье, крекеры, подсушенное печенье;
- овсяная, гречневая, рисовая (жидкая), манная крупы, сваренные на воде;
- макароны;
- кроличье мясо, телятина, куриное филе, молодая баранина;
- сосиски с добавлением молока (детские);
- рыба нежирная;
- различные морепродукты с повышенным содержанием йода;
- орехи, семечки;
- чай с добавлением молока;
- компот, настой шиповника, соки, разбавленные водой;
- овощные, молочные супы без мясного бульона;
- свёкла, тыква, картофель, морковь, цветная капуста, сладкий перец, кабачки и огурцы;
- сладкие яблоки (запечённые), бананы, гранат;
- желейные сладости;
- мармелад, пастила, зефир, кисель, пудинг;
- молочнокислые продукты;
- белок, приготовленный на пару;
- любые виды неострых сыров.
Запрещенные продукты
Пациентам с желчнокаменной патологией необходимо полностью исключить некоторые продукты. В категорию попадают изделия способствующие повышенной секреторной активности с содержанием эфирных масел или тугоплавких жиров. Нельзя потреблять изделия, содержащие азотистые вещества, щавелевую кислоту и экстрактивные компоненты. После переработки они преобразовываются в мелкие песчинки, которые в последствии становится конкрементами.
Запрещено употреблять еду, способствующую повышенному газообразованию и гнилостным процессам в кишечнике. Простые углеводы максимально понижают.
К ним относятся:
- свежие хлебобулочные изделия, сдоба, жареное тесто;
- сыры, содержащие перец и соль;
- жирный творог, ряженка;
- отварной желток, жареная яичница;
- сало, кулинарный жир;
- бульоны, приготовленные из жирного мяса;
- любые блюда из грибов;
- мясная окрошка;
- белокочанная капуста;
- шпинат, щавель;
- ревень, репчатый лук;
- редька, редис;
- жирная рыба, субпродукты;
- консервы из мяса, копчёности;
- различные колбасные изделия;
- икра;
- еда быстрого приготовления;
- суши;
- пряные травы, специи;
- кремы, шоколад;
- мороженое;
- ягоды и фрукты в сыром виде;
- кофе;
- любое жирное мясо.
Обработка блюд
Еду употребляют в протёртом виде. Разрешаются отварные, пропаренные или запечённые продукты без добавления жиров. Один или два раза в неделю можно кушать тушёные овощи. Во время жарки в любых продуктах начинается образование окисленных жиров. Если употреблять такие продукты во время обострения, это усилит спазм в протоках.
Оптимальная температура блюд — не ниже 15 и не выше 65 градусов. Содержащие алкоголь продукты запрещены к употреблению. Резкое расслабление и сокращение сосудов приводит к ухудшению оттока желчи.
Примерное меню на неделю
Диету при ЖКБ не всегда получается разработать совместно с диетологом. В большинстве случаев пациенту просто дают список продуктов, которые нельзя употреблять.

Несмотря на значительные ограничения, на основе разрешённых продуктов можно составить отличное полноценное меню:
- Понедельник
- Первый завтрак: омлет из белков яиц на пару и гречневая каша, приготовленная в духовке (50/50 молока и воды). Тёплый некрепкий чай с молоком.
- Второй завтрак: сыр, хлеб с отрубями, кефир.
- Обед: овощной суп со ржаным хлебом. Котлеты паровые с отварными макаронами, чай.
- Ужин: картофельное пюре без добавления молока, рыба отварная, молочный чай.
Последний приём пищи осуществляется за два часа. Можно скушать печёное яблоко или выпить стакан кефира.
- Вторник
- Первый завтрак: манная крупа на воде, кисель с галетным печеньем.
- Второй завтрак: горсть орехов.
- Обед: бульон з курицы с ржаным хлебом, овсяная каша, тефтели из кроличьего мяса на пару. На десерт мармелад с молочным чаем.
- Ужин: запеканка из овощей, приправленная сыром. Компот с галетным печеньем.
- Среда
- Первый завтрак: жидкая рисовая каша на воде с молоком, молочный чай.
- Второй завтрак: салат из отварной моркови, свеклы и грецких орехов, приправленный нерафинированным маслом.
- Обед: пшённый суп с кусочками куриного филе, пудинг, некрепкий чай.
- Ужин: картофельное пюре, запеканка из цветной капусты.
- Четверг
- Первый завтрак: гречневая каша, кефир.
- Второй завтрак: хлебцы ржаные, кефир, нежирный творог.
- Обед: гречневый суп с кусочками кроличьего мяса, овощное тёплое пюре. На десерт — мармелад и молочный чай.
- Ужин: рыбная запеканка, кефир.
- Пятница
- Первая завтрак: пшеничная каша, подлива из овощей с курицей. Чай с молоком и подсушенный бисквит
- Второй завтрак: ржаной хлеб, 15 грамм сливочного масла, чай.
- Обед: бульон из говядины с овощами, запеканка из отварных макарон. На десерт — несолёный крекер, компот.
- Ужин: запеканка из отварной цветной капусты с сыром.
- Суббота
- Первый завтрак: запеканка из нежирного творога с яблоками, компот.
- Второй завтрак: галетное печенье, кисель.
- Обед: рисовая похлёбка с овощами, картофельное пюре, отварная рыба с морковью. На десерт — зефир с чаем.
- Ужин: омлет из яичных белков на пару.
- Воскресенье
- Первый завтрак: кукурузная каша, кусочек говядины, компот.
- Второй завтрак: горсть орехов
- Обед: свекольник, котлеты рисовые, отварная курица. На десерт — мусс, чай.
- Ужин: запеканка из отваренных макарон, сыра и овощей.
Вы можете узнать о питании при желчнокаменной болезни и его влиянии на выздоровление из этого видеоролика, а также что будет, если не придерживаться этой диеты.
Оцените статью:
Диета при ЖКБ Ссылка на основную публикацию 
Желчекаменная болезнь связана с образованием солей, а затем камней в желчном пузыре и протоках. Заболевание длится годами, сопровождается приступами желчной колики во время обострений, но может протекать бессимптомно. Чаще возникает у лиц с лишним весом, избегающих движений и спортивных увлечений.
Диета при желчекаменной болезни входит в обязательный общий комплекс лечебных мероприятий. Она призвана замедлить образование камней, защитить органы пищеварения от возникших нарушений.
Питание при желчекаменной болезни в период острого приступа и во время ремиссии несколько отличается по набору продуктов. Ежедневное меню строится по образцу стола №5, рекомендованного для пациентов с заболеваниями печени, желчного пузыря, поджелудочной железы.
Общие требования диеты №5
Организация лечебного питания потребует соблюдения некоторых правил и принесения жертв (в плане способов приготовления пищи).
- Необходимо так организовать свое расписание работы и отдыха, чтобы успевать поесть понемногу не реже шести раз, постоянно в одно и то же время.
- Температура продуктов не должна быть слишком горячей или холодной.
- Питьевой режим не ограничен: два л. воды в сутки.
- В меню обязательно включаются нормальное содержание белков, жиров и углеводов, предусматривается замена животных жиров на растительные.
- Ограничение легкоусвояемых сахаров в меню касается только пациентов с излишним весом и больных сахарным диабетом.
- Следует забыть о жареных, копченых способах приготовления блюд, только варка, использование микроволновой печи или специальной паровой кастрюли.
- Измельчение блюд потребуется только в первые дни после обострения заболевания, в другое время можно надеяться на свои зубы.
- Общая калорийность рациона должна составлять до 3000 ккал.
Категорические запреты диеты №5
Диета при желчекаменной болезни предусматривает вкусную и питательную пищу, несмотря на запрет: жирных блюд из мяса и рыбы, жареных мясных и овощных продуктов, консервов, колбасы, сала, насыщенных бульонов, жирных молочных продуктов, кондитерских изделий с кремом, сдобной выпечки, овощей, имеющих эфирные масла (чеснок, лук, редис, шпинат, щавель), грибов во всех видах, маринадов и солений, острых соусов, майонеза, крепкого кофе и чая, газированных напитков и алкоголя. Диета №5 не позволяет употребление шоколада, бобовых.
Сахар, мед, виноград, макаронные изделия ограничены в меню для полных людей.
Рекомендации диеты №5
Мясо нежирных сортов готовить в вареном виде, запекать или на пару. Подойдет курятина, телятина, говядина (утка считается слишком жирной). Приветствуется приготовление тефтелей, фрикаделек, омлетов.
 При желчекаменной болезни рекомендованы каши (гречневая, овсяная, пшенная), кроме рисовой и манной. Кисломолочные продукты только обезжиренные (творог, кефир). Не более одного яйца в день (некоторые авторы исключают желтки из-за большого содержания в них холестерина, другие пишут, что в них липопротеиды высокой плотности, они даже полезны). Овощные солянки, салаты, заправленные растительным маслом (льняное, масло расторопши, оливковое). Компот из сухофруктов, отвар шиповника.
При желчекаменной болезни рекомендованы каши (гречневая, овсяная, пшенная), кроме рисовой и манной. Кисломолочные продукты только обезжиренные (творог, кефир). Не более одного яйца в день (некоторые авторы исключают желтки из-за большого содержания в них холестерина, другие пишут, что в них липопротеиды высокой плотности, они даже полезны). Овощные солянки, салаты, заправленные растительным маслом (льняное, масло расторопши, оливковое). Компот из сухофруктов, отвар шиповника.
Хлеб можно употреблять и ржаной, и пшеничный, но в подсушенном виде, сухое печенье.
Для полных людей предлагается в диете 5 заменить сахар ксилитом или сорбитом.
В меню для правильного питания пациенты с желчекаменной болезнью могут включать фрукты в тушеном виде, разведенные пополам свежие соки, вермишель, разрешены свежие помидоры.
Все перечисленные ограничения и рекомендации подходят к питанию во время межприступного периода, когда нет выраженных клинических признаков желчекаменной болезни.
Питание при обострении
В период обострения желчекаменной болезни рекомендована диета №5а. Она не слишком отличается от №5, но предусматривает только измельченные блюда, протертые овощи, омлет, кисель, жидкие каши на воде. Это необходимо для максимального облегчения работы системы пищеварения. При желчекаменной болезни нарушается весь процесс переваривания пищи, страдают и другие органы.
Диета 5а продолжается не более трех недель. Затем переходят на стол №5.
Правила в питании при желчекаменной болезни необходимо соблюдать наравне с лекарственной терапией.
gastromedic.ru
При диете при желчнокаменной (желчекаменной) болезни разрешаются:
- нежирное мясо, нежирная рыба, молоко, творог, сыр. Последние содержат к тому же много кальция, который необходим при данном заболевании;
- при переносимости яйца — 3-4 шт. в неделю, при непереносимости — белковые омлеты;
- крупы, особенно овсяная, гречневая;
- сливочное масло (оно легче других жиров переваривается и всасывается), растительные жиры. Если сливочное масло вызывает боли и горечь во рту, его добавляют в готовую кашу (или другое блюдо).
Часто такой прием позволяет «обмануть» желчный пузырь, и неприятная реакция не наступает. Добавлять сливочное масло надо перед подачей блюдо к столу.
Однако предпочтение следует отдавать растительным жирам, обладающим хорошим желчегонным эффектом. Кроме того, растительное масло обладает липотропным действием: предотвращает жировое перерождение печени. Если после приема какого-либо растительного масла боли усиливаются, от этого вида придется отказаться и попробовать другой. Отмечено, что у больных существует индивидуальная переносимость на разных сортов масла — подсолнечного, оливкового, кукурузного, хлопкового. - овощи (морковь, тыква, кабачки, цветная капуста), фрукты и ягоды (виноград арбуз, клубника, яблоки, чернослив), соки из них, зелень.
Овощи, фрукты и ягоды способствуют выделению желчи, устраняют запоры, уменьшают способность желчи образовывать камни. Для профилактики образования камней даже предложена «диета зеленью», включающая ежедневную 3-4-кратную прибавку к питанию овощей, фруктов, зелени.
Если болезнь протекает с поносами, овощи, ягоды, фрукты получают в виде разбавленных соков или протертыми; - соки из черники, айвы, гранатов, черемухи и т.д.
Внимание! Наблюдения показали, что основная масса больных хроническим холециститом не нуждается в ограничении жиров. Они стимулируют сокращение желчного пузыря. Следует, однако, учесть, что животные жиры переносятся плохо.
При диете при желчнокаменной (желчекаменной) болезни исключаются:
- сало, жирные сорта мяса, птицы, рыбы, жирные консервы, мясо внутренних органов (почки, печень, легкие, мозги), маргарин и т.д.
- овощи, богатые эфирными маслами (редис, редька, репа, лук, чеснок) и щавелевой кислотой (шпинат, щавель). Они обычно переносятся плохо и могут вызвать обострение заболевания.
- при избыточном весе ограничивают употребление хлеба, круп, макаронных, мучных и сладких изделий.
- дискинезия желчевыводящих путей по гипотоническому типу – функциональное состояние, при котором желчь выводится в 12-перстную кишку медленно и в неполном объеме, что приводит к ее застою и образованию камней;
- хронические инфекции;
- повышенное содержание эстрогенов в крови у женщин является причиной изменения химической структуры желчи;
- наследственная предрасположенность – изменения на генетическом уровне приводят к синтезу желчи, предрасположенной к образованию камней;
- современное питание – наиболее значимый фактор в развитии желчнокаменной болезни, так как высококалорийная рафинированная пища, богатая жирами и углеводами способствует образованию камней.
Симптомы желчнокаменной болезни
Длительное время заболевание может протекать бессимптомно. При увеличении камней в желчном протоке могут появиться такие признаки:
- тянущая боль в области правого подреберья (место проекции желчного пузыря);
- повышение температуры тела – как результат воспаления слизистой оболочки желчного пузыря;
- симптом диспепсии (нарушения пищеварения) – тошнота, горечь во рту, метеоризм (вздутие живота), склонность к запорам или послаблению стула;
- желтуха – желтушность кожи и склер глаз при закупорке желчевыводящих путей камнями, желчь не выходит в просвет 12-типерстной кишки, желчные кислоты всасываются в кровь и скапливаются в тканях.
Возможные осложнения
- печеночная колика – резкие приступообразные боли вследствие закупорки камнем общего желчного протока;
- холецистит – практически всегда сопровождает образование камней, результат присоединения вторичной бактериальной инфекции и воспаления слизистой оболочки желчного пузыря;
- панкреатит – воспаление поджелудочной железы;
- гангрена желчного пузыря – омертвление участка желчного пузыря вследствие давления на стенки камня;
- желчный перитонит – переход воспаления на брюшину.
Методы лечения заболевания
Лечение желчнокаменной болезни является комплексным. В зависимости от ситуации может применяться хирургическое вмешательство, медикаментозное лечение или только диета.
Хирургическое лечение
В зависимости от размера камней проводится их извлечение или резекция (удаление) желчного пузыря.
Консервативная терапия
Используются медикаментозные средства:
- антибиотики при бактериальной инфекции;
- спазмолитики – средства, расширяющие желчные протоки, уменьшают боль при печеночной колике;
- гепатопротекторы – препараты, защищающие клетки печени от повреждения застойной желчью.
Вне зависимости от стадии процесса, размера камней и проведенного лечения (хирургическое или консервативное лечение) основополагающей в выздоровлении является диета.
Диета при желчнокаменной болезни
Согласно, составленных рекомендаций по питанию и диете при различных заболеваниях по Певзнеру, при болезнях печени, желчевыводящих путей и поджелудочной железы назначается диета №5.
Прежде чем определиться, что можно, а что нельзя употреблять, необходимо знать общие рекомендации в отношении питания при желчнокаменной болезни:
- употреблять пищу нужно часто (примерно 5 раз в день), но небольшими порциями;
- есть не спеша, тщательно пережевывая пищу;
- последний прием пищи минимум за 2 часа до сна;
- блюда необходимо готовить на пару, варить или тушить, но ни в коем случае не жарить или коптить.
Перечень продуктов, которые разрешены и запрещены при желчнокаменной болезни, представлен в виде таблицы.
Продукты диеты №5 по Певзнеру
| Продукт | Разрешен | Запрещен |
| Мучные изделия | Хлеб из ржаной муки, галетное печенье. | Хлеб из белой муки, сдоба, жареные пироги. |
| Мясо | Нежирная говядина, кролик, курица, речная рыба. | Свинина, колбасы, копчености. |
| Супы | Овощные на легком бульоне. | На бульоне из свиного мяса. |
| Макаронные изделия и крупы | Гречка, рис, манка, овсянка. | Макароны, изготовленные из муки высшего сорта. |
| Овощи и фрукты | Можно практически все овощи и фрукты, кроме незрелых и кислых плодов. | Шпинат, петрушка, щавель. |
| Молочные продукты | Нежирное молоко, кефир, творог (является естественным гепатопротектором). | Жирное молоко, копченые и соленые сыры. |
| Жиры | Растительные жиры, немного сливочного масла. | Жиры животного происхождения. |
| Яйца | Можно только в отварном виде. | Жареная яичница, омлет. |
| Напитки | Соки, компоты, некрепкий черный чай, зеленый чай. | Алкогольные напитки в любом виде, кофе, газированные напитки. |
Рецепты блюд для приготовления достаточно разнообразны. Главное, чтобы ингредиенты соответствовали рекомендованным продуктам. Также немаловажно придерживаться технологии приготовления, так как рекомендуемый продукт при неправильном приготовлении может стать вредным. Например, творог является очень полезным при желчнокаменной болезни продуктом, но в случае приготовления жареных блинов с творогом – это уже вредное блюдо.
Диета при обострении желчнокаменной болезни более суровая, необходимо полностью исключить мясо и бульоны, так как они провоцируют сокращения желчного пузыря. Также 1 раз в неделю рекомендованы разгрузочные дни – диета с очень низкой калорийностью без мяса, хлеба, а только каши и овощи.
Диета после операции по поводу удаления камней или резекции желчного пузыря – в первые сутки стол №0, то есть вообще ничего нельзя употреблять в пищу, затем на 2-е сутки можно понемногу вводить продукты питания, но исключая мясо, растительные жиры и бульоны.
Также важно для предупреждения развития камней в желчевыводящих путях и желчного пузыря придерживаться диеты в течение всей жизни – то есть ограничивать прием алкоголя и жирных сортов мяса, так как в них содержится много холестерина. Поэтому самым лучшим лечением желчнокаменной болезни является его профилактика.
www.infmedserv.ru
Особенности правильного питания при желчнокаменной болезни
Очень важно соблюдать правильное питание при желчнокаменной болезни. Приготовленные блюда не должны быть жирными. Приветствуется приготовление супов на овощном бульоне. Запрещается есть блюда, содержащие макароны. Можно есть молочные продукты, только они должны быть обезжиренными.
Готовя блюда, можно использовать растительное масло. Оно заменяет жиры животного происхождения. Организм легко усваивает сливочное масло. Его врачи рекомендуют также добавлять в супы. Чтобы выздороветь в кратчайшие сроки следует соблюдать диету после удаления камней из желчного пузыря. Также нужно воздержаться от употребления алкоголя.
Желчнокаменная болезнь диета имеет свои отличительные признаки:
- регулярность, дробность. Благодаря дробному питанию исключается усиленная нагрузка на органы ЖКТ;
- способ приготовления блюд (блюда можно варить, печь, тушить);
- употребление теплой пищи;
- время последнего приема пищи должно быть за 120 минут до сна.
Правила, положенные в основу правильного питания, способствуют нормализации химического состава желчи, предотвращают образование новых камней.
Чтобы построить новые клетки, ткани печени, организм нуждается в углеводах, жирах. Эти вещества и сахар должны просчитываться по граммам. Сахара разрешено 75 г. в сутки, растительных жиров – 30 – 50 грамм.
Питание в период обострения
Диета при обострении желчнокаменной болезни назначается специфическая. Болеющий испытывает сильную боль, в этот период врач может не позволять употреблять любую пищу. В течение 3 суток (в начале лечения) больному разрешено лишь пить. Отсутствие твердой пищи снижает нагрузку на поджелудочную железу, желчный пузырь.
Когда состояние улучшается, рекомендуется соблюдать диету №5. Есть пациенту разрешено не все продукты. Под запретом остается мясо, бульоны. Употреблять можно пищу в перетертом виде. После соблюдения строгой диеты на протяжении недели, врачи разрешают пациенту вводить все продукты, которые позволяет стол №5. Эта диета камни в желчном пузыре заключается в устранении высококалорийной пищи. В меню присутствуют каши, супы, фрукты.
Меню разработано таким образом, чтобы болеющий ЖКБ получал достаточно питательных веществ. При этом нагрузка на организм будет минимальная. В меню присутствуют разнообразные рецепты блюд, некоторые из которых мы приведем ниже. Болеющему можно кушать котлеты на пару, фрукты, рис с морковными котлетами, овощной салат, отварная рыба, легкие супы (без зажарки), овощное рагу, плов, овощная запеканка, творог, молочная каша, кисель, чай, компот.
Очень важно в период обострения снизить количество потребления соли. По возможности ее вообще исключают из рациона. Допускается суточная норма соли в 8 грамм. Без соблюдения диеты болезнь может обостриться.
Магний, важный элемент для болеющих желчнокаменной болезнью
Диета камни в желчном пузыре имеет ряд особенностей. Основные мы указали выше. Необходимо упомянуть о том, что продукты, которые включены в меню, должны содержать магний. Этот элемент врачи считают весьма полезным при желчнокаменной болезни. Достаточное количество магния присутствует в таких продуктах:
- бобовые;
- орехи;
- капуста;
- крупы (гречка, овсянка, ячневая).
Учитывая, что в первые дни после терапии хирургическим методом запрещено принимать пищу, можно пить соки. Пить можно овощные, фруктовые соки, их рекомендовано разбавлять водой. Также можно пить отвар шиповника. В сутки разрешается пить 600 грамм жидкости.
Спустя 48 часов в меню можно включать продукты, в которых содержится магний, каши. По прошествии нескольких суток можно добавить вареную рыбу, обезжиренный творог, мясо (нежирное).
Если употреблять продукты, богатые магнием, уменьшатся боли, понизится уровень холестерина в крови, снизится воспаление, нормализуется работа кишечника. Такая диета нужна в том случае, когда присутствует запор. Если обнаружены еще такие болезни, как хронический энтероколит, гастрит, эта диета не подойдет.
Энергетическая потребность пациента
При нормальной массе тела, пациенту необходимо употреблять в сутки 2500 – 300 ккал. В рационе остаются все те же углеводы, белки, жиры. Меняется лишь их соотношение.
Белков болеющему желчнокаменной болезнью требуется около 100 грамм в сутки. На 1 кг веса нужно употребить 1,5 грамм белков. Это вещество содержится в бобовых, нежирной рыбе, твороге, орехах, нежирном мясе.
Углеводов в суточном рационе должно быть 350 – 400 грамм. На один кг. веса идет 3,5 – 4 г углеводов. Они содержатся в хлебе, крупах, макаронах, варенье, мед, сахар.
Жиров в сутки достаточно 80 г. Этот важный элемент не стоит исключать полностью из рациона. Специалисты рекомендуют употреблять растительные масла (подсолнечное, льняное, оливковое). Эти масла способны повышать выделение желчи, холестерин при этом не повышается. Разрешено сливочное масло в небольшом количестве, молочные жиры.
Очень важно следить за уровнем потребляемой воды. Ее нужно пить в сутки 2 – 2,5 литра. Врачи рекомендуют пить щелочные минеральные воды, которые предотвращают сгущение желчи.
Питание после удаления камней
После того, как больному убрали камни, ему запрещено есть в течение трех суток. После того, как пациент оправиться, ему назначается диета после удаления камней в желчном пузыре. Пациенту разрешено подсушенный хлеб, мясо, овощи.
Приведем пример послеоперационного дневного меню.
- Завтрак: омлет из белков.
- Второй завтрак: творог обезжиренный, чай.
- Обед: овощное пюре (морковь + картофель), суп с овсянкой.
- Полдник: яблоко в перетертом виде (200 грамм).
- Ужин: рагу овощное, рыба варенная, чай.
- Перед сном: кефир.
Мясные бульоны запрещены по той причине, что они могут спровоцировать сокращение желчного пузыря. При этом могут продвигаться каменные образования. Это грозит закупоркой протоков. Если имеются любые заболевания желчного пузыря, нужно отказаться от алкоголя, газировки, кофе. Диета после операции помогает быстрее восстановиться.
Разрешенные продукты
Больному желчнокаменной болезнью разрешено съесть такие продукты:
- сухари белые;
- мясо, нежирная рыба;
- сливочное масло;
- овощи (кабачки, тыква, морковь, цветная капуста);
- крупы (гречка, манка, овсянка, пшено, рис);
- черный ржаной хлеб;
- яйца куриные;
- компоты из фруктов, кисели;
- пудинги;
- фрукты, ягоды (клубника, арбуз, яблоки, виноград, чернослив);
- муссы;
- чай.
Молочные продукты следует обезжиривать перед употреблением.
Запрещенные продукты
Если пациенту назначена диета камни в желчном пузыре, ему нельзя употреблять такие продукты:
- колбасные изделия;
- петрушка, шпинат, щавель;
- овощи, в которых содержится много эфирных масел (редька, редис, чеснок, лук);
- жирное мясо, сало;
- консервы;
- жареные блюда;
- кофе, алкоголь;
- мясные, рыбные бульоны;
- газировки;
- хлебобулочные изделия, слойки, булочки, пироги (свежей выпечки);
- куриные желтки;
- маринованные, соленые продукты.
Разнообразные рецепты диетических блюд
Гречневые биточки с творогом
Варим кашу из гречки (60 г) на молоке (150 мл). После того, как кашу охладим, добавляем яйцо (1/3), творог (30 г). Перемешиваем массу, формируем из нее биточки. Панируем сухарями (10 г), обжариваем. Очень вкусно со сметаной.
Суп из картофеля
Чистим, режем картофель (0,5 кг). Заливаем водой (400 г), доводим до кипения. Добавляем лук, морковь, варим пол часа. Солим, добавляем сливочное масло, укроп.
Овсяный суп с овощами
Помещаем отруби (40 г) в кипящую воду (400 мл), варим минут 15. Затем протрем через сито. В отвар кладем морковь нарезанную (50 г), тыкву, порезанную кубиками (30 г), кабачки (30 г), пассированный лук (10 г). Все вместе проварим 5 – 10 минут, добавляем измельченную зелень (укроп, петрушка).
Пюре из картофеля, моркови
Отдельно варим картофель, морковь. Натираем овощи на терке, смешиваем их, взбиваем их миксером. Затем подливаем молоко, подсаливаем, варим еще минуту помешивая.
Капустные котлеты с яблоками
Мелко шинкуем капусту ((150 г), чистим яблоки (40 г), режем. Капусту тушим до полуготовности. Добавляем яблоки, тушим до готовности капусты. Досыпаем манную крупу (15 г), прогреваем на легком огне, все охлаждаем. В эту массу вбиваем яйцо (1/2), формируем котлеты. Панируем котлеты, обжариваем их. Подаются котлеты со сметаной.
Кнедлики из творога
Замешиваем тесто из муки (100 г), яйца (1), соли. Раскатываем тесто тонким слоем, смазываем корж творогом (100 г). Корж слаживаем, нарезаем кубиками, по краям тесто нужно прижать. Опускаем кнедлики в кипяток, варим минут 25 – 30 на слабом огне. Перед подачей смазываем маслом, посыпаем измельченными орехами.
Салат из моркови с яблоками
Трем яблоки (50 г), морковь (50 г) на крупной терке, перемешиваем. Готовый салат поливаем сметаной, перемешиваем, подаем к столу.
gastrosapiens.ru
Причины и механизм развития
Как уже было сказано в начале статьи, основной причиной появления камней в желчном пузыре является неправильное питание.
Сюда можно отнести не только потребление жирной, сдобной и вредной пищи типа чипсов и сухариков, но и:
- отсутствие режима питания;
- потребление чрезмерного количества белковой пищи;
- поддержание обезжиренной диеты.
Кроме того, спровоцировать развитие болезни могут и такие факторы, как:
- Сахарный диабет;
- Бесконтрольный прием некоторых лекарственных средств;
- Регулярные стрессы;
- Обезвоживание организма;
- Стремительная потеря веса;
- Беременность;
- Наследственная предрасположенность.
Воздействие всех этих факторов приводит к изменению состава желчи, которая вырабатывается печенью. В ней появляется очень много холестерина, который оседает на «дно» органа в виде кристаллических соединений – песка. По истечению некоторого времени (от 2 до 8 лет) эти песчинки начинают склеиваться, образуя плотные ткани, которые в народе принято называть камнями.
Чаще всего желчнокаменная болезнь наблюдается у женщин, чем у мужчин. Так как именно они в большинстве случаях принимают гормональные препараты, которые и приводят к подобным изменениям в организме.
Симптомы
Основным симптомом желчнокаменной болезни является болевой приступ, который возникает совершенно внезапно и имеет режущий характер. Боль в основном локализуется в области эпигастрии и правого подреберья. Может отдавать в верхнюю часть туловища – плечи, лопатки и шею.
Такой приступ начинается, как правило, спустя несколько часов после потребления тяжелой или жирной пищи. Его продолжительность составляет 20-30 минут. Проходит он самостоятельно, без привлечения каких-либо лекарственных средств. Однако после в течение суток может наблюдаться небольшая боль в правом подреберье.
Возможные осложнения
Самым распространенным осложнением желчнокаменной болезни является холецистит, который характеризуется острым воспалением желчного пузыря и его протоков.
Также возможно образование таких заболеваний, как:
- желчный перитонит, при котором происходит распространение воспалительного процесса на другие органы брюшины;
- гангрена желчного пузыря, которая приводит к частичному омертвлению мягких тканей органа;
- панкреатит, для которого характерно воспаление поджелудочной железы.
Методы лечения заболевания
Лечение желчнокаменной болезни у женщин и мужчин проходит одинаково.
В зависимости от течения болезни и размеров каменных отложений, врачом может быть выбрана одна из следующих тактик лечения:
- Хирургическое лечение: применяется только в тех случаях, когда камни имеют большие размеры и не могут самостоятельно извлекаться из организма (производят либо дробление отложений, либо резекцию органа);
- Консервативное лечение: применяется практически во всех случаях, даже при обострении болезни, и включает в себя прием спазмалитиков, антибактериальных препаратов и гепатопротекторов;
- Диетический стол №5.
Последний вариант лечения желчнокаменной болезни является самым распространенным и эффективным. Рассмотрим его поподробнее.
Основные принципы питания
Основной целью диеты является снижение концентрации холестерина в крови и регулировка его обмена. Достигается она путем снижения суточной калорийности за счет уменьшения в суточном рационе жиров и углеводов.
Питание при желчнокаменной болезни также исключает продукты питания с высоким содержанием холестерина, к которым относятся жирные сорта мяса, яичный желток, печень и прочие.
Диетический стол №5 включает в себя продукты питания с высоким содержанием соли магния, так как именно этот элемент способствует выведению холестерина из организма.
Таким образом получается, что поддержание строгого питания помогает устранить основную причину развития болезни – повышенная концентрация холестерина, тем самым продлив стадию ремиссии.
Рекомендуемые продукты и блюда
Большинство больных желчнокаменной болезнью интересует, какие продукты, фрукты и овощи можно есть в фазу стойкой ремиссии? Скажем одно, что диетический стол №5 включает в себя довольно большой список разрешенных продуктов, из которых можно приготовить разнообразные блюда.
К ним относятся:
- галетное печенье;
- хлеб, изготовленный из ржаной муки;
- речная рыба;
- диетические сорта мяса и птицы (говядина, кролик, курица);
- овощные бульоны, вторичные куриные и говяжьи бульоны;
- все овощи и фрукты, кроме кислых сортов;
- творог;
- крупы;
- кефир;
- молоко;
- отварные куриные яйца;
- растительные масла;
- компоты из сухофруктов;
- зеленый чай.
В интернете можно найти многочисленные рецепты вкусных блюд, в составе которых находятся именно эти продукты, ведь их можно есть без всякого опасения для своего здоровья.
Ограничения
Больным желчнокаменной болезнью можно есть, но в ограниченных количествах:
- Сливочные масла;
- Сдобную выпечку;
- Соленья и различные маринады.
Запрещено
Людям, у которых есть камни в желчном пузыре, категорически нельзя есть:
- супы, приготовленные на свином бульоне;
- жареные пирожки;
- выпечка из белой муки;
- копчености;
- колбасные изделия;
- макаронные изделия;
- петрушка;
- шпинат;
- соленые сыры;
- молоко с повышенным процентом жирности;
- различные жиры животного происхождения;
- алкоголь.
Вся эта еда способствует обострению заболевания. Поэтому ее ни в коем случае нельзя употреблять больным желчнокаменной болезнью.
Питание при обострении
Питание при обострении желчнокаменной болезни ограничивает потребление практически всех продуктов питания. Из рациона полностью исключаются мясные и рыбные изделия, а также бульоны, приготовленные из них. Раз в неделю необходимо проводить разгрузочные дни. Они подразумевают под собой резкое снижение суточной калорийности до 500-600 ккал.
В остальные дни при обострении можно есть овощи и фрукты, желательно в сыром виде, различные каши, приготовленные на воде без добавления масла, и пить много жидкости (компоты, чаи, минеральная негазированная вода).
Послеоперационный период
После проведения операции по дроблению камней или резекции желчного пузыря, назначается диетический стол №0. Запрещено есть вообще какие-либо продукты. Только по истечению двух суток разрешается употребление тех блюд, которые приготовлены из разрешенных продуктов.
Рецепты приготовления блюд для больных желчнокаменной болезнью следует искать те, в которых отсутствуют рыбные и мясные изделия. Бульоны из этих продуктов также запрещены в первые 2 недели после операции.
Ориентировочное меню
На завтрак можно съедать гречневую кашу, с добавлением сливочного масла (не более 10 г), пудинг из сыра и выпивать чашечку чая с молоком.
Обед больного желчнокаменной болезнью может состоять из вегетарианского борща, тушеной моркови и небольшого кусочка отварного мяса.
А на ужин можно съесть овощное рагу и отварную или приготовленную на пару рыбу. В промежутках между приемами пищи можно скушать зеленое яблоко и выпить стакан отвара из шиповника.
Придерживаясь всех рекомендаций по питанию при желчнокаменной болезни, вы сможете надолго избавиться от мучительных проявлений заболевания и будете прекрасно себя чувствовать на протяжении всего дня.
Автор: Скрягина Екатерина,
специально для сайта Moizhivot.ru
moizhivot.ru


