Каловый застой, при котором закупоривается толстый кишечник, называется копростаз. Происходит это из-за дефицита пищевых волокон, сидячего образа жизни или гиподинамии, избыточного веса и по другим причинам.
Содержание
- 1 Что такое копростаз у человека?
- 2 Копростаз: симптомы
- 3 Причины и признаки копростаза
- 4 Копростаз: лечение
- 5 Причины развития копростаза
- 6 Классификация копростаза
- 7 Симптомы копростаза
- 8 Копростаз у детей
- 9 Запор во время беременности
- 10 Проблемы с дефекацией в пожилом возрасте
- 11 Диагностика и лечение
- 12 Особенности питания при копростазе
- 13 Обтурационная кишечная непроходимость
- 14 Классификация
- 15 Причины кишечной непроходимости
- 16 Диагностика
- 17 Лечение
- 18 Резюме для родителей
- 19 Посмотрите популярные статьи
- 20 Запоры у детей: что это такое?
- 21 Из-за чего может быть копростаз?
- 22 Симптомы заболевания
- 23 Как помочь ребенку, если он страдает недугом?
- 24 Советы по профилактике
- 25 Видео по теме
- 26 Симптомы Копростаза:
- 27 Причины Копростаза:
- 28 Лечение Копростаза:
- 29 Куда обратиться:
- 30 Лекарства, препараты, таблетки для лечения Копростаза:
- 31 Что такое копростаз:
- 32 Причины копростаза:
- 33 Классификация причин копростаза:
- 34 Копростаз при органических поражениях толстой кишки:
- 35 Копростаз при дискинезиях кишечника:
- 36 Принципы лечения первичных кишечных дискинезий:
- 37 Код патологии по МКБ-10
- 38 Симптомы болезни у взрослых и детей
- 39 Причины развития
- 40 Лечение копростаза
- 41 Что такое копростаз у человека?
- 42 Копростаз: симптомы
- 43 Причины и признаки копростаза
- 44 Копростаз: лечение
- 45 Запор у детей
- 46 Классификация запора у детей
- 47 Причины запора у детей
- 48 Симптомы запора у детей
- 49 Диагностика запора у детей
- 50 Лечение запора у детей
- 51 Прогноз и профилактика и запора у детей
- 52 Запор у детей — лечение в Москве
- 53 Cправочник болезней
- 54 Последние новости
Что такое копростаз у человека?
Кишечные инфекции, плохое кровообращение, частое использование слабительных средств – всё это приводит к тому, что человек начинает испытывать трудности при опорожнении кишечника.
Многие даже не знают, что такое копростаз у человека. Хотя в последнее время случаи его возникновения перестали быть редкостью. Пищевые привычки современного человека приводят к тому, что пищеварительная система начинает работать иначе. Употребление фаст-фуда, полуфабрикатов и фруктов, обработанных химикатами, нарушает работу не только пищеварительной системы, но и всего организма, в целом. Ведь всем известно, что все системы взаимосвязаны и, если сбой идет в одном месте, то и остальные органы начинают работать не так, как раньше.
Копростаз: симптомы
Сбитый режим питания обязательно скажется на моторной функции кишечника. Если человек поздно встает, у него нарушается работа гастроилеоцекальный рефлекса, а это значит, что каловые массы по кишечнику двигаются, но дефекация не происходит.
Для того чтобы опорожнение происходило своевременно и при этом каловый застой не отражался на здоровье, необходимо также употреблять не меньше литра воды в день. Большое значение имеют физические нагрузки. В последнее время люди перестали двигаться. Дети все передвижения совершают бегом, с возрастом эта активность проходит, движений становится все меньше, и появляются проблемы со здоровьем. Копростаз симптомы: боль в животе, тошнота, запор, изжога и проблемы с кожей.
Причины и признаки копростаза
Иногда запоры возникают из-за того, что, в силу обстоятельств, человеку пришлось подавить позывы на дефекацию, Ведь дефекация – это сложный условно-рефлекторный акт, при котором работают брюшной пресс, анальные сфинктеры и рецепторы прямой кишки. Останавливать рефлексы, подавлять их – это шаг против природы. Культура не позволяет нам делать всё, что хочется организму в любое время, поэтому мы постоянно подавляем свои рефлексы, называя это воспитанием. Но у воспитания есть свои минусы, идти против природы – нарушить работу всего организма.
Причины и признаки копростаза описаны во многих медицинских энциклопедиях. Признаки – это отсутствие стула в течение определенного времени, боль в животе, дерматологические проблемы и так далее. Причины возникновения копростаза в основном в нарушении режима питания и включение в рацион, рафинированных продуктов, которые не дают работу пищеварительной системе.
Алиментарный копростаз
Современные люди в основном употребляют рафинированные продукты, которые практически лишены клетчатки. Это приводит к тому, что стимуляции моторики кишечника пищей нет. Алиментарный копростаз возникает у людей с неправильным жевательным аппаратом. Для того чтобы пищеварительная система работала, так как надо, желательно отказаться от рафинированной пищи и следить за режимом дня, то есть употреблять пищу в определенное время и стараться проявлять физическую активность.
Механический копростаз
Когда растягивается прямокишечная ампула, активируется рефлекс дефекации. Слаженная работа циркулярных мышц сфинктеров и брюшного пресса позволяет эвакуировать каловые массы из кишечника. Если человек не имеет возможности осуществить опорожнение кишечника, то он может напрячь мышцы ануса и тазового дна, в результате чего дефекация не произойдет. Если в ближайшее время не найти возможность опорожнить кишечник, каловые массы растянут прямую кишку. А если часто подавлять акт дефекации – рецепторы кишечника утратят свою чувствительность.
Механический копростаз приводит к тому, что у человека цвет лица становится землистым, на языке появляется налет, а также возникают признаки нормохромной анемии.
Токсический копростаз
Если у человека пропал аппетит, его не интересуют даже любимые блюда, появилась слабость и повышенная утомляемость, мучают частые головные боли, то это значит, что надо идти за помощью к врачу. Токсический копростаз возникает при хронической интоксикации лекарствами, тяжелыми металлами, а также, когда человек много курит и принимает алкоголя. Ртутная или свинцовая интоксикации нередко связаны с работой, для того чтобы выявить вредные вещества в организме, необходимо сдать кровь и мочу на анализ.
Рефлекторный копростаз
Нарушение водно-электролитного баланса приводит к появлению таких заболеваний, как рефлекторный копростаз, различным дерматологическим проблемам и сбоям в работе пищеварительной системы. Поскольку в толстом кишечнике образуются ионы калия, гипокалиемия приводит к копростазу. Такое случается при почечной недостаточности и при сердечных заболеваниях.
Неврогенный копростаз
Патологии периферической и центральной нервной систем нередко осложняются неврогенным копростазом. Шизофрения, нервная анорексия, депрессивная фаза пресенильного и маниакально-депрессивного психозов сопровождаются обстипацией. Люди с такими психическими заболеваниями обращаются к врачам, обычно к гастроэнтерологам. В результате обследования выявляется, что проблемы с опорожнением кишечника возникают из-за срыва механизмов нервной регуляции функций кишечника.
Эндокринный копростаз
Такие заболевания, как гипотиреоз, акромегалия и гиперпаратиреоз нередко проявляют себя задержкой стула. Эндокринный копростаз необходимо лечить вместе с гастроэнтерологом и эндокринологом, только их совместный труд даст хороший результат. Лечение данного заболевания невозможно без коррекции эндокринного статуса. Для того чтобы восстановить функционирование толстой кишки необходимо соблюдать диету, назначенную врачом.
Хронический копростаз
Для того чтобы заболевание не приобрело хроническую форму, необходимо своевременно обращаться к врачам и проходить качественное обследование. Хронический копростаз возникает из-за того, что человек не обращает внимания на частые запоры, ему кажется, что всё пройдет само. Дни переходят в недели, потом в месяцы, проблема не решается и сама по себе не уходит, появляются осложнения, при которых страдает не только пищеварительная система, но и весь организм в целом.
Копростаз: лечение
Для того чтобы вылечиться об любого заболевания, необходимо время от времени ходить в поликлинику и проходить обследование. Копростаз лечение осуществляется чаще всего гастроэнтерологом. Однако, все зависит от того, что стало причиной появления заболевания. Для этого в первую очередь необходимо посетить терапевта, сдать анализы, а уже потом будет ясно, в какую сторону двигаться дальше.
Медицинские препараты
В зависимости от причины появления копростаза назначаются определенные медицинские препараты. Бывает, что от этого заболевания можно избавиться элементарной диетотерапией и небольшими физическими нагрузками. Нередки случаи появления копростаза, который появился в результате употребления медикаментов.
Копростаз: лечение народными средствами
Природа дарит нам свои богатства, а люди, чаще всего не знают, как ими воспользоваться. Копростаз лечение народными средствами вполне возможно, если заболевания не приобрело хроническую форму. Для того чтобы наладить работу кишечника, необходимо пить воду. С утра натощак стакан холодной воды, можно с ложкой меда, позволят запустить работу организма и наполниться энергией утра. На ночь можно выпить свекольного сока, разбавленного с водой. Также для кишечника полезно льняное семя, которое нужно перемолоть и добавлять в кефир.
Диета при копростазе
О человеке можно судить, проанализировав его образ жизни. То, что мы едим, пьем, сколько двигаемся, ярко нас характеризует. Нельзя кушать всё, что под руку попадется, необходимо соблюдать не только режим питания, но всегда думать, что и для чего мы едим. Хотим наполниться энергией с утра – свежий овощной или фруктовый сок, овсяная каша и маленький кусочек шоколада обеспечат хорошее настроение и заряд бодрости. Надо избавиться от жира, придется отказаться от мучных и сладких блюд, а также от употребления пищи после шести вечера. Хочется нарастить мышцы – необходимо налегать на белки. Диета при копростазе – это употребление в пищу большого количества клетчатки, свежих продуктов, которые заставляют кишечник работать. Не стоит забывать о воде. Литр чистой воды обеспечит правильную работу организма и восстановит водно-электролитный баланс.
Похожие статьи:
Клизма гипертоническая
Дивертикулит
Выпадение прямой кишки
Каловые камни в кишечнике
Каловый завал
Каловая пробка
Содержание статьи: Копростаз (или запор) – это отсутствие дефекации более 3 суток, обусловленное нарушением перистальтики кишечника. Проблемы с пищеварением вызывает неправильное питание, гиподинамия, слабое кровоснабжение органов ЖКТ. Предрасполагающие факторы к развитию запора – наличие кишечных паразитов, частое применение слабительных препаратов. Выяснить причину нарушения может только врач – благодаря комплексному обследованию организма пациента. Лечение назначают в соответствии с характером полученных результатов диагностики.
Причины развития копростаза
Застой пищевых масс внутри отделов толстой кишки – неприемлемое состояние, препятствующее нормальному функционированию пищеварительного тракта. Позднее пробуждение – благоприятное условие для развития копростаза.
Пища постоянно продвигается по кишечнику и накапливается, а дефекации не происходит, поскольку, соответственно, человек спит. Транзит химуса и каловых масс имеет систематический характер, поэтому на моторике кишечника положительно отражается нормализованный, упорядоченный ритм жизни – без недосыпания и позднего пробуждения.
Застоям каловых масс и последующему затрудненному опорожнению кишечника способствуют следующие факторы:
• малое употребление воды (менее 1 литра в сутки);
• отсутствие физической активности;
• скудное, однотипное питание (крупами или сухими продуктами);
• старение организма, замедление обменных процессов;
• потеря веса из-за гельминтоза;
• длительное воздержание от естественной дефекации.
Высыхание каловых масс в кишечнике влечет за собой нарастание копростаза с формированием копролита, как единственного вида испражнений. Каловые камни – прямое свидетельство нарушения микрофлоры ЖКТ. Среди опасных заболеваний, повышающих риск развития или рецидив констипации, – паралич кишечника, парез прямой кишки. Накоплению кала внутри большой ободочной или слепой кишки способствует атония, анатомическое сужение пищеварительного канала, спаечная болезнь.
Частое подавление позывов к дефекации приводит к снижению рецепторной чувствительности сфинктеров и значительному растяжению прямой кишки каловыми массами.
Классификация копростаза
Патология шифруется во врачебной практике и имеет код по МКБ 10 (международной классификации болезней) – К 59.0.
По этиологии развития подразделяется на несколько видов:
1. Механический запор. Включает хронические нарушения состояния толстой кишки: болезнь Гиршпрунга (выявляется еще в детстве, в среднем – 1 случай из 4000), синдром подвижной слепой кишки. Сюда же относятся патологические изменения сигмовидной кишки (долихосигма, провоцирующая копростаз у взрослых), идиопатический, а также вторичный мегаколон. Зачастую расширение ободочной кишки перетекает в фазу удлинения – мегадолихоколон, с характерным уплотнением кишечной стенки. Способствовать патогенезу обстипации могут любые физические препятствия на протяжении всего кишечного канала – спайки, увеличенные лимфатические узлы, злокачественные или доброкачественные опухолевые новообразования, стриктуры.
2. Алиментарный запор. Объясняется дестабилизацией моторики пищеварительной системы продуктами с низким содержанием клетчатки и неправильным режимом питания.
3. Токсический копростаз. Вызван перенасыщением организма лекарственными препаратами, ядами любого происхождения (свинцовой или ртутной интоксикацией), тяжелыми металлами, алкоголем, курением, наркотическими веществами. Все патогенные компоненты выявляются с помощью анализов мочи и крови.
4. Неврогенный запор. Появляется вследствие болезней нервной системы: к ним относятся психозы или депрессии различных типов, нервная анорексия, шизофрения. Патологические изменения деятельности механизмов периферической нервной системы влекут за собой сбои функционирования кишечного тракта.
5. Рефлекторный запор. Его появлению предшествуют заболевания малого таза или ЖКТ, обезвоживание, дестабилизация водно-электролитного баланса и как результат – гипокалиемия (низкая концентрация ионов калия в толстой кишке). Факторы риска – сердечные патологии, почечная недостаточность.
6. Эндокринный запор вызван гипотериозом, гиперпаратиреозом, акромегалией. Решать проблемы задержки стула целесообразно совместными усилиями эндокринолога и гастроэнтеролога, соблюдением грамотно составленной диеты.
Неестественная нагрузка на отделы кишечника потенциально опасна появлением трещин анального отверстия, геморроя. Функциональность сфинктера ослабевает с течением времени, может привести к атонии или недержанию кала, раздражению эпидермиса перианального участка и даже полному зиянию анальной мышцы.
Слизистая оболочка кишечника реагирует на сформированный копролит и выделяет особую жидкость для разжижения застоя. Этот фактор обусловливает возникновение ложной диареи. Опытные специалисты предварительно выясняют причины ослабления рефлексии процесса испражнения, изучают анамнез пациента, чтобы не ошибиться в постановке диагноза.
Симптомы копростаза

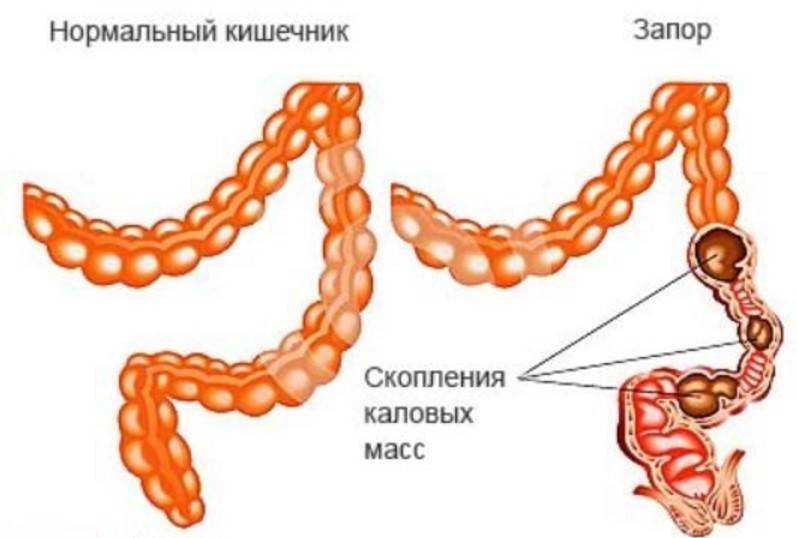
Симптоматика запора нарастает достаточно медленно. Первые признаки – угасание полноценного функционирования кишечной мускулатуры, атония. Под влиянием перечисленных факторов завивается каловый завал – скопление фрагментов испражнений, имеющих высокую плотность. Конгломерат неподвижен, с каждым днем становится более сухим, его масса увеличивается и может достигать 12 кг. Пациенту крайне тяжело осуществить дефекацию, страдают все отделы ЖКТ.
Явные симптомы запора:
• неспособность произвести дефекацию;
• слабость тела, повышение температуры;
• бледность, землистый цвет кожи, дерматологические проблемы, внешние признаки анемии;
• тошнота, рвота, изжога, налет на языке;
• резкая или тянущая боль в животе, без конкретной локализации.
Если не оказать пациенту своевременную медицинскую помощь, произойдет переход патологии в более тяжелую форму.
Копростаз у детей

Копростаз у детей до 3 лет с полноценным кормлением и уходом имеет врожденный характер – появляется вследствие серьезных патологий строения кишечника (болезни Гиршпрунга). Нарушение транзита кала по пищеварительному тракту вызвано появлением аперистальтической области в толстой кишке. Вследствие этого явления происходит формирование копролитов на денервированном участке с соответствующим растяжением ее стенок. Как результат – гипертрофия и гипотония мышц, участвующих в акте дефекации.
Признаки копростаза дополняются недержанием кала, поскольку прямая и сигмовидная кишка аномально расширены в объеме. Явления приводят к развитию идиопатического мегаколона, который чаще всего развивается в первые годы жизни ребенка.
Целесообразно минимизировать главное клиническое проявления копростаза – отсутствие самостоятельной возможности опорожнения кишечника. Это позволит предотвратить развитие каловой интоксикации и прогрессирование патологии.
Детская симптоматика имеет нарастающий характер:
1. Вздутие живота сопровождается схваткообразными болевыми ощущениями, распространяющимися на пупочную область, эпигастрий.
2. Отсутствие опорожнения, незначительное отхождение газов.
3. Рвота с характерными признаками интоксикации.
Признаки запоров у детей старшего возраста чаще основаны на функциональных расстройствах, незрелости или обезвоживании организма, недостаточности калия. Если копростаз является проявлением язвенной болезни, холецистита или гастрита, самостоятельное лечение запора крайне не рекомендуется.
Запор во время беременности
Копростаз при беременности вполне объясним, ведь в женском организме для развития патологии создаются благоприятные условия:
• снижается двигательная активность;
• изменяется эндокринный статус;
• возрастает сдавливание кишечника увеличивающейся маткой;
• проявляются неврогенные факторы в связи с перестройкой гормонального фона;
• ухудшается перистальтика гладкой мускулатуры толстой кишки из-за увеличения концентрации прогестерона.
Соблюдение всех профилактических манипуляций предупредит появление запоров, которые не только негативно отражаются на общем самочувствии, но и создают риск прерывания беременности. Ведь из-за копростаза, женщина вынуждена напрягать мышцы при дефекации, что создает значительную нагрузку на тонус матки.
Проблемы с дефекацией в пожилом возрасте

Копростаз у пожилых несет в себе алиментарные признаки, поскольку люди этой возрастной категории склонны к замедлению метаболизма. К факторам риска относится атрофия мышц тазового дна, передней брюшной стенки; гиподинамия, неполноценное питание с недостатком растительных волокон.
Коррекции рациона и увеличения подвижности – достаточно для ускорения обменных процессов и нормализации стула у людей пожилого возраста. В более сложных случаях врач назначает применение слабительного препарата (чаще – растительного происхождения).
Диагностика и лечение
Диагностика копростаза, включающая рентгенограмму, ректороманоскопию, ирригоскопию, колоноскопию, выявляет фрагменты кала, рассредоточенные по толстому кишечнику. Конкременты испражняются спонтанно, не полностью, и с соответствующими неприятными ощущениями.
Каловые массы, не эвакуированные из организма естественным путем, затрудняют жизнь пациенту, становятся причиной развития более опасных заболеваний. При появлении первых признаков обстипации следует обратиться в больницу и получить направление к гастроэнтерологу.
В большинстве случаев лечение ограничивается специальными физическими упражнениями и нормализацией рациона.
Консервативный подход заключается в применении всех видов клизм (особенно – сифонных); соблюдении соответствующей диеты, направленной на улучшение перистальтики кишечника; укреплении мышц брюшного пресса, тазового дна. Радикальный метод – брюшно-промежностная резекция толстой кишки.
Особенности питания при копростазе

Диета при копростазе предполагает прием здоровой пищи не реже 3 раз в день и имеет особенности:
1. Обязательно присутствие свежих фруктов и овощей с содержанием клетчатки. Организму необходимо достаточное количество витаминов, аминокислот, микроэлементов.
2. Контролировать, чтобы употребление очищенной воды без газа было не менее 1 литра.
3. Дополнительно ввести в рацион отвар ромашки и мяты – для улучшения перистальтики.
4. Важно отказаться от продуктов, способствующих раздражению слизистой оболочки и развитию гнилостных процессов в кишечнике.
5. Преимущество следует отдавать отварной, а не жареной пище.
Если при совместных усилиях сфинктеров, мышц брюшного пресса и тазового дна, дефекация не происходит, понадобится введение в рацион жирной рыбы. Благодаря наличию в ее составе масел можно добиться безболезненной дефекации без необходимости усиленного напряжения мышц. Сразу после употребления рыбы стенки кишечника станут более гладкими, и каловые массы переместятся к прямой кишке.
Систематическое употребление жидкой пищи – хорошая профилактика запора. Такое питание улучшает перистальтику, не позволяя перевариваемому химусу и каловым массам застаиваться внутри кишечника.
При острой форме копростаза эффективно помогает употребление осветленного свекольного сока перед сном, 1 ст. меда натощак или 250 мл нежирного кефира с добавлением перемолотых семян льна.
Постоянным употреблением вышеперечисленных средств удастся восстановить полноценное функционирование ЖКТ. Это позволит избежать катастрофических последствий в виде некроза стенок кишечника и незамедлительного хирургического вмешательства.
Комплексное лечение и профилактика копростаза должны осуществляться под наблюдением опытного специалиста. Он установит правильный диагноз, грамотно составит диету и при необходимости назначит необходимые медикаменты для каждого индивидуального случая.
Вы просматриваете раздел
Запор у детей , расположенный в большом разделе
Запор
Запор у детей – частое явление, так как вплоть до 10-12 лет желудочно-кишечный тракт все ещё развивается.
До этого периода он не устойчив к разного рода бактериям, формирует свою собственную положительную микрофлору. Реже встречается у подростков.
Чаще всего копростаз возникает у детей грудного возраста, особенно в период введения прикорма.
Но какие лекарства при этом им можно давать? Какие симптомы могут указывать на непроходимость кишечника?
…
Статьи из рубрики «Запор у детей»
Разделы в рубрике «Запор у детей»
Обтурационная кишечная непроходимость
У детей к обтурационной непроходимости наиболее часто ведут копростаз, аскаридоз, спайки и тяжи и редко — опухоли. За последние годы благодаря улучшению профилактической работы число детей с обтурационной формой кишечной непроходимости уменьшилось.
Оглавление:
- Обтурационная кишечная непроходимость
- Копростаз
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика
- Острая кишечная непроходимость у ребенка
- Классификация
- Причины кишечной непроходимости
- Симптомы
- Диагностика
- Лечение
- Резюме для родителей
- Посмотрите популярные статьи
- Ответить Не отвечать
- Помоги детям
- Полезная информация
- Обратитесь к специалистам
- Как убрать запоры у детей: симптомы, лечение и профилактика
- Запоры у детей: что это такое?
- Из-за чего может быть копростаз?
- Симптомы заболевания
- Как помочь ребенку, если он страдает недугом?
- Советы по профилактике
- Видео по теме
- Копростаз
- Описание:
- Симптомы Копростаза:
- Причины Копростаза:
- Лечение Копростаза:
- Куда обратиться:
- Лекарства, препараты, таблетки для лечения Копростаза:
- Копростаз при заболеваниях желудочно-кишечного тракта
- Что такое копростаз:
- Причины копростаза:
- Классификация причин копростаза:
- Копростаз при органических поражениях толстой кишки:
- Копростаз при дискинезиях кишечника:
- Принципы лечения первичных кишечных дискинезий:
- Как лечить кишечный копростаз у детского и взрослого населения?
- Код патологии по МКБ-10
- Симптомы болезни у взрослых и детей
- Причины развития
- Лечение копростаза
- Копростаз
- Что такое копростаз у человека?
- Копростаз: симптомы
- Причины и признаки копростаза
- Алиментарный копростаз
- Механический копростаз
- Токсический копростаз
- Рефлекторный копростаз
- Неврогенный копростаз
- Эндокринный копростаз
- Хронический копростаз
- Копростаз: лечение
- Медицинские препараты
- Копростаз: лечение народными средствами
- Диета при копростазе
- Запор у детей
- Запор у детей
- Классификация запора у детей
- Причины запора у детей
- Симптомы запора у детей
- Диагностика запора у детей
- Лечение запора у детей
- Прогноз и профилактика и запора у детей
- Запор у детей — лечение в Москве
- Cправочник болезней
- Детские болезни
- Последние новости
Копростаз наблюдают у детей всех возрастов, но у детей раннего и грудного возраста его встречают чаще. У детей раннего возраста копростаз, как правило, носит функциональный характер. Иногда причиной его могут быть трещины анального отверстия, пороки развития пищеварительного тракта (удлиненная сигмовидная кишка, болезнь Гиршпрунга и пр.).
Клиника и диагностика. Копростаз вызывает толстокишечную непроходимость. Сформированные в толстой кишке каловые комки постепенно увеличиваются в размерах, образуют конгломераты, затвердевают, превращаясь в каловые камни. Клиника кишечной непроходимости развивается постепенно. Вначале жидкое кишечное содержимое и газы обходят каловые камни, затем проходимость прекращается частично или полностью. Боли нарастают постепенно и носят схваткообразный характер. Рвота появляется не сразу. Она всегда с примесью зелени и желчи. Весь живот увеличивается в объеме. Через переднюю брюшную стенку определяют перистальтику расширенной кишечной петли. Кишечные шумы усилены в начальный период развития непроходимости, в дальнейшем в связи с утомлением кишки они усиливаются периодически. Брюшная стенка в момент перистальтики над местом препятствия становится напряженной. В остальное время живот мягкий и доступен глубокой пальпации. Над лоном или чаще в левой подвздошной области определяют плотное, бугристое, подвижное и безболезненное опухолевидное образование. Симптомы раздражения брюшины, если не присоединяется воспаление ее, отсутствуют.
Диагноз ставят на основании анамнеза, когда родители указывают на тенденцию к запорам у ребенка, и клинической картины. Диагноз уточняют с помощью пальцевого обследования прямой кишки, при котором в прямой кишке обнаруживают каловые камни. При необходимости проведения дифференциального диагноза с опухолью брюшной полости проводят ирригографию с бариевой взвесью.
Лечение начинают с консервативных методов. При наличии токсикоза выводят больного из этого состояния внутривенным введением жидкости и стабилизацией деятельности сердечно-сосудистой системы. Затем производят сифонную клизму 1 % раствором натрия хлорида во избежание каловой интоксикации. Общее количество солевого раствора для сифонной клизмы колеблется от 2 до 4 л. Задачей первой сифонной клизмы является восстановление частичной проходимости по толстой кишке и уменьшение интоксикации. Не следует стремиться к удалению калового камня в результате одной сифонной клизмы.
Чрезвычайно важна правильная методика проведения сифонной клизмы. Ребенка, особенно маленького, необходимо хорошо укутать и обложить грелками. При низком расположении калового камня, если не удается с помощью сифонной клизмы хорошо его отмыть, можно попытаться осторожно его размять и частично удалить пальцами. В сложных случаях допустимо через ректороманоскоп раздолбить каловый камень тупым металлическим зондом. Эта процедура требует большой осторожности.
После выведения из тяжелого состояния проводят обследование, направленное на выявление причины копростаза.
С целью профилактики копростаза больным рекомендуют прием стакана холодной воды натощак, кефира не менее 200 мл в день, вазелинового масла по 1 столовой или десертной ложке 3 раза в день. Улучшают состояние массаж живота по ходу толстой кишки, лечебная физкультура, направленная на укрепление передней брюшной стенки, растяжение анального отверстия. Важное значение имеет диетическое питание с включением в рацион большого количества овощей, фруктов, грубых каш, чернослива и пр.
К операции прибегают только в крайнем случае, когда все консервативные мероприятия исчерпаны, а непроходимость остается. Производят колостомию для ликвидации явлений непроходимости с последующим продолжением в случае необходимости консервативной терапии, направленной на удаление калового камня.
Источник: – это обстипация или же простым языком запор. Возникает из-за нарушения работы желудочно-кишечного тракта, когда задержка стула наблюдается более двух суток. Такая патология может возникнуть как у взрослых, так и у малышей. Лечение этого состояния проводится с помощью лекарственных препаратов или оперативного вмешательства.
Основным признаком развития такого заболевания является невозможность опорожнения кишечника самостоятельно. Кроме этого, возникают болевые ощущения, тяжесть в желудке и ухудшение общего состояния человека.
Диагностика осуществляется только в комплексе с лабораторными исследованиями. По ее результатам назначаются лекарственные препараты для приема внутрь, а также используют клизму. Если обследование показало наличие твердых каловых камней, тогда проводится операция. Копростаз имеет свой код по МКБ-10: К59.0.
Этиология
Существует довольно много факторов, которые могут спровоцировать развитие данной патологии.
Однако чаще всего это происходит по вине различных заболеваний, а именно:
- синдром раздраженного кишечника (СРК);
- дисбактериоз;
- патологическое увеличение некоторых отделов кишечника;
- развитие воспаления или наличие инфекций в кишечнике;
- сбои в работе желудочно-кишечного тракта.
Кроме этих заболеваний, есть и другие патологии, которые могут спровоцировать кишечную непроходимость, а именно:
- сахарный диабет;
- нарушение обменных процессов;
- язва желудка;
- холецистит;
- геморроидальные узлы различной локации;
- сердечные заболевания;
- интоксикация организма.
Копростаз (запор) может возникнуть у любого человека, и пожилые люди не исключение.
В этом случае причинами являются:
- процесс старения организма;
- многочисленные хронические патологии.
Причинами такого состояния у детей могут быть:
- аллергия на некоторые продукты питания;
- врожденные заболевания;
- непереносимость лактозы;
- рахит;
- неправильное питание;
- стрессы, связанные с семьей, детским садом или школой.
Также не исключается наследственная предрасположенность. Специалистами отмечено, что женская половина населения чаще страдает от подобного состояния, особенно при беременности.
Классификация
Заболевание может протекать в двух формах – острой и хронической.
Кроме того, в медицине разделяют несколько видов копростаза, в зависимости от причин его появления:
- функциональный;
- органический;
- аллергический;
- гиподинамический;
- медикаментозный;
- токсический;
- алиментарный;
- неврогенный;
- механический;
- интоксикационный;
- проктогенный;
- эндокринный.
Также есть еще идиопатический вид копростаза, но установить истинные причины его возникновения на сегодняшний день невозможно.
Симптоматика
У такой патологии специфические симптомы, поэтому квалифицированный врач поставит верный диагноз без проблем.
Самые явные признаки этого состояния следующие:
- редкие позывы к опорожнению кишечника;
- изменение консистенции каловых масс;
- сильные потуги при опорожнении;
- ощущение тяжести в кишечнике;
- тошнота и позывы к рвоте;
- учащенное сердцебиение;
- отказ от принятия пищи;
- бессонница;
- вздутие живота;
- болевые ощущения в брюшной полости;
- бледность кожи.
Любой из этих признаков может появиться и у взрослых, и у малышей, только у них проявление симптоматики будет не таким явным.
Диагностика
Обычно врач без особых проблем ставит правильный диагноз, однако, установить причину этого состояния сложнее.
Поэтому будут применяться различные комплексы диагностических процедур, а также:
- врач изучает перенесенные ранее болезни человеком;
- проводится сбор анамнеза;
- специалист пальпирует переднюю стенку брюшной полости;
- проводит пальцевое исследование прямой кишки.
Помимо этого, проводятся аппаратные и лабораторные исследования, а именно:
- анализ крови и мочи;
- копрография;
- тест на полимеразную цепную реакцию;
- ультрасонография органов желудочно-кишечного тракта;
- МРТ, КТ;
- биопсия;
- колоноскопия и ректороманоскопия;
- гастроскопия.
Однако в некоторых ситуациях по результатам этих обследований невозможно установить истинную причину, поэтому требуется консультация других узких специалистов.
Лечение
После того как диагноз копростаз поставлен, начинают лечение, которое включает в себя следующие методы:
- рекомендуется соблюдение диеты, которая индивидуальна для каждого пациента;
- назначаются медикаментозные средства для приема внутрь, а также ректальные слабительные свечи;
- очистительные клизмы;
- лечебный массаж;
- специальные гимнастические упражнения;
- рецепты народной медицины, но только с разрешения лечащего врача.
Если состояние пациента не улучшится спустя месяц лечения, тогда будет решаться вопрос о проведении оперативного вмешательства. В ходе операции будет удален каловый камень и часть кишечника, к которой он крепился.
Профилактика
Копростаз можно предупредить, соблюдая некоторые правила профилактики:
- отказ от вредных привычек;
- не переутомлять организм в физическом и эмоциональном плане;
- сбалансировать рацион питания;
- принимать лекарственные препараты, назначенные врачом;
- проводить своевременную терапию всех возникших патологий;
- один раз в год проводить профилактическое обследование организма.
Соблюдая эти меры профилактики, можно избежать появления запора, однако, будьте внимательны, поскольку копростаз имеет предрасположенность к рецидивам.
Запор (син. констипация, обстипация) – представляет собой нарушение отхождения каловых масс, т. е. их застой в кишечнике. Развивается подобное нарушение в независимости от возрастной категории и половой принадлежности, а также влечёт за собой ряд осложнений.
Хронический запор – это длительное существующее нарушение функционирования кишечника, при котором характерная симптоматика присутствует на протяжении 6 месяцев и более. От такого расстройства страдает практически каждый 3-й взрослый человек, а частота встречаемости у детей составляет 20%.
Спастический запор – нарушение акта дефекации, что обусловлено спазмами мускулатуры кишечника и вздутием живота. Такая форма запора может встречаться как у детей, так и у взрослых и в большинстве случаев обусловлена неправильным питанием или наличием хронических гастроэнтерологических заболеваний.
Атонический запор – это нарушение гастроэнтерологического характера, которое характеризуется ухудшением тонуса (атонии) участка прямой кишки. Как следствие этого происходит нарушение акта дефекации – запор и ухудшение функционирования желудочно-кишечного тракта.
Дивертикулы пищевода – патологический процесс, который характеризуется деформированием стенки пищевода и выпячиванием всех её слоёв в виде мешочка в сторону средостения. В медицинской литературе дивертикул пищевода также имеет ещё одно название – эзофагеальный дивертикул. В гастроэнтерологии на долю именно такой локализации мешковидного выпячивания приходится около сорока процентов случаев. Чаще всего патология диагностируется у представителей мужского пола, которые перешагнули пятидесятилетний рубеж. Но также стоит отметить, что обычно у таких лиц имеется один или несколько предрасполагающих факторов — язвенная болезнь желудка, холецистит и прочие. Код по МКБ 10 – приобретённый тип K22.5, дивертикул пищевода — Q39.6.
Источник: кишечная непроходимость у ребенка
Всем родителям, безусловно, знакомо такое явление, как боли в животе у ребенка. Чаще всего эти боли у малышей связаны со спазмами кишечника и быстро проходят самопроизвольно или при легком массаже (поглаживании) живота. Однако не стоит беспечно относиться к недомоганию ребенка и думать: «Само пройдет!» Иногда боли в животе являются симптомом такого грозного заболевания, как непроходимость кишечника.
Под острой кишечной непроходимостью понимают нарушение или полное прекращение продвижения содержимого пищеварительного тракта по кишечнику.
Классификация
Кишечная непроходимость может развиться у ребенка любого возраста, в том числе и у новорожденного.
Кишечная непроходимость может быть:
- врожденной и приобретенной;
- высокой и низкой;
- полной и частичной;
- обтурационной (за счет закрытия просвета кишки каким-либо образованием);
- странгуляционной (за счет сдавливания участка кишечника);
- динамической.
Причины кишечной непроходимости
Причинами кишечной непроходимости у детей могут быть:
- врожденная патология пищеварительного канала;
- заворот кишки;
- инвагинация (внедрение одной части кишки в другую с закрытием просвета);
- спайки в брюшной полости;
- опухоли в брюшной полости и в кишечнике;
- копростаз (скопление каловых масс в кишечнике);
- глистная инвазия.
Врожденная кишечная непроходимость связана с пороками развития органов пищеварительного тракта: удлинение участка кишечника (чаще это длинная сигмовидная кишка) или сужение просвета его.
Одним из вариантов врожденного сужения просвета является пилоростеноз: сужение жома на границе желудка и кишечника. Пилоростеноз затрудняет поступление молока в кишечник и уже в первые 2 недели жизни малютки проявляется обильной рвотой в виде фонтана.
У младенцев среди причин возникновения непроходимости могут иметь место индивидуальное нетипичное расположение кишечника или заворот петель его.
У новорожденных может возникать и еще одна форма непроходимости кишечника: мекониальный илеус . Он является вариантом обтурационной непроходимости: просвет кишки перекрыт меконием, каловыми массами новорожденного повышенной вязкости.
Копростаз, или скопление каловых масс в просвете кишечника, может привести к кишечной обтурационной непроходимости и у детей более старшего возраста. Причиной копростаза является снижение тонуса стенки кишечника и нарушение перистальтики. Он может отмечаться и при врожденном дефекте: удлиненной сигмовидной кишке. Копростаз может перекрывать просвет концевого участка тонкого кишечника или толстой кишки.
При развитии опухоли в просвете кишечника также постепенно перекрывается просвет – развивается обтурационная непроходимость.
Перекрыть просвет кишки и стать причиной непроходимости могут и глисты: аскариды или другие гельминты. Непроходимость за счет клубка глистов может быть полной и частичной. Помимо закупорки кишечника глистами, непроходимость в этом случае усиливает спазм кишки, вызванный выделяющимися токсинами гельминтов.
Причиной заворота кишки может быть спаечный процесс в брюшной полости после перенесенной хирургической операции. У подвижных, активных детей во время прыжка петля кишечника может заворачиваться за образованную спайку.
У грудничков частой причиной непроходимости кишечника является инвагинация : она возникает тогда, когда участок одной кишки входит в другую кишку. Инвагинация может произойти при заходе тонкой кишки в тонкую, тонкой кишки в толстую или толстой в толстую. Чаще инвагинация возникает у мальчиков во втором полугодии жизни. У детей после года этот вид заболевания встречается редко.
Причиной инвагинации является нарушенная перистальтика (волнообразные сокращения кишки для продвижения ее содержимого). Развивается инвагинация среди полного здоровья. Более склонны к возникновению этой патологии дети с повышенным питанием.
Вызвать нарушение перистальтики могут:
- незрелость пищеварительной системы;
- подвижная толстая кишка;
- ранний прикорм малыша или другие резкие изменения питания;
- кишечная инфекция.
Спайки могут сдавливать кишку и тем самым нарушать ее проходимость. В этом случае говорят о странгуляционной кишечной (спаечной) непроходимости . Она может развиться и в случае сдавливания кишки развивающейся в брюшной полости опухолью.
Одна из частых форм непроходимости у детей – динамическая непроходимость . Она бывает спастической и паралитической. При этом состоянии нет механической преграды в кишечнике. Непроходимость развивается вследствие нарушения моторики (перистальтики) кишечника (парез или паралич стенки кишечника) и развития спазмов. Причиной паралитической формы динамической непроходимости является недостаточный уровень калия в крови.
У грудничков и у новорожденных деток эта функциональная неполноценность пищеварительного тракта может возникать после родовой травмы, на фоне пневмонии, после операции на органах брюшной и грудной полости, при кишечных инфекциях. В старшем возрасте она чаще развивается при тяжелых заболеваниях за счет токсического воздействия (например, при сепсисе) и в послеоперационном периоде.
По степени выраженности непроходимость бывает полной и частичной. При частичной непроходимости просвет кишки сужен, но не перекрыт полностью (например, при динамической непроходимости) или же перекрывается каким-либо препятствием, но еще не полностью. Кишка остается частично проходимой для содержимого кишечника.
Кроме того, различают высокую непроходимость (возникает в тонком кишечнике) и низкую (непроходимым является толстый кишечник).
Симптомы
Клинические проявления заболевания различны:
- Выраженные боли в животе – это постоянный и наиболее ранний симптом. Вначале они носят схваткообразный характер, возобновляются каждые 10 минут. Возникают боли внезапно, иногда ночью, не имеют четкой локализации.
Повторяющиеся приступы боли связаны с перистальтикой кишечника, который пытается все-таки протолкнуть содержимое. Затем мышцы стенки кишки истощаются, процесс переходит в стадию декомпенсации, боль носит постоянный характер. На 2-3 сутки боли стихают, но это плохой прогностический признак.
- Задержка стула – тоже ранний признак при низкой непроходимости. При высокой непроходимости вначале заболевания стул может появиться, иногда даже многократный: происходит опорожнение кишки, находящейся ниже непроходимого участка.
При мекониальном илеусе стул отсутствует после рождения младенца.
В стуле могут отмечаться кровянистые выделения, характерные для инвагинации. В этих случаях приходится дифференцировать непроходимость от дизентерии.
При частичной непроходимости также может отмечаться жидкий стул с неприятным гнилостным запахом.
- Задержка газов, вздутие живота. При этом характерным является асимметричное вздутие: кишечник раздут выше уровня непроходимости. Иногда раздутая кишка ощущается врачом при ощупывании живота и даже видна на глаз.
- Характерна для непроходимости и многократная рвота. Иногда ей предшествует тошнота. Чем раньше появляется рвота, тем выше находится участок непроходимости. Вначале рвота носит рефлекторный характер за счет процесса в кишечнике, а затем она становится проявлением интоксикации организма.
При пилоростенозе рвота вначале отмечается примерно спустя 15 минут после кормления малыша, а затем временной интервал между кормлением и рвотой увеличивается за счет расширения желудка. Причем объем рвотных масс больше, чем объем выпитого молока (рвота «фонтаном»). Развивается обезвоживание, потеря массы тела.
Ребенок становится беспокойным, плачет, выражение лица страдальческое, отмечается усиленное потоотделение, выражена бледность кожных покровов.
Диагностика
Лечение
При возникновении у ребенка болей в животе необходима срочная консультация хирурга! Попытки самолечения чреваты тяжелыми последствиями вследствие упущенного времени и поздно начатого лечения.
При малейшем подозрении на непроходимость кишечника ребенок госпитализируется.
Лечение непроходимости может быть консервативным и оперативным.
Выбор метода лечения зависит от сроков обращения за медицинской помощью и формы непроходимости. Так, при врожденной непроходимости, при пилоростенозе, при мекониальном илеусе проводится оперативное лечение .
Хирургическое лечение проводится и при спаечной, наиболее тяжелой и опасной непроходимости. В особо тяжелых случаях иногда приходится выводить кишку на переднюю брюшную стенку.
При позднем обращении за помощью и развитии некроза (омертвения) кишки, во время операции удаляют пораженный участок кишечника. В случае развития перитонита проводится комплексное лечение, включающее антибактериальные препараты, дезинтоксикационную терапию, обезболивающие средства и витамины, общеукрепляющие средства и симптоматическое лечение.
При раннем обращении к врачу по поводу инвагинации (не позже 12 часов от появления первых симптомов) проводится консервативное лечение . С помощью специального аппарата нагнетают воздух в кишечник и пытаются расправить инвагинат под контролем рентгеновского аппарата.
Чтобы убедиться в том, что произошло полное расправление кишки, ребенок остается под наблюдением врача в стационаре. Избыточное количество воздуха из кишечника выходит через газоотводную трубку, введенную в прямую кишку. Проводится контрольное рентген-исследование с применением бариевой взвеси. Если инвагинация расправлена, то барий примерно через 3 часа попадает в начальный отдел толстой кишки, а позже выделяется с калом.
При глистной инвазии, вызвавшей непроходимость, если не удается консервативным путем снять спазм, вскрывают брюшную полость, и хирург пытается продвинуть клубок глистов по ходу кишечника. Если продвинуть его не удалось, то рассекают кишку для удаления гельминтов с последующим ушиванием стенки кишечника.
При динамической непроходимости проводится консервативное лечение: устранение причины, вызвавшей непроходимость. С этой целью проводятся:
- стимуляция перистальтики: различные виды клизм (сифонная, гипертоническая, очистительная); электростимуляция кишечника; назначение прозерина;
- восполнение недостатка калия;
- уменьшение нагрузки на желудочно-кишечный тракт: введение постоянного зонда в желудок и интубация кишечника.
Резюме для родителей
Непроходимость кишечника у детей – достаточно серьезная хирургическая патология, которая может привести даже к смерти ребенка. Причин для возникновения непроходимости много, как врожденных, так и приобретенных.
Своевременная диагностика и успешное лечение непроходимости возможны только при раннем обращении за медицинской помощью, поэтому при любых проблемах с пищеварением у детей, а тем более при внезапном появлении болей в животе, следует без промедления обращаться к врачу.
Посмотрите популярные статьи
Ответить Не отвечать
Помоги детям
Полезная информация
Обратитесь к специалистам
Телефон службы записи к врачам-специалистам Москвы:
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Адрес редакции:, г. Москва, 3-я Фрунзенская ул., 26
Источник: убрать запоры у детей: симптомы, лечение и профилактика
Запор у детей – частое явление, так как вплоть долет желудочно-кишечный тракт все ещё развивается.
До этого периода он не устойчив к разного рода бактериям, формирует свою собственную положительную микрофлору. Реже встречается у подростков.
Чаще всего копростаз возникает у детей грудного возраста, особенно в период введения прикорма.
Но какие лекарства при этом им можно давать? Какие симптомы могут указывать на непроходимость кишечника?
Запоры у детей: что это такое?
По МКБ 10 код запора – 59.0. Заболевание указывает на непроходимость кишечника, вызванную уплотнением каловых масс или малым в них содержанием влаги.
Является кишечным расстройством, когда дефекация у малыша грудного возраста бывает реже 3 раз в день, у детей от 3 лет – реже 1 раза в сутки, с 7 лет – реже 1 раза в 2 суток.
Условно запор у детей принято классифицировать на:
- функциональный (чаще всего бывает у грудничков и обусловлен неправильной работой толстого кишечника);
- органический (указывает на врожденные аномалии ЖКТ, которые затрудняют прохождение каловых масс);
- эпизодический (спровоцирован обезвоживанием организма, например, при повышении температуры или после инфекционного заражения);
- ложный (дефекация происходит редко, но без каких-либо затруднений, указывает на повышенную усваиваемость материнского молока и не является заболеванием);
- острый (является кишечным расстройством из-за нарушенного режима питания);
- хронический (повторное проявление острой формы на протяжении короткого периода времени).
Врачи уверяют, что чаще всего запор у детей возникает на фоне малого количества употребляемой воды, а также увеличения соотношения в рационе тяжелой белковой пищи.
Теперь вы знаете в общих чертах, что это такое.
Из-за чего может быть копростаз?
Основными причинами запора у детей грудного возраста являются:
- дисбактериоз;
- дисфункция кишечника;
- патологии толстой кишки;
- прорезывание зубов;
- недостаточная физическая активность ребенка.
Что касается прорезывание зубов, то запор в этом случае возникает на фоне увеличения активности кишечных ферментов, а вместе с этим – с ростом температуры тела (из-за этого ускоряется вывод влаги из организма).
Чаще всего это бывает у детей в возрасте старше 1,5 лет. Врачи в этом случае рекомендуют давать ребенку в небольших количествах киви, сливы, вареный чернослив (они богаты на клетчатку и способствуют выводу твердых каловых масс).
У детей более старшего возраста (ближе к школьному) запор возникает на фоне:
- увеличения в рационе белковой пищи;
- нарушения пищевого рациона (кушает много сладкого, отказывается от каши, супа);
- дисбактериоз;
- недостаточная физическая активность;
- избыточный вес;
- патологии ЖКТ;
- гастрит.
В отдельную категорию ещё относят так называемый интоксикационный запор, который является следствием отравления или употреблением в пищу слишком «тяжелой» еды, с которой детский кишечник попросту не может справиться.
Сейчас вы в курсе, из-за чего может быть копростаз у маленького ребенка.
Симптомы заболевания
- Основной признак того, что ребенок страдает запором – это задержки дефекации, слишком плотные и сухие каловые массы. В них также могут наблюдаться небольшие розовые вкрапления – это из-за механического повреждения слизистой прямой кишки при чрезмерном напряжении.
- Сам ребенок при этом неспокойный, часто плачет, может категорически отказываться от приема пищи.
- Температура тела при запоре чаще всего нормальная. Исключение – период прорезывания зубов. На фоне этого у ребенка может возникать и аллергическая реакция – это признак того, что через слизистую кишечника в кровь попадают токсины. Появляются акне, красная сыпь (похожая на потницу).
- Запор также может чередоваться с сильной диареей, когда стул становится водянистым с вкраплениями слизи. Это указывает на сильную интоксикацию, дисбактериоз или увеличение концентрации ацетона.
Как помочь ребенку, если он страдает недугом?
Если запор возникает на фоне введения прикорма, то это является следствием неправильно подобранного рациона. На этот счет желательно вовсе проконсультироваться с лечащим врачом. Но отказываться от прикорма не стоит.
- Вероятней всего, устранить проблему можно добавлением в пищу небольшого количества растительного масла (с 6-8 месяцев – 1 чайную ложку в сутки). И при этом не следует забывать об обильном питье. Причем от компотов, а тем более соков, следует полностью отказаться.
- В идеале – начинать со специальных детских каш на безглютеновой основе (безмолочные). Они легки для усваивания, не провоцируют обезвоживание, не влияют на микрофлору кишечника. В небольших количествах можно давать киви (лучше на ночь).
- В остальных случаях лучше пользоваться микроклизмами на масляной основе. Достаточно введения в задний проход буквально 1-3 миллилитров вазелинового или глицеринового масла, чтобы спровоцировать нормальную дефекацию. Расстройства кишечника при этом все-равно не возникнет, так как это масло не проникает через его стенки. Также можно использовать глицериновые свечи или специальные микроклизмы Микролакс.
Если же запор у ребенка возникает при искусственном вскармливании, то врачи рекомендуют попробовать другие молочные смеси, с минимальным содержанием белка. К сожалению, универсального искусственного прикорма, который подходит абсолютно для всех малышей, не существует – приходится подбирать опытным методом. Вместе с этим малышу можно давать пробиотики и пребиотики, но только по прямому указанию педиатра – это поспособствует нормализации микрофлоры кишечника.
Нередко запор возникает и при смешанном вскармливании, когда вводится первый прикорм.
Чтобы избежать проблем с кишечником, врачи рекомендуют придерживаться следующих правил:
- начинать прикорм не ранее чем с 4 месяцев (оптимальный вариант – с 6-7 месяцев);
- для начала вводят фруктовые соки, буквально по несколько капель на каждый прием пищи;
- количество прикорма увеличивают до 50 мл в сутки в течение следующих 3-4 месяцев;
- далее вводят в прикорм овощное пюре (сливочное или яблочное);
- мясо, творожки, яйца вводят только после 8-9 месяцев.
А вот в грудном молоке малышу отказывать не стоит. Отучать от груди следует где-то с 1-1,5 лет, не ранее.
Советы по профилактике
Основа профилактики запоров для детей – это:
- обязательное грудное вскармливание (основа пищевого рациона, как минимум, до года);
- ежедневные физические «нагрузки» (активные игры, детская гимнастика);
- массаж живота;
- приучение ребенка к дефекации по графику (можно практиковать примерно с 8-9 месяцев);
- составление индивидуального пищевого рациона (рекомендации на этот счет может выдать педиатр);
- минимум стрессов для малыша.
Но даже соблюдение всех этих рекомендаций не гарантирует, что ребенок не столкнется с непроходимостью кишечника.
Работа ЖКТ у малыша нормализуется примерно в 3-4 года, после чего он сможет кушать все то, что едят и родители (в рамках разумного, конечно же). До этого момента следует тщательно составлять его пищевой рацион, отсеивая из него те продукты, после которых возникает запор или расстройство кишечника.
Видео по теме
Мнение известного педиатра Евгения Комаровского о лечении запоров у детей:
У меня у обоих детей бывали запоры (старшая, 11лет, и сейчас не регулярно ходит в туалет). Дело в том, что оба малыша у меня родились не доношенными. В возрасте до 6 месяцев меня выручала резиновая трубочка. Как ей пользоваться меня научили в реанимации, где я была с детьми после родов. Через нее отходят газики, и потом появляется стул. Ну а постарше, уже нужно следить за питанием. Младшему помогают яблочки. Старшей — кефир.
Источник: копростаза (обстипация) является частым спутником заболеваний желудочно-кишечного тракта. Принято считать обстипацией задержку стула свыше 48 ч, а кроме того, регулярное неполное или затрудненное опорожнение кишечника с выделением менее 100 г кала.
Симптомы Копростаза:
Скопление каловых масс (чаще в терминальных участках тонкой или толстой кишки) сопровождается коликоподобной или резкой схваткообразной болью в животе. Нередко страдает общее самочувствие: появляется слабость, тошнота, рвота, бледность, повышается температура. При пальпации определяются плотное образование или каловые конгломераты по ходу кишечника.
Причины Копростаза:
Существует множество классификаций этиологических факторов копростаза. Чаще всего используется следующая.
Лечение Копростаза:
Важнейшим фактором является назначение адекватной диетотерапии. Диета должна быть физиологически полноценной, с нормальным содержанием всех основных нутриентов, витаминов, микроэлементов и минеральных веществ. При этом необходимо дополнительное введение в рацион механических и химических стимуляторов моторной функции кишечника, исключающее те продукты, которые вызывают усиление в кишечнике процессов брожения и гниения.
Куда обратиться:
Лекарства, препараты, таблетки для лечения Копростаза:
ЗАО «Московская фармацевтическая фабрика» Россия
Источник: при заболеваниях желудочно-кишечного тракта
Что такое копростаз:
Копростаз — это по другому запор, обстипация, является частым спутником заболеваний желудочно-кишечного тракта. Принято считать обстипацией задержку стула свыше 48 ч, а кроме того, регулярное неполное или затрудненное опорожнение кишечника с выделением менее 100 г кала.
Причины копростаза:
Основной причиной развития синдрома копростаза является нарушение деятельности толстого кишечника, которое проявляется в основном в виде секреторных и двигательных расстройств. Изменяется этапность формирования и продвижения каловых масс.
В толстом кишечнике активно секретируются бикарбонаты и ионы калия.
Просвет кишки при этом сужается, выражена глубокая и частая гаустрация.
Рефлекторное влияние на кишечник при органическом поражении желудка и гепатобилиарной системы часто приводит к возникновению копростаза.
Классификация причин копростаза:
Существует множество классификаций этиологических факторов копростаза. Чаще всего используется следующая.
• Механический копростаз (органические поражения толстой кишки).
• Неврогенный копростаз (функциональные и органические заболевания центральной нервной системы).
• Токсический копростаз (хронические интоксикации, в том числе лекарственными средствами).
• Копростаз при эндокринной патологии.
• Рефлекторный копростаз (при различных заболеваниях органов желудочно-кишечного тракта и малого таза).
Копростаз при органических поражениях толстой кишки:
Обстипация является одним из наиболее характерных симптомов врожденных аномалий развития толстой кишки — идиопатического мегаколона, болезни Гиршспрунга, подвижной слепой и сигмовидной кишках.
Копростаз при дискинезиях кишечника:
Дискинезию кишечника относят к функциональным заболеваниям, связанным прежде всего с изменениями нервной регуляции моторной функции толстой кишки. По типу моторных нарушений дискинезии делятся на гипер- и гипомоторные, по характеру возникновения — на первичные и вторичные.
Принципы лечения первичных кишечных дискинезий:
Лечение первичной дискинезии толстого кишечника должно осуществляться гастроэнтерологом совместно с психотерапевтом. Основной предпосылкой для полного выздоровления является адаптация организма к воздействию стрессорного агента.
• спазмолитики различных групп (в том числе холинолитики, а также адреномиметики, ганглиоблокаторы);
• местную терапию в виде масляных микроклизм, спазмолитических свечей.
• препараты разных групп, усиливающие моторику кишечника (мотилиум, цизаприд, дебрадат, координакс);
• желчегонные препараты (аллохол, фестал) и ферментные средства;
• калия хлорид в сочетании с витамином В1;
• антихолинэстеразные средства (прозерин, галантамин).
Источник: лечить кишечный копростаз у детского и взрослого населения?
Болезнь, которая выражается в виде систематических запоров длительностью более чем двое суток, называют копростаз.
Также к этому диагнозу относят случаи, когда опорожнение кишечника является затрудненным или высвобождение происходит в неполном объеме (единовременное количество кала менее 100 г).
Код патологии по МКБ-10
По международной классификации болезней копростаз имеет код К59,0.
Симптомы болезни у взрослых и детей
Больные с проблемами опорожнения испытывают такие симптомы:
- слабость,
- повышенная температура,
- тошнота,
- схваткообразная боль в области живота резкого характера,
- бледность кожных покровов,
- рвота,
- при обследовании кишечника обнаруживаются разрозненные твердые каловые комки по ходу толстого кишечника.
У детей симптомы нарушения нарастают медленно:
- рвота,
- вздутие живота,
- признаки интоксикации,
- задержка стула,
- схваткообразные боли,
- если образуется каловый камень, то может случиться непроходимость кишечника, которая будет заметна через симптомы:
- отсутствие кала,
- газы отходят в небольшом количестве,
- сильная боль в животе тянущего характера, со временем боль становится схваткообразной.
Причины развития
Поскольку правильное движение каловых масс, в значительной степени, зависит от здоровья толстого кишечника, то именно его заболевания, в большинстве случаев, инициируют копростаз. Это связано с тем, что расстройство секреторных функций и моторики кишечника способствуют созданию заторов.
При здоровом кишечнике объем каловых масс, примерно, соответствует количеству потребляемой пищи. Замедленное движение масс способствует опорожнению в малом объеме, созданию плотных каловых комков по ходу толстого кишечника.
Факторами, способствующими развитию хронических проблем опорожнения – копростазу, являются:
- болезни толстого кишечника органической природы,
- длительное применение лекарств, которое вызывает интоксикацию;
- нарушение в работе органов пищеварения,
- эндокринные патологии,
- поражения нервной системы органического характера,
- функциональные расстройства нервной системы,
- вынашивание ребенка создает условия для запора,
- заболевания половых органов женщины инициируют появление проблем с дефекацией,
- неправильное питание также является непосредственным фактором, создающим предпосылки к запорам;
- различные воздействия, ведущие к появлению токсинов в кишечнике.
Лечение копростаза
Для регулирования работы кишечника, специалист обследует пациента, чтобы обнаружить причину разлада функции опорожнения. Разрабатывается комплекс мероприятий индивидуального характера.
Если у больного есть заболевание, которое вызывает копростаз, то назначается лечение, направленное на улучшение состояния заболевшего органа или системы.
Больной получает рекомендации, как правильно организовать рацион. Подбор продуктов зависит от вида нарушения моторики.
Если нарушение функции кишечника гипермоторного характера, то показана бесшлаковая диета. Овощи и фрукты, особенно в сыром виде, вводятся в рацион постепенно, по мере улучшения здоровья кишечника.
При гипомоторном характере разлада функции кишечника:
- обогащают рацион продуктами, богатыми клетчаткой:
- тыква,
- морковь,
- помидоры,
- свекла,
- цветная капуста,
- кабачки;
- исключают из рациона жирные продукты и жареные блюда; подбирают только те продукты, что способствуют нормализации моторики кишечника:
- йогурт,
- кефир,
- молочные продукты с содержанием бифидобактерий;
- хлеб с содержанием отрубей,
- растительные масла.
При замедленном движении каловых масс показано применять слабительные средства. Рекомендуется пользоваться травными препаратами, в состав которых входит:
Если копростаз запущенной формы, то может возникнуть полная непроходимость кишечника. Такая проблема случается не только со взрослыми пациентами, но и в детском возрасте.
При раннем обращении пациента, с момента образования полной непроходимости, применяют консервативное лечение. Если больной обратился за помощью с большим опозданием, и уже наблюдается омертвение стенок кишечника, то специалист назначает оперативное вмешательство.
Источник: застой, при котором закупоривается толстый кишечник, называется копростаз. Происходит это из-за дефицита пищевых волокон, сидячего образа жизни или гиподинамии, избыточного веса и по другим причинам.
Что такое копростаз у человека?
Кишечные инфекции, плохое кровообращение, частое использование слабительных средств – всё это приводит к тому, что человек начинает испытывать трудности при опорожнении кишечника.
Многие даже не знают, что такое копростаз у человека. Хотя в последнее время случаи его возникновения перестали быть редкостью. Пищевые привычки современного человека приводят к тому, что пищеварительная система начинает работать иначе. Употребление фаст-фуда, полуфабрикатов и фруктов, обработанных химикатами, нарушает работу не только пищеварительной системы, но и всего организма, в целом. Ведь всем известно, что все системы взаимосвязаны и, если сбой идет в одном месте, то и остальные органы начинают работать не так, как раньше.
Копростаз: симптомы
Сбитый режим питания обязательно скажется на моторной функции кишечника. Если человек поздно встает, у него нарушается работа гастроилеоцекальный рефлекса, а это значит, что каловые массы по кишечнику двигаются, но дефекация не происходит.
Для того чтобы опорожнение происходило своевременно и при этом каловый застой не отражался на здоровье, необходимо также употреблять не меньше литра воды в день. Большое значение имеют физические нагрузки. В последнее время люди перестали двигаться. Дети все передвижения совершают бегом, с возрастом эта активность проходит, движений становится все меньше, и появляются проблемы со здоровьем. Копростаз симптомы: боль в животе, тошнота, запор, изжога и проблемы с кожей.
Причины и признаки копростаза
Иногда запоры возникают из-за того, что, в силу обстоятельств, человеку пришлось подавить позывы на дефекацию, Ведь дефекация – это сложный условно-рефлекторный акт, при котором работают брюшной пресс, анальные сфинктеры и рецепторы прямой кишки. Останавливать рефлексы, подавлять их – это шаг против природы. Культура не позволяет нам делать всё, что хочется организму в любое время, поэтому мы постоянно подавляем свои рефлексы, называя это воспитанием. Но у воспитания есть свои минусы, идти против природы – нарушить работу всего организма.
Причины и признаки копростаза описаны во многих медицинских энциклопедиях. Признаки – это отсутствие стула в течение определенного времени, боль в животе, дерматологические проблемы и так далее. Причины возникновения копростаза в основном в нарушении режима питания и включение в рацион, рафинированных продуктов, которые не дают работу пищеварительной системе.
Алиментарный копростаз
Современные люди в основном употребляют рафинированные продукты, которые практически лишены клетчатки. Это приводит к тому, что стимуляции моторики кишечника пищей нет. Алиментарный копростаз возникает у людей с неправильным жевательным аппаратом. Для того чтобы пищеварительная система работала, так как надо, желательно отказаться от рафинированной пищи и следить за режимом дня, то есть употреблять пищу в определенное время и стараться проявлять физическую активность.
Механический копростаз
Когда растягивается прямокишечная ампула, активируется рефлекс дефекации. Слаженная работа циркулярных мышц сфинктеров и брюшного пресса позволяет эвакуировать каловые массы из кишечника. Если человек не имеет возможности осуществить опорожнение кишечника, то он может напрячь мышцы ануса и тазового дна, в результате чего дефекация не произойдет. Если в ближайшее время не найти возможность опорожнить кишечник, каловые массы растянут прямую кишку. А если часто подавлять акт дефекации – рецепторы кишечника утратят свою чувствительность.
Механический копростаз приводит к тому, что у человека цвет лица становится землистым, на языке появляется налет, а также возникают признаки нормохромной анемии.
Токсический копростаз
Если у человека пропал аппетит, его не интересуют даже любимые блюда, появилась слабость и повышенная утомляемость, мучают частые головные боли, то это значит, что надо идти за помощью к врачу. Токсический копростаз возникает при хронической интоксикации лекарствами, тяжелыми металлами, а также, когда человек много курит и принимает алкоголя. Ртутная или свинцовая интоксикации нередко связаны с работой, для того чтобы выявить вредные вещества в организме, необходимо сдать кровь и мочу на анализ.
Рефлекторный копростаз
Нарушение водно-электролитного баланса приводит к появлению таких заболеваний, как рефлекторный копростаз, различным дерматологическим проблемам и сбоям в работе пищеварительной системы. Поскольку в толстом кишечнике образуются ионы калия, гипокалиемия приводит к копростазу. Такое случается при почечной недостаточности и при сердечных заболеваниях.
Неврогенный копростаз
Патологии периферической и центральной нервной систем нередко осложняются неврогенным копростазом. Шизофрения, нервная анорексия, депрессивная фаза пресенильного и маниакально-депрессивного психозов сопровождаются обстипацией. Люди с такими психическими заболеваниями обращаются к врачам, обычно к гастроэнтерологам. В результате обследования выявляется, что проблемы с опорожнением кишечника возникают из-за срыва механизмов нервной регуляции функций кишечника.
Эндокринный копростаз
Такие заболевания, как гипотиреоз, акромегалия и гиперпаратиреоз нередко проявляют себя задержкой стула. Эндокринный копростаз необходимо лечить вместе с гастроэнтерологом и эндокринологом, только их совместный труд даст хороший результат. Лечение данного заболевания невозможно без коррекции эндокринного статуса. Для того чтобы восстановить функционирование толстой кишки необходимо соблюдать диету, назначенную врачом.
Хронический копростаз
Для того чтобы заболевание не приобрело хроническую форму, необходимо своевременно обращаться к врачам и проходить качественное обследование. Хронический копростаз возникает из-за того, что человек не обращает внимания на частые запоры, ему кажется, что всё пройдет само. Дни переходят в недели, потом в месяцы, проблема не решается и сама по себе не уходит, появляются осложнения, при которых страдает не только пищеварительная система, но и весь организм в целом.
Копростаз: лечение
Для того чтобы вылечиться об любого заболевания, необходимо время от времени ходить в поликлинику и проходить обследование. Копростаз лечение осуществляется чаще всего гастроэнтерологом. Однако, все зависит от того, что стало причиной появления заболевания. Для этого в первую очередь необходимо посетить терапевта, сдать анализы, а уже потом будет ясно, в какую сторону двигаться дальше.
Медицинские препараты
В зависимости от причины появления копростаза назначаются определенные медицинские препараты. Бывает, что от этого заболевания можно избавиться элементарной диетотерапией и небольшими физическими нагрузками. Нередки случаи появления копростаза, который появился в результате употребления медикаментов.
Копростаз: лечение народными средствами
Природа дарит нам свои богатства, а люди, чаще всего не знают, как ими воспользоваться. Копростаз лечение народными средствами вполне возможно, если заболевания не приобрело хроническую форму. Для того чтобы наладить работу кишечника, необходимо пить воду. С утра натощак стакан холодной воды, можно с ложкой меда, позволят запустить работу организма и наполниться энергией утра. На ночь можно выпить свекольного сока, разбавленного с водой. Также для кишечника полезно льняное семя, которое нужно перемолоть и добавлять в кефир.
Диета при копростазе
О человеке можно судить, проанализировав его образ жизни. То, что мы едим, пьем, сколько двигаемся, ярко нас характеризует. Нельзя кушать всё, что под руку попадется, необходимо соблюдать не только режим питания, но всегда думать, что и для чего мы едим. Хотим наполниться энергией с утра – свежий овощной или фруктовый сок, овсяная каша и маленький кусочек шоколада обеспечат хорошее настроение и заряд бодрости. Надо избавиться от жира, придется отказаться от мучных и сладких блюд, а также от употребления пищи после шести вечера. Хочется нарастить мышцы – необходимо налегать на белки. Диета при копростазе – это употребление в пищу большого количества клетчатки, свежих продуктов, которые заставляют кишечник работать. Не стоит забывать о воде. Литр чистой воды обеспечит правильную работу организма и восстановит водно-электролитный баланс.
Источник: у детей
Запор у детей – затруднение процесса опорожнения кишечника, отсутствие самостоятельного стула в течение суток и более. Проявлениями запора у детей может служить урежение частоты дефекации, твердая консистенция стула, напряжение или беспокойство ребенка при дефекации. Для выяснения причин запора детям может проводиться ректальное пальцевое исследование, УЗИ, эндоскопия, рентгеноконтрастное исследование кишечника, анализы кала. Основными принципами лечения запоров у детей являются: выработка рефлекса на дефекацию, диетотерапия, физическая активность, массаж, медикаментозная терапия, физиотерапия, при необходимости – постановка клизм.
Запор у детей
Запор у детей – нарушение эвакуаторной функции кишечника, заключающееся в увеличении интервалов между актами дефекации, изменении характера стула либо систематическом недостаточном опорожнении кишечника. Запоры представляют актуальную проблему педиатрии и детской гастроэнтерологии: ими страдает 15-30% детей, при этом дошкольники в 3 раза чаще. Высокая распространенность запоров среди грудных детей обусловлена низким уровнем естественного вскармливания, увеличением случаев перинатального повреждения ЦНС, пищевой аллергии; среди детей старшего возраста – неправильным питанием, стрессами, гиподинамией. Регулярные запоры негативно влияют на рост и развитие ребенка, ухудшают качество жизни, приводят к различного рода осложнениям.
Классификация запора у детей
Учитывая полиэтиологичность нарушения функции кишечника, выделяют следующие формы запоров у детей:
- алиментарные запоры, связанные с неправильным пищевым режимом
- функциональные дискинетические запоры, обусловленные нарушением моторики толстой кишки (спастические и гипотонические). Спастические запоры у детей характеризуются отхождением плотных фрагментированных каловых масс («овечьего» кала), гипотонические – задержкой стула на 5-7 суток с последующим отхождением кала в виде цилиндра большого диаметра.
- органические запоры, обусловленные анатомическими причинами
- условно-рефлекторные запоры, вызываемые нервно-психогенными причинами
- интоксикационные запоры, связанные с токсическими воздействиями
- эндокринные запоры, обусловленные нарушениями гормональной регуляции
- ятрогенные (медикаментозные) запоры
В зависимости от выраженности проявлений, в течении запора у детей различают компенсированную, субкомпенсированную и декомпенсированную стадии, которые требуют дифференцированной лечебной тактики. На компенсированной стадии дефекация происходит 1 раз в 2–3 дня; ребенок жалуется на боли в животе, неполное опорожнение кишечника, болезненную дефекацию. Для субкомпенсированной стадии типична задержка стула от 3 до 5 дней, абдоминальные боли, метеоризм. Нередко дефекация происходит только после приема слабительных или постановки очистительной клизмы. При декомпенсированной стадии задержка стула составляет до 10 и более суток. Для опорожнения кишечника приходится прибегать к постановке гипертонической или сифонной клизмы. Характерны эндогенная интоксикация, энкопрез, пальпация каловых камней по ходу кишечника.
Причины запора у детей
Алиментарные запоры у детей могут развиваться при различных вариантах нарушения питания: неполноценной диете, гиповитаминозе, дисфункции пищеварительных желез, недостаточном питьевом режим, раннем переводе на искусственное вскармливание и др. Если ребенок получает недостаточное количество грудного молока (при гипогалактии у матери, вялом сосании, расщелинах губы и неба, срыгивании), отсутствие стула расценивается как ложный запор или псевдозапор.
Временная задержка стула (преходящий запор) часто отмечается у детей в период острых лихорадочных состояний в связи с обезвоживанием каловых масс вследствие высокой температуры, потливости, рвоты.
Органические запоры у детей связаны с анатомическими дефектами — пороками развития различных отделов толстого кишечника. Среди врожденных причин органических запоров у детей встречаются долихосигма, болезнь Гиршпрунга, атрезия прямой кишки, эктопия заднего прохода и др.; среди приобретенных анатомических изменений — полипы, опухоли, рубцы аноректальной области, спаечная болезнь, гельминтозы.
В большинстве случаев запоры у детей носят функциональный характер. В формировании дискинетических запоров у детей особую роль играет гипоксически–ишемическое и травматическое поражение ЦНС, которое чаще всего клинически проявляется гипертензионно–гидроцефальным синдромом. Гипотонические запоры встречаются у детей на фоне рахита, гипотрофии, хронического гастродуоденита, язвенной болезни, миастении, малоподвижного образа жизни, длительного постельного режима. Спастические запоры могут развиваться у детей с лактазной недостаточностью, детским церебральным параличом, нервно-артритическим диатезом. При дисбактериозе у детей запор возникает вследствие нарушения состава нормальной кишечной флоры, продуцирующей молочную кислоту и стимулирующей кишечную моторику.
Условно-рефлекторные запоры у детей могут встречаться при пеленочном дерматите, анальных трещинах, парапроктитах, свищах прямой кишки. Психогенный запор у детей может возникать при насильственном отлучении от груди, принудительном приучении ребенка к горшку, неудобствах посещения общественного туалета в детском саду или школе. Если акт дефекации сопровождался болезненностью, или посещение туалета было психологически некомфортным, ребенок может игнорировать позывы к дефекации. В этом случае кал накапливается в прямой кишке, за счет всасывания воды становится еще более твердым, что вызывает еще большую болезненность опорожнения кишечника и усугубление запора у детей.
Интоксикационные запоры у детей развиваются при острой или хронической интоксикации ядовитыми веществами, инфекционно-токсические – при дизентерии, неспецифическом язвенном колите. Запоры эндокринного генеза у детей могут быть связаны с гипотиреозом, микседемой, сахарным диабетом, гигантизмом, феохромоцитомой, надпочечниковой недостаточностью. К запорам у детей может приводить бесконтрольное использование некоторых лекарственных препаратов – энтеросорбентов, ферментов, мочегонных, препаратов железа и пр. Частая постановка клизм и прием слабительных приводят к угнетению собственного рефлекса на опорожнение кишечника.
Симптомы запора у детей
Запор у детей может проявляться кишечными (местными) и внекишечными (общими) симптомами. К местным проявлениям относятся: редкий ритм дефекации или отсутствие стула, изменение консистенции каловых масс, ощущение неполного опорожнения кишечника после похода в туалет, боль и вздутие живота, наличие примеси крови в кале, боль при дефекации, парадоксальное недержание кала.
Нормальная частота стула у детей изменяется с возрастом. Так, у новорожденных, получающих грудное вскармливание, частота дефекаций совпадает с количеством кормлений (6-7 раз в сутки). С возрастом происходит уменьшение кратности стула, и к 4–6 месяцам (времени введения прикормов) ритм дефекаций уменьшается до 2-х раз в сутки. У детей, получающих искусственное вскармливание, стул обычно бывает не чаще 1 раза в сутки. С возраста 1 года и старше частота стула у ребенка должна составлять 1-2 раза в день. Более редкий ритм опорожнения кишечника у детей расценивается как запор.
До 6 месяцев нормальная консистенция каловых масс — кашицеобразная; с 6 месяцев до 1,5-2 лет кашицеобразная или оформленная. Наличие у ребенка очень твердого кала в виде «шариков» или «плотной колбаски», частый оформленный стул маленькими порциями – также свидетельствуют о запоре.
Вследствие копростаза у ребенка возникают кишечные колики, метеоризм, чувство давления в области ануса. Беспокойство ребенка и боль при дефекации обусловлены перерастяжением стенки кишки плотными каловыми массами большого диаметра, что нередко травмирует слизистую анального канала. В этих случаях в стуле часто присутствует небольшое количество алой крови в виде прожилок. Энкопрез (каломазание, парадоксальное недержание кала) обычно развивается после предшествующей длительной задержки каловых масс.
Кроме местных проявлений, у детей, страдающих запорами, отмечаются внекишечные проявления, свидетельствующие о каловой интоксикации. К ним относятся общая слабость, утомляемость, головная боль, раздражительность, анорексия, тошнота, анемия, бледность кожных покровов, склонность к появлению гнойничковых высыпаний и акне.
Накопление в просвете кишки каловых масс, расстройство питания ее слизистой оболочки, нарушение микрофлоры кишечника может способствовать развитию колита, что вызывает еще большее усиление запора у детей. Кроме этого, упорные запоры у детей могут привести к выпадению прямой кишки.
Диагностика запора у детей
Обследование детей, страдающих запорами, должно проходить с участием педиатра, детского гастроэнтеролога или проктолога. Из анамнеза уточняется время начала и динамика заболевания, частота и консистенция стула. При осмотре выявляется вздутие живота, при пальпации определяются каловые камни по ходу сигмовидной кишки. В процессе пальцевого исследования прямой кишки производится оценка стояния ампулы, силы сфинктера, исключаются органические пороки развития.
Методы лабораторной диагностики при запорах у детей включают исследование кала на дисбактериоз, копрологию, яйца гельминтов; общий и биохимический анализ крови. В рамках комплексной оценки состояния ЖКТ детям может быть показано УЗИ поджелудочной железы, печени, желудка с проведением водно–сифонной пробы, ЭГДС. С целью обследования состояния дистальных отделов толстого кишечника выполняется ультрасонография толстого кишечника.
Окончательная оценка структурного и функционального состояния кишечника возможна после проведения рентгенологического обследования: обзорной рентгенографии брюшной полости, ирригографии, рентгенографии пассажа бария по толстому кишечнику. Для детального изучения моторной функции кишечника проводится энтероколоносцинтиграфия.
Эндоскопия у детей с запорами (ректороманоскопия, колоноскопия) выполняется для осмотра слизистой оболочки и забора эндоскопической биопсии. Нарушения функции аноректальной зоны и анального сфинктера выявляются путем выполнения манометрии и сфинктерометрии.
Учитывая, что у детей, страдающих запорами, часто имеется нарушение нервных регуляторных механизмов целесообразно обследование у детского невролога с ЭхоЭГ, ЭЭГ.
Лечение запора у детей
Ввиду того, что запор у детей всегда вторичен по отношению к ведущей причине, в рамках данного обзора возможно говорить лишь об основных направлениях лечебной работы. В некоторых случаях для нормализации физиологических отправлений достаточным оказывается изменение характера питания ребенка, активизация физической активности, увеличение питьевого режима. В рационе грудных детей, страдающих запорами, должны присутствовать фруктовые и овощные пюре; у старших детей — кисломолочные продукты, пищевые волокна, клетчатка. Чрезвычайно важным аспектом лечения запоров у детей является выработка условного рефлекса на дефекацию.
С целью ликвидации гипотонии кишечника назначаются курсы массажа с элементами ЛФК. Физиотерапевтическое лечение запоров у детей включает гальванизацию (при гипотонии), импульсные токи, электрофорез, парафиновые аппликации на область живота (при гипертонусе). Положительный результат при функциональных запорах у детей дает иглорефлексотерапия. При психогенных запорах детям может потребоваться помощь детского психолога.
Медикаментозная терапия при запорах у детей может включать назначение слабительных (лактулоза, сеннозиды, свечи с глицерином), спазмолитиков (папаверин, дротаверин), прокинетиков (домперидон), пробиотиков. В ряде случаев назначаются короткие курсы клизм (очистительных, гипертонических, масляных).
Прогноз и профилактика и запора у детей
При устранении предрасполагающих причин и выполнении индивидуальных рекомендаций происходит нормализация режима дефекации и характера стула. В противном случае запор у детей может принимать хроническое течение и сопутствовать им уже во взрослой жизни. При склонности детей к запорам обязательно проведение медицинского обследования; недопустимо самолечение, особенно с применением слабительных и клизм. Остро развившийся запор у детей может являться признаком кишечной непроходимости и других состояний, угрожающих жизни.
Меры профилактики запоров у детей должны включать грудное вскармливание, ежедневные занятия гимнастикой, курсы массажа, сбалансированное питание, приучение ребенка к дефекации в определенное время, создание благоприятной психологической атмосферы. Необходимо обязательное выявление и устранение причины, приведшей к запорам.
Запор у детей — лечение в Москве
Cправочник болезней
Детские болезни
Последние новости
- © 2018 «Красота и медицина»
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Источник:


