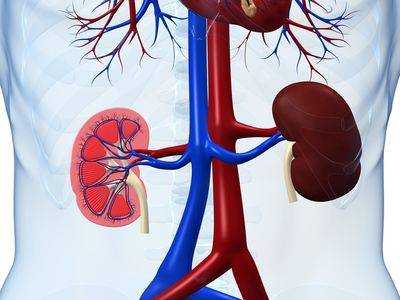
Гломерулонефрит – хроническое или острое заболевание почек инфекционно-аллергического характера. Нарушение происходит вследствие воспалительных процессов в клубочках органа. Гломерулонефриту подвержены дети школьного возраста (чаще – мальчики). Если затянуть с лечением, заболевание будет прогрессировать, приводя к серьезным осложнениям. И назначенная доктором комплексная терапия включает в себя не только прием лекарственных препаратов и прохождение физиопроцедур, но и соответствующую диету.
Диета при гломерулонефрите помогает больным восстановить силы после лечения и исключить «опасные» продукты, которые негативно скажутся на работе почек. И правильное питание особенно важно для маленьких пациентов!
Гломерулонефрит – сложное заболевание с многоступенчатым лечением. И врачи всегда назначают больным с таким диагнозом диету № 7. Причем специалисты рекомендуют данный режим питания не только пациентам с гломерулонефритом, но и тем, у кого диагностировано нарушения оттока мочи – отличная профилактика болезней почек!
Содержание
- 1 Показания и цели лечебного питания
- 2 Общие характеристики лечебного питания
- 3 Что нельзя есть?
- 4 Что можно есть?
- 5 Как выглядит меню?
- 6 Ассортимент блюд при гломерулонефрите
- 7 Фитотерапия
- 8 Диета при гломерулонефрите
- 9 Питание при гломерулонефрите у детей
- 10 Диета при гломерулонефрите
- 11 Диета при гломерулонефрите
- 12 Диета при гломерулонефрите: особенности, меню, рецепты
Показания и цели лечебного питания
Почки – это тот «фильтр», что очищает кровь и другие биологические среды. При заболевании органов процессы эти нарушаются, что неминуемо ведет к ухудшению здоровья. Лечебное питание при гломерулонефрите в комплексе с медикаментозной терапией направлено на устранение заболевания.
Диета № 7 показана маленьким пациентам:
- с первых дней острого гломерулонефрита с почечной недостаточностью;
- при хроническом гломерулонефрите с почечной недостаточностью;
- после разгрузочных дней при тяжелом течении гломерулонефрита.
Не стоит недооценивать роль правильного питания при лечении заболеваний почек. В реабилитационный период важно следить за рационом ребенка. Врач назначает лечебное питание детям с целью:
- максимального щажения почечных функций;
- ослабления гипертензии;
- снижения отечности;
- улучшения выведения из организма продуктов обмена.
Если следовать рекомендациям доктора относительно питания, выздоровление пойдет быстрее.
Общие характеристики лечебного питания
Диета при гломерулонефрите назначается врачом. Задача мамы пациента – следить, чтобы рекомендации четко соблюдались. И лечебный рацион не подразумевает того, что ребенок будет голодать – меню диеты № 7 сбалансировано, чтобы больной получал все нужные вещества, не нагружая при этом ослабленные почки.
Меню пациентов с гломерулонефритом по большей части должно включать в себя растительные и молочные продукты.

Общая характеристика меню:
- Значительно сокращается потребление белка (в основном – животного происхождения) – до 1-1,2 г/кг.
- Сокращается (или полностью убирается) потребление соли.
- Питание – дробное, 5-6 раз в сутки.
- Калорийность меню – до 2800 ккал/сут.
- Контроль за потребляемой жидкостью с учетом диуреза. Специально ограничивать ребенка в питье не нужно – бессолевая диета снижает жажду.
- Нельзя допускать переедания или голода.
Если до этого ребенок привык питаться по-другому, объясните ему, что мера эта необходима. Еще долгое время маленького пациента придется ограничивать в потреблении некоторых продуктов, иначе заболевание не уйдет.
Если сомневаетесь, можно или нет ребенку определенный продукт, проконсультируйтесь с врачом! Организм пациента ослаблен и нельзя допустить «перегрузки» почек.
Что нельзя есть?
Следите за тем, что ест ребенок! Уберите из меню:
- соленое;
- копченое;
- острое;
- бобовые;
- хлеб из очищенной муки;
- сыр любых сортов;
- молочные супчики, мясные бульоны;
- выпечку из слоеного и сдобного теста;
- жирное мясо;
- некоторые овощные культуры – капусту, щавель, чеснок, свежий лук;
- минеральную воду;
- орехи и семечки;
- мороженое и шоколад.
Что можно есть?
Список продуктов, разрешенных при гломерулонефрите, достаточно широк. Сюда входят:
- овощные и фруктовые супчики;
- бессолевой хлеб;
- нежирное мясо (индейка, курица, телятина);
- молочные продукты (сметана, молоко, ряженка, кефир);
- крупы и безбелковые макароны;
- овощи и фрукты (полезны – картофель, бананы, курага);
- яйца.
Важно учитывать не только то, что можно потреблять, но и количество этого продукта. Мясных блюд должно быть не более 60 г, картофеля – не более 200 г, овощей – около 500 г.
Как выглядит меню?
Думаете, что из разрешенных продуктов нельзя приготовить ничего вкусного для детей? Нет, лечебная диета при гломерулонефрите может быть не только полезной.
Основы приготовления блюд пациентам с гломерулонефритом:
- Пищу лучше варить и запекать. Если жарите, то воздержитесь от добавления большого количества масла.
- Соль при необходимости замените небольшим количеством лимонного сока.
- Вместо шоколада и сладкой выпечки предложите ребенку мед.
Разнообразьте рацион ребенка – это реально. Примерное меню выглядит так:
- Завтрак – крупяная кашка, овощной салатик, чай с медом (можно ограничится 2-3 яйцами всмятку или омлетом). Чуть позже ребенку предложите в качестве перекуса фрукты (яблоки, например, можно запечь).
- Обед – овощной супчик, отварная птица и картофельное пюре на воде. Обязательны напитки – компот или травяной отвар.
- Полдник – фрукты, напиток.
- Ужин – овощной или фруктовый салат, пюре, напиток. На ночь для лучшего пищеварения давайте ребенку стакан ряженки или кефира.
Соблюдение диеты – важный этап в лечении заболеваний почек. При правильном питании пораженные участки почек восстанавливаются гораздо быстрее.
Это одна из наиболее тяжелых форм заболеваний почек у детей, при которой в процесс вовлекаются многие органы, системы и все виды обмена.
Чаще всего возникает как осложнение после детских инфекций (скарлатины и др.), ангины, гриппа, ОРВИ и др.
Лечению этих заболеваний, в том числе и питанию при них, надо уделять большое внимание.
Основные принципы диетолечения — это обеспечение щадящего режима заболевшему органу, восстановление водно-солевого обмена в организме и кислотно-основного состояния. Лечебное питание строится с учетом основных механизмов развития заболевания и определяется его формой, степенью активности патологического процесса, возрастом ребенка и его общим состоянием.
В больнице ребенок находится в период самой высокой активности болезни, и его общее состояние в это время всегда тяжелое. Поэтому в начальной стадии заболевания и в период выраженного проявления его применяется диета, предусматривающая строгое ограничение соли, белка животного происхождения и жидкости.
После выписки из больницы ребенок должен получать преимущественно молочно-растительную пищу. Это является непременным условием благоприятного течения заболевания и полного исчезновения неблагоприятных изменений в моче. Столь длительное пребывание на диете не наносит ущерба росту и развитию ребенка ввиду полного удовлетворения его возрастных потребностей в основных пищевых веществах и энергии.
В набор продуктов включаются молоко, сметана, яйца, кефир, различные крупы, картофель, фрукты, овощи, соки, сахар, варенье, мармелад, пшеничный хлеб. Расширение диеты и постепенное включение поваренной соли в рацион питания допускается лишь спустя 1—2 месяца при условии, что в течение этого времени наблюдалось вполне удовлетворительное общее состояние ребенка и нормальное артериальное давление, отечность тканей не возобновлялась, патологические изменения в моче были минимальными и не имели тенденции к ухудшению.
Диета расширяется постепенно за счет введения в рацион отварного мяса и рыбы, творога, растительного и сливочного масла, пшеничного хлеба. Поваренную соль вводят в суточный рацион начиная с 1 г, затем на протяжении 6—8 месяцев ее количество доводят до 5—6 г, учитывая возраст ребенка.
В период расширения диеты из нее исключают мясные, рыбные и грибные бульоны, копчености, сильно посоленные продукты, жареные блюда, шоколад, кофе, какао, цитрусовые, клубнику, малину, землянику. Ассортимент блюд и примерное суточное меню, которые могут быть предложены ребенку, страдающему гломерулонефритом, представлены ниже.
Ассортимент блюд при гломерулонефрите
Завтрак
Картофельное и овощное пюре, рагу, макароны, молочные каши, яйца, творог, чай с сахаром.
Обед
Крупяные, картофельные и молочные супы, щи из свежей капусты, борщ, свекольник. Паровые котлеты с отварным картофелем, вареное мясо с тушеным картофелем, овощами, тефтели, вареная кура, вареная рыба, крупяные запеканки, овощные и картофельные котлеты, фруктовый плов, каши, макароны. Компоты, кисели, свежие фрукты, соки, напитки из шиповника или лимона.
Полдник
Печеный картофель с маслом, печеные яблоки с сахаром, фрукты, соки, молоко.
Ужин
Блинчики, макароны с неострым сыром, творог, каши, картофельные зразы.
Примерное суточное меню для детей 8—12 лет при гломерулонефрнте, г Первый завтрак
Творог со сметаной (75)
Яйца (1 шт.)
Чай с молоком (150)
Хлеб пшеничный с маслом (50/7)
Второй завтрак
Картофель печеный с маслом (100/10)
Напиток из шиповника (100)
Обед
Борщ (200)
Паровые котлеты с тушеным картофелем (100/150)
Компот (100)
Хлеб пшеничный (100)
Ужин
Макароны с неострым сыром (150/10)
Молочная рисовая каша (200)
Чай сладкий (100)
Хлеб пшеничный с маслом (100/10)
На ночь
Кефир (200)
Ребенка считают выздоровевшим от острого гломерулонефрита, если в течение 3—5 лет у него не наблюдалось признаков болезни и не обнаруживались отклонения от нормы в составе мочи. В этом случае диета расширяется, ребенок переводится на общий стол с учетом его возраста.
Примерно у 10—15% больных острый гломерулонефрит приобретает затяжное волнообразное течение и постепенно переходит в хроническую форму. Лечебное питание при этой форме заболевания имеет свои особенности.
В период обострения хронического гломерулонефрита ребенка также должны лечить в больнице. Из больницы его выписывают после исчезновения симптомов обострения болезни. Но не всегда при лечении хронического гломерулонефрита удается нормализовать состав мочи, особенно устранить выделение белка. Поэтому родители должны строго придерживаться лечебной диеты при кормлении выписавшихся детей дома. В течение 1—1,5 месяцев ребенок должен получать такое же питание, какое он получал в больнице.
Если в течение этого времени после выписки ребенок чувствует себя хорошо и признаков обострения заболевания не отмечается, даже при наличии в моче небольшого количества белка, разрешается расширение диеты за счет творога, отварного мяса, рыбы, пшеничного хлеба обычной выпечки. Можно включать в рацион питания поваренную соль (до 2 г на 2—3-м месяце, до 5 г на 4—5-м месяце, до 8 г на 6—8-м месяце).
Ориентировочный суточный набор продуктов, ассортимент блюд и меню должны быть такими же, как для детей, перенесших острый гломерулонефрит. В дальнейшем при хорошем состоянии здоровья ребенок может получать питание, близкое к тому, которое получают здоровые дети того же возраста. Рацион должен быть разнообразным, в нем следует соблюдать правильное соотношение белков животного (60%) и растительного (40%) происхождения. Это обеспечивается рациональным чередованием мяса, рыбы и творога.
Первые блюда желательно готовить вегетарианские. Мясо и рыбу (только вареные) нужно употреблять в первой половине дня. Острые приправы, копчености, мясные и рыбные бульоны, жареное мясо, какао вводить в диету на протяжении 6—8 месяцев не рекомендуется.
Вкусовые качества блюд можно улучшить путем тушения и поджаривания продуктов растительного происхождения, использования лука, чеснока, фруктовых соков. Коррекцию лечебного питания необходимо проводить осторожно, постепенно, с учетом общего состояния здоровья ребенка и функций почек.
Фитотерапия
Хороший лечебный эффект при гломерулонефрнте оказывают следующие сборы лекарственных растений (г):
Сбор № 1
Плоды можжевельника — 30
Плоды шиповника — 30
Семя айвы — 30
Сбор №2
Листья земляники лесной — 10
Листья крапивы двудомной — 10
Листья ежевики — 10
Листья березы — 30
Семя льна — 50
Сбор №3
Семя льна — 40
Корень стальника — 30
Листья березы — 30
Сбор №4
Трава дрока — 40
Семя льна — 40
Плоды можжевельника — 10
Сбор №5
Плоды петрушки — 15
Плоды шиповника — 15
Корень любистока — 15
Листья толокнянки — 15
Листья березы — 15
Корневище пырея — 15
Полную столовую ложку одного из первых четырех сборов настаивают на стакане воды в течение 6 часов, а затем кипятят 15 минут. Настой выпивают за день в несколько приемов. Одну столовую ложку сбора № 5 заливают 1 стаканом кипятка и настаивают в течение 4—6 часов. Настой принимают в несколько приемов.
В.Г. Лифляндский, В.В. Закревский
Общие правила
Гломерулонефрит — двустороннее диффузное воспаление почек с поражением клубочкового аппарата. Наиболее частый (70–80% от общего числа) механизм развития заболевания — иммунокомплексный. Непосредственного поражения почек возбудителем нет, а заболевание обусловлено иммунологической реакцией на различные инфекционные агенты и их антигены. Поэтому при «классическом» течении, например, острого постстрептококкового гломерулонефрита признаки заболевания отмечаются через 2 недели после перенесенной ангины — за это время происходит сенсибилизация к антигенам стрептококка.
Нефритогенные штаммы возбудителя вырабатывают белки, которые имеют сродство к почечным клубочкам. Током крови эти белки приносятся в почки и связываются с участками клубочков, формируя иммунные комплексы. Это в свою очередь приводит к повреждению капилляров клубочков, в них развиваются экссудативные и пролиферативные процессы с развитием локального внутрисосудистого свертывания (образуются микротромбозы капилляров клубочков). Поражение капилляров приводит к повышению их проницаемости, в результате чего эритроциты проникают в полость клубочка и канальцев почек — у больного появляются эритроциты в моче (гематурия различной степени). При значительном поражении снижается скорость клубочковой фильтрации, что проявляется олигурией (уменьшение количества выделяемой мочи).
Вследствие задержки натрия и воды у 80-90% больных возникают отеки и преимущественная их локализация — лицо. Они наиболее выражены утром, а днем могут спадать. У некоторых больных формируется характерный внешний вид: бледность кожи, отеки лица и набухшие шейные вены.
У 80% больных отмечается повышение артериального давления. Это обусловлено увеличением циркулирующей крови, повышением сердечного выброса и периферического сопротивления. Стойкое повышение давления рассматривается как неблагоприятный признак и может свидетельствовать о застойной сердечной недостаточности. Довольно часто заболевание протекает бессимптомно, и диагноз устанавливается уже на стадии хронического заболевания и ХПН.
Лечение больных проводят в стационаре. В остром периоде обязательно соблюдение постельного режима, создание покоя, что способствует улучшению кровообращения в почках. По мере исчезновения отеков и нормализации давления проводят расширение режима.
Помимо лечения повлиять на все эти изменения может специальная диета. Питание при этом заболевании организуется в пределах лечебного Стола №7 (или его разновидностей) с проведением разгрузочных углеводных дней в острую стадию. Диета обеспечивает щажение почек и направлена на уменьшение отеков и давления (пища готовится без соли), способствует улучшению выведения азотистых шлаков путем ограничения белка в рационе.
В острый период болезни резко ограничивается потребление соли и воды. При олигурии суточное количество жидкости рассчитывают по формуле: количество выделенной мочи за предыдущие сутки + 400 мл. В дальнейшем количество жидкости увеличивается в соответствии с увеличением диуреза.
В первую неделю заболевания рекомендуется бессолевой стол. У большинства больных даже при отсутствии лечения это приводит к быстрому исчезновению отечного синдрома и нормализации давления. При их сохранении бессолевую диету продлевают на более длительный срок.
После стойкой нормализации АД разрешено добавление соли в количестве 0,5-1,0 г/сут. При благоприятном течении с 4-5 недели потребление соли восстанавливается — 50 мг на кг (например, при весе 70 кг — 3,5 г соли в сутки).
При остром гломерулонефрите необходимо снизить энергетическую ценность рациона. При легкой и средней тяжести с 1-го дня болезни назначают разгрузочные углеводные дни на 1-2 дня (арбузный, компотный, виноградный, рисовый, овощной, яблочный, картофельный) с переходом на Диету №7 с исключением соли. Питание обогащается витаминами.
При тяжелом течении и нарушении выделительной функции почек (накопление азотистых шлаков) больного переводят на Стол №7А или №7Б. Увеличение в диете калия (по разрешению врача, после определения уровня калия в крови) достигается за счет употребления овощей, плодов, круп, картофеля в кожуре. Для улучшения вкуса используют томатный и лимонный сок, слабый яблочный уксус, пряные овощи и вываренный лук. Овощи можно употреблять в тушеном, сыром, вареном и слегка поджаренном виде.
Таким образом, диета при гломерулонефрите почек имеет следующие основные принципы:
- Ограничение соли — пищу не солят, а в зависимости от состояния больного определенное ее количество добавляют в готовые блюда. Ориентировочное количество приведено выше, но для каждого больного оно рассчитывается индивидуально согласно рекомендациям врача.
- Уменьшение количества белка 0,9 г на кг веса (или меньше при почечной недостаточности). Как более легкоусвояемые рекомендуются молочные белки и белок яйца, а также растительные белки хотя они имеют меньшую пищевую ценность.
- Мясо и рыба нежирных сортов. Не разрешается их употребление без предварительного отваривания. Подготовленные таким образом, они могут запекаться, тушиться или слегка обжариваться. Такой прием уменьшает нагрузку на почки белком.
- Исключение продуктов с эфирными маслами: сельдерей, свежие укроп, редис, редька, базилик, петрушка, чеснок и лук в свежем виде.
- Ограничение количества жидкости.
- Пятиразовое питание.
- Исключение острых и соленых закусок, крепких бульонов и соусов, алкогольных напитков, квашеных овощей, крепкого чая и кофе, пряностей и специй, какао и шоколада.
При хроническом гломерулонефрите в стадии ремиссии и без нарушения азотовыделительной функции назначается Диета №7 с ограничением соли до 8 г и белка до 60-65 г (половину из них должны составлять белки животного происхождения). Ограничение белка предупреждает наступление почечной недостаточности. Ограничиваются животные жиры и источники простых углеводов с заменой растительными маслами и овощами. Это связано с нарушениями жирового и углеводного обменов, которые наблюдаются при хроническом гломерулонефрите. При артериальной гипертензии увеличивается количество продуктов, содержащих калий (абрикосы, курага, изюм, картофель в кожуре, бананы, виноград).
Количество белка в рационе меняется и зависит от выраженности почечной недостаточности, поэтому диета имеет несколько разновидностей. Стол №7А предусматривает полное исключение соли и значительное ограничение белка — до 20 г. Это преимущественно растительная диета, которая назначается при остром или хроническом нефрите с выраженной почечной недостаточностью.
При снижении азотемии больным назначается Диета7Б, в которой увеличивается количество белка до 40 г
При нефротическом синдроме (имеет место потеря белка с мочой) рекомендован Стол7В с повышенным содержанием белка до 125 г, что восполняет его потери. Как и в предыдущих разновидностях, ограничено количество жидкости и соли. Больным на гемодиализе показан Стол №7Г (содержит 60 г белка, 0,7 л жидкости и 2-3 г соли).
При обострении хронического гломерулонефрита на несколько дней назначается углеводная разгрузочная диета, с последующим переходом на Стол №7. Таким образом, индивидуальное составление диеты при гломерулонефритах должно проводиться диетологами или лечащим врачом.
В период обратного развития острого нефрита восстанавливается выделение мочи, исчезают отеки и нормализуется давление и только через 2 месяца приходят в норму показатели мочи. Однако полное выздоровление (обратное развитие морфологических изменений в почках) отмечается через 1-2 года. Такой длительный период восстановления диктует и длительные сроки соблюдения диеты. Если отдельные симптомы сохраняются более полугода, это говорит о затяжном течении острого заболевания, а длительность симптоматики более 1 года — переход в хроническую форму.
При том или ином воздействии на организм дети любого возраста имеют риск повреждения почек. У детей выявляется четкая связь между инфекцией и возникновением гломерунефрита. Инфекционный фактор является триггером, который запускает развитие иммунокомплексных или аутоиммунных заболеваний. Ведущая роль в его развитии принадлежит стрептококку, и острый постстрептококковый гломерулонефрит наиболее изученная и распространенная форма. Не маловажное значение имеет и вирусная инфекция. В подавляющем большинстве обнаруживаются ассоциации гломерунефрита, особенно при остром его течении, с вирусом гепатита B и вирусом простого герпеса I типа, который выделяется из крови, мочи и из слюны.
У детей изолированная микрогематурия иногда сохраняется больше 1 года после острого гломерулонефрита, но без хронизации процесса.
Общие принципы питания ребенка не отличается от таковых у взрослых. При тяжелых формах в первые дни назначается бессолевая фруктово-сахарная диета. Ребенок должен съедать 300-800 г фруктов и сахара из расчета 8-10 г на 1 кг веса. В дальнейшем рекомендуется молочно-растительная диета. Поскольку убедительных доказательств влияния малобелковой диеты на течение острой формы заболевания не получено, то принято ограничивать белок только из расчета 1,0 г на кг веса. Потребление животных белков ограничивается в течение первых 2-3 недель.
Рацион восполняется преимущественно за счет растительного белка. Энергетическая ценность должна соответствовать потребностям больного ребенка. При нетяжелых формах сразу назначают молочно-растительную диету без предварительного разгрузочного питания. Пищу дают в отварном или тушеном виде — печеный картофель, картофельное пюре, молочные каши, свежие фрукты, пюре из свежих фруктов, свежие овощи в виде салатов, бессолевой хлеб, молоко, кефир, соки, несдобное печенье, ватрушки, блинчики, чай с сахаром, чай с молоком, печеные яблоки, соки, каши, макароны, супы овощные картофельные, молочные, овощные запеканки, голубцы, компоты, муссы, кисели, настой шиповника. Если ребенок принимает мочегонные препараты, диету необходимо обогащать продуктами, богатыми калием (курага, печеный в кожуре картофель, чернослив, изюм).
Для детей в возрасте 7-13 лет суточный набор продуктов состоит из одного яйца, 400 мл молока, 20 г сметаны, 300 г бессолевого хлеба, 300-500 г картофеля, 60-90 г крупы, 80 г сахара, 60 г сливочного масла, 10 г растительного масла, по 250 г овощей и свежих фруктов, 200 мл сока, 10 г сухофруктов.
Противопоказаны острые блюда, копчености, экстрактивные вещества (бульоны, тушеное мясо и рыба), аллергены (земляника, цитрусовые, шоколад, кофе, какао шоколадные конфеты), соленые, маринованные продукты.
Прогноз острого гломерулонефрита у детей благоприятный и 90% выздоравливают. У взрослых риск хронизации острого заболевания с исходом в ХПН в 10 раз чаще, чем у детей.
Разрешенные продукты
Питание при хроническом гломерулонефрите включает:
- Хлебобулочную продукцию и сладкую выпечку без соли.
- Нежирное мясо (курица, говядина, баранина, индейка). Необходимо предварительное отваривание мяса перед окончательной готовкой. Отварной мясной фарш используют для фарширования овощей, приготовления голубцов, блинчиков и запеканок.
- Нежирную рыбу, которую также отваривают, а потом запекают или тушат с овощами.
- Соусы (любой овощной, сметанный, томатный, молочный или луковый), как добавка к мясным, крупяным и рыбным блюдам. В соусы добавляют сушеный укроп, тмин или петрушку.
- Супы, приготовленные на воде или овощном бульоне. Можно готовить супы с овощами, макаронными изделиями, крупами, борщи, щи и свекольники. Первые блюда не должны быть очень кислыми и острыми. Заправляют супы сметаной или сливочным маслом, добавляют сушеный укроп и петрушку. Лук вводится используется только после предварительного отваривания.
- Крупы и макаронные изделия. Разнообразить блюда из них можно, делая пудинги, запеканки, котлеты, плов с овощами или фруктами. В сладкие запеканки из круп добавляют курагу, изюм, чернослив.
- Молоко, простокваша, йогурт — до 400 мл в день. Сливки и сметана добавляют только в блюда. Творог и блюда из него с добавлением моркови, тыквы и разных фруктов.
- До 2 яиц в день (если при этом уменьшается количество белков за счет других продуктов). Их употребляют в виде омлета или сваренных всмятку.
- Овощи (за исключением запрещенных и квашеных) варят, тушат, запекают. Из них делают котлеты и запеканки, добавляя разрешенные сушеные травы (тмин, петрушку и укроп).
- Зрелые фрукты и ягоды: свежие, запеченные, варенье, желе, компоты, пюре, кисели.
- Соки, настой шиповника, некрепкий кофе, чай с лимоном и сахаром. В качестве десертов можно употреблять карамель, пастилу, фруктовое мороженое, мед, зефир.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень |
||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Фрукты |
||||
| абрикосы | 0,9 | 0,1 | 10,8 | 41 |
| арбуз | 0,6 | 0,1 | 5,8 | 25 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| дыня | 0,6 | 0,3 | 7,4 | 33 |
| инжир | 0,7 | 0,2 | 13,7 | 49 |
| нектарин | 0,9 | 0,2 | 11,8 | 48 |
| персики | 0,9 | 0,1 | 11,3 | 46 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Ягоды |
||||
| клубника | 0,8 | 0,4 | 7,5 | 41 |
Орехи и сухофрукты |
||||
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| финики | 2,5 | 0,5 | 69,2 | 274 |
Крупы и каши |
||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| кукурузная крупа | 8,3 | 1,2 | 75,0 | 337 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
Кондитерские изделия |
||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| конфеты молочные | 2,7 | 4,3 | 82,3 | 364 |
| конфеты помадные | 2,2 | 4,6 | 83,6 | 369 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
Сырье и приправы |
||||
| корица | 3,9 | 3,2 | 79,8 | 261 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
| петрушка сушеная | 22,4 | 4,4 | 21,2 | 276 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| соус молочный | 2,0 | 7,1 | 5,2 | 84 |
| соус сметанный | 1,9 | 5,7 | 5,2 | 78 |
| соус томатный | 1,7 | 7,8 | 4,5 | 80 |
| тмин | 19,8 | 14,6 | 11,9 | 333 |
| укроп сушеный | 2,5 | 0,5 | 6,3 | 40 |
Молочные продукты |
||||
| молоко | 3,2 | 3,6 | 4,8 | 64 |
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| сливки | 2,8 | 20,0 | 3,7 | 205 |
| сметана | 2,8 | 20,0 | 3,2 | 206 |
| простокваша | 2,9 | 2,5 | 4,1 | 53 |
| ацидофилин | 2,8 | 3,2 | 3,8 | 57 |
| йогурт | 4,3 | 2,0 | 6,2 | 60 |
Сыры и творог |
||||
| творог | 17,2 | 5,0 | 1,8 | 121 |
Мясные продукты |
||||
| говядина вареная | 25,8 | 16,8 | 0,0 | 254 |
| говяжий язык вареный | 23,9 | 15,0 | 0,0 | 231 |
| телятина отварная | 30,7 | 0,9 | 0,0 | 131 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица |
||||
| курица вареная | 25,2 | 7,4 | 0,0 | 170 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Яйца |
||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Масла и жиры |
||||
| масло кукурузное | 0,0 | 99,9 | 0,0 | 899 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| масло топленое | 0,2 | 99,0 | 0,0 | 892 |
Напитки безалкогольные |
||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| кофе с молоком и сахаром | 0,7 | 1,0 | 11,2 | 58 |
| чай черный | 20,0 | 5,1 | 6,9 | 152 |
Соки и компоты |
||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
* данные указаны на 100 г продукта
Полностью или частично ограниченные продукты
- Соль, соленая пища. Нельзя употреблять обычный хлеб, все мучные и кондитерские изделия с солью, любой сыр.
- Продукты, содержащие искусственные компоненты.
- Несезонные овощи с содержанием нитратов.
- Наваристые бульоны и отвары бобовых.
- Жирные виды мяса и птицы (свинина, утка, гусь, баранина), колбаса, копчености, консервы, тушеное или запеченное мясо без предварительного отваривания.
- Животные жиры, сало, сливки, сметана.
- Копченая и соленая рыба, икра рыб, рыбные консервы.
- Ограничиваются молочные супы и каши с молоком
- Бобовые, свежий лук, чеснок, шпинат, щавель, грибы, редька и редис.
- Любые квашеные, соленые и маринованные овощи.
- Острые приправы, острые блюда, перец, хрен, майонез, горчица.
- Крепкий кофе и чай, какао, бикарбонатно-натриевые минеральные воды.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень |
||||
| овощи бобовые | 9,1 | 1,6 | 27,0 | 168 |
| капуста квашеная | 1,8 | 0,1 | 4,4 | 19 |
| лук зеленый | 1,3 | 0,0 | 4,6 | 19 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| огурцы консервированные | 2,8 | 0,0 | 1,3 | 16 |
| огурцы соленые | 0,8 | 0,1 | 1,7 | 11 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| репа | 1,5 | 0,1 | 6,2 | 30 |
| сельдерей | 0,9 | 0,1 | 2,1 | 12 |
| помидоры консервированные | 1,1 | 0,1 | 3,5 | 20 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| чеснок | 6,5 | 0,5 | 29,9 | 143 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Грибы |
||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Шоколад |
||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы |
||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| имбирь | 1,8 | 0,8 | 15,8 | 80 |
| кетчуп | 1,8 | 1,0 | 22,2 | 93 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
| перец черный молотый | 10,4 | 3,3 | 38,7 | 251 |
Мясные продукты |
||||
| свинина | 16,0 | 21,6 | 0,0 | 259 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
Птица |
||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты |
||||
| рыба вяленая | 17,5 | 4,6 | 0,0 | 139 |
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
Масла и жиры |
||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные |
||||
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
* данные указаны на 100 г продукта
Меню (Режим питания)
Меню питания почти не отличается от обычного, только исключается соль, пряности и острые блюда. В рационе присутствуют разные крупы, все овощи, мясо, рыба и творог. Добавление сушеных трав, лимонного сока и небольшого количества натурального уксуса может улучшить вкус несоленых блюд. Домашние выпечные и жареные мучные изделия также готовят без соли — это хлеб, сладкие кексы, оладьи, блины.
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
Плюсы и минусы
| Плюсы | Минусы |
|
|
Отзывы и результаты
Данное питание разнообразно, учитывая различные способы приготовления блюд из круп, овощей и мяса. Из-за ограничения соли блюда получаются безвкусными, и некоторые больные трудно привыкают к этому. Тем не менее, ограничения эти диктуются их состоянием и строгое соблюдение просто необходимо. Выполняя все рекомендации по питанию, больные отмечают положительные результаты — через 5-6 дней уменьшаются отеки и снижается давление.
- «… Болею 10 лет. Сначала трудно было есть несоленую пищу, но ради здоровья выдерживала это. Отеки сошли на седьмой день, и стала лучше мочиться. В больнице сказали, что белком злоупотреблять нельзя, так как это дополнительная нагрузка на них. Поэтому мясо или рыба у меня в рационе раз в день 150 г, стакан кефира или 100 г творога. В основном каши, овощи в различных исполнениях и макароны. Делаю сама бессолевой хлеб, булочки с изюмом и без соли, дрожжевые пирожки с капустой или тыквой в духовке. Давление поддерживаю бессолевой диетой и после нее даже легче дышать и ходить»;
- «… У моего ребёнка хронический гломерулонефрит, нефротическая форма. Болеет уже 10 лет, и за это время было 3 обострения. Последний раз в стационаре лечили преднизолоном, пил его 5 месяцев, сейчас ремиссия уже 7 лет. Все эти годы строгая диета, которая вполне выполнима, если не считать ограничение соли. Он ест все каши, супы, мясо и рыбу, но ограничено. Пеку ему несоленые блинчики с овощными начинками, фруктами и вареньем. Количество соли разрешили увеличить до 3 г, а это уже нормально. Вся семья была вынуждена перейти на такое питание и немного досаливать себе. Постоянно наблюдаемся у врача»;
- «… Никогда не тревожили почки, а в один момент появилась темная моча. Госпитализировали, обследовали и поставили уже хронический гломерулонефрит. Это было 20 лет назад. В больнице был бессолевой стол. Я не нарушала его и отказывалась от готовых продуктов с солью. Целый год не ела колбасу, копчения и соления. Потом немного стала увеличивать соль, но в целом питание диетическое (отварное мясо и рыба в меру, кисломолочная продукция, много овощей, каши). Со временем болезнь все-равно прогрессирует, как бы я не старалась себя ограничивать. У меня сначала была только гематурия, а сейчас давление 200 и белок в моче, эритроциты все поле зрения. Все это время наблюдаюсь у нефролога, так как это заболевание надо контролировать и постоянно следить за анализами».
Цена диеты
Диета не является затратной, поскольку имеются ограничения в отношении мяса и рыбы. Основу ее составляют овощные, крупяные блюда, молочные — также ограничено. Стоимость недельного меню 1300-1400 рублей.
ОБРАТИТЕ ВНИМАНИЕ! Информация о диетах на сайте является справочно-обобщающей, собранной из общедоступных источников и не может служить основанием для принятия решения об их использовании. Перед применением диеты обязательно проконсультируйтесь с врачом-диетологом.

Диета при гломерулонефрите
Гломерулонефрит – патологическое поражение почек, при котором через поврежденные капилляры в мочу попадает кровь.
Провоцируют болезнь инфекции, отравление токсичными веществами, наследственность. Основной признак гломерулонефрита – отечность тканей на фоне повышенного давления и снижения суточного объема мочи.
Когда почки плохо выполняют свою работу, это ведет к сбоям функций других органов, поэтому в ходе лечения пациенту обязательно показана диетотерапия.
Специальное меню позволит быстрее выздороветь, предотвратить ряд патологий. Врач назначает схему питания с учетом течения болезни – диета при остром гломерулонефрите и хроническом отличается.
Как и чем питаться при гломерулонефрите
С первого дня врач рекомендует больному придерживаться ограничений в еде, в частности, избегать солений и маринованных продуктов.
Комплексное лечение будет состоять из приема медикаментов, физиотерапевтических процедур и бессолевой диеты (стол 7).
Соблюдая все предписания диеты при гломерулонефрите, можно ожидать улучшения обмена в почечных тканях, увеличения мочеотделения. Ниже приведены рекомендации:
- суточную норму пищи нужно разделить на 6 трапез;
- солить блюда нельзя – хлор и натрий и так есть в продуктах, даже если не ощущаются. Организму такого количества достаточно, а человек вскоре привыкнет к бессолевой диете;
- ограничить употребление белка и простых углеводов;
- увеличить количество минералов и витаминов;
- запрещено есть соленья, грибные и мясные бульоны, свиной и говяжий жир;
- без соли можно употреблять овощные и крупяные супы, кукурузный и пшеничный хлеб, кисломолочные продукты, фрукты и овощи, макароны, крупы, растительное масло;
- из напитков разрешается некрепкий чай, соки из овощей и фруктов, компот из шиповника.
Примерное меню, которое разрешает диета при гломерулонефрите почек:
- к первому завтраку отлично подойдет гречневая каша, творог, вареное куриное яйцо, кофе или чай с сахаром и молоком;
- на второй завтрак не сложно приготовить салат из фруктов, макароны, молочный суп, из напитков разрешается сок или отвар шиповника;
- к обеду подойдет суп из овощей или с крупой, овощной борщ (без мяса), голубцы, мясо птицы или кролика, картофель в мундире, салат из овощей или фруктов;
- на полдник рекомендуется употреблять кефир или молоко, можно – сок. Хорошо подойдут морковные котлеты, приготовленные на пару. К котлетам можно подать картофель из духовки, а галеты, ватрушки и булочки хороши в качестве десерта;
- на ужин можно приготовить немного макарон или картофельного пюре, рисовую кашу с фруктами. Из напитков можно остановиться на сладком некрепком чае либо стакане сока;
- перед сном можно съесть салат из свежих фруктов или выпить стакан киселя.
Есть некоторые особенности диеты при патологии почек – сахарные дни (если поджелудочная железа не сбоит). В течение такого дня с соками и чаем нужно употребить около 400 г сахара, корректируя подбор блюд. Подробнее об этом расскажет врач.
Питание в случае острого гломерулонефрита
При остром гломерулонефрите в первые дни врач рекомендует налегать на арбуз. Если болезнь протекает в скрытой форме, не особо проявляясь, особой диеты не требуется – только отказ от соленого. Классические диетические рекомендации выглядят следующим образом: первые 3 дня можно кушать арбуз и яблоки, кефир, виноград, вареный картофель в мундире.
С четвертого дня показана растительная и молочная кухня без соли, причем, в сутки нужно употреблять около 70 г белка, 80 г жиров и 360 г углеводов. Если болезнь протекает тяжело, 1 – 2 раза в неделю устраивают разгрузочные дни. Как только мочевой синдром станет менее выраженным, можно увеличить количество белка в рационе на 15 г, углеводов – на 50 г.
В этот период в меню вводят блюда с рыбой, творогом, а также яичные белки и молоко. По мере выздоровления постепенно добавляют в рацион мясо, но следят, чтобы количество белка в сутки не превышало 90 г.
Чтобы питание было полноценным, при диагнозе острый гломерулонефрит диета должна включать картофель, арбуз, тыкву и апельсины.
Питание пациентов с хроническим гломерулонефритом
Конкретная диета при хроническом гломерулонефрите подбирается врачом с учетом особенностей течения болезни.
К примеру, при нарушении функции выделения азота для предотвращения интоксикации назначают питание с низким содержанием белка – шведскую, вегетарианскую либо картофельно-яичную диету.
Лучше всего дефицит протеинов восполняет шведская и картофельно-яичная диета, приверженцы вегетарианского питания не будут употреблять фосфаты и легкоусвояемый белок. Поэтому им нужно заменить белок соей.
Почему питание при гломерулонефрите должен подбирать специалист? Потому, что врач знает, что при дефиците белка и аминокислот есть риск столкнуться с отрицательным азотистым балансом, что приведет к сбою в энергетическом обмене и последующим проблемам. К тому же, специалист знает, что пациентам с сахарным диабетом нельзя придерживаться низкобелковой и безфосфатной диеты, поскольку у них разовьется белково-энергетический дефицит.
Диета при гломерулонефрите в нефротической форме не позволяет ограничивать белок, особенно, если у пациента выявлена протеинурия. Ограничить в этом случае нужно продукты, содержащие фосфор (рыбу, яйца, орехи, бобовые, какао). Чтобы выводить избыток фосфора назначают медикаменты, связывающие его (к примеру, карбонат кальция).
На фоне повышенного давления и отеков количество соли и воды нужно ограничить. Если отечность чересчур выражена, нужно перейти на яблочно-картофельную диету. Питьевой режим корректируется таким образом, чтобы потреблять на 500 мл больше, чем выводится из организма.
Самостоятельно принимать решение о коррекции питьевого и пищевого рациона опасно для здоровья – нужна консультация врача.
Меню при гломерулонефрите у детей, взрослых, пожилых людей
Если маленький ребенок болеет гломерулонефритом, нужно ограничить количество белка в его рационе, составляя меню следующим образом:
- завтрак – манная каша, сваренная на воде без подсластителей. Запить можно компотом;
- ланч – банан или яблоко;
- обед — диета при гломерулонефрите у детей разрешает употреблять картофельное пюре с паровыми котлетами и нежирный суп;
- полдник – овощной салат, кефир.
Если речь идет о подростках, то с детьми такого возраста проще договориться о правильном питании, если объяснить, зачем это нужно. Правила питания подростков будут аналогичны тем, которым следуют для подбора детского рациона, только добавляют стакан кефира ежедневно. Примерное меню будет выглядеть так:
- завтрак – овсянка на воде с кусочками фруктов;
- ланч – чай;
- обед – суп из овощей, отварная рыба или мясо, салат;
- полдник – кефир;
- ужин – тушеные овощи и рыба, приготовленная в духовке.
Для пожилых людей разрабатывается щадящая диета, где разрешается употреблять блины и оладьи, супы с овощами и крупами, яйца, овощи и фрукты, молочные продукты, ягоды. Примерное меню на день выглядит так:
- завтрак – чай и оладьи без сахара;
- ланч – творог, йогурт или банан;
- обед – котлеты на пару, тушеные овощи и суп с лапшой;
- полдник – салат из фруктов;
- ужин – рыба, приготовленная в духовке, винегрет (без солений).
Диетические рецепты при болезни почек
Салат из овощей готовится быстро и просто. Нужно отварить 2 картофелины, свеклу и морковь, затем обдать холодной водой для облегчения процесса очистки от кожуры. Готовые и остуженные овощи нарезают кубиками, к ним добавляют мелко нарезанную небольшую луковицу и заправляют оливковым маслом.
Хорошо усваивается суп с лапшой. Понадобится 3 картофелины, лапша, лук и 2 лавровых листа. Картофель нарезается некрупными кубиками и помещается в кастрюлю, туда же добавляется мелко нарезанный лук. Овощи заливаются водой и варятся 20 минут, затем к ним добавляется лапша. Через 10 минут добавляется лавровый лист, и суп настаивается на выключенной плите 5 минут.
Вкусный десерт – блинчики. Нужно подготовить треть стакана муки, 2 куриных яйца, 0,5 стакана молока, 1 ст.л. оливкового масла и немного сахара. Ингредиенты смешиваются, чтобы тесто стало похожим на густую сметану. Благодаря тому, что в тесто добавляется масло, на сковороду его лить не нужно. Жарятся блины на среднем огне.
Подводя итоги, можно сказать, что диета при гломерулонефрите сама по себе не даст нужный эффект. Лечение должно быть комплексным, грамотно спланированным. Правильный рацион, распорядок и курс терапии подберет врач – уролог, нефролог.
Источник: http://wmedik.ru/zabolevaniya/urologiya/dieta-pri-glomerulonefrite.html
Питание при гломерулонефрите у детей
Наталья 14 Марта в 0:00 2634
Это одна из наиболее тяжелых форм заболеваний почек у детей, при которой в процесс вовлекаются многие органы, системы и все виды обмена.
Чаще всего возникает как осложнение после детских инфекций (скарлатины и др.), ангины, гриппа, ОРВИ и др.
Лечению этих заболеваний, в том числе и питанию при них, надо уделять большое внимание.
Основные принципы диетолечения — это обеспечение щадящего режима заболевшему органу, восстановление водно-солевого обмена в организме и кислотно-основного состояния. Лечебное питание строится с учетом основных механизмов развития заболевания и определяется его формой, степенью активности патологического процесса, возрастом ребенка и его общим состоянием.
В больнице ребенок находится в период самой высокой активности болезни, и его общее состояние в это время всегда тяжелое. Поэтому в начальной стадии заболевания и в период выраженного проявления его применяется диета, предусматривающая строгое ограничение соли, белка животного происхождения и жидкости. После выписки из больницы ребенок должен получать преимущественно молочно-растительную пищу. Это является непременным условием благоприятного течения заболевания и полного исчезновения неблагоприятных изменений в моче. Столь длительное пребывание на диете не наносит ущерба росту и развитию ребенка ввиду полного удовлетворения его возрастных потребностей в основных пищевых веществах и энергии. В набор продуктов включаются молоко, сметана, яйца, кефир, различные крупы, картофель, фрукты, овощи, соки, сахар, варенье, мармелад, пшеничный хлеб. Расширение диеты и постепенное включение поваренной соли в рацион питания допускается лишь спустя 1—2 месяца при условии, что в течение этого времени наблюдалось вполне удовлетворительное общее состояние ребенка и нормальное артериальное давление, отечность тканей не возобновлялась, патологические изменения в моче были минимальными и не имели тенденции к ухудшению. Диета расширяется постепенно за счет введения в рацион отварного мяса и рыбы, творога, растительного и сливочного масла, пшеничного хлеба. Поваренную соль вводят в суточный рацион начиная с 1 г, затем на протяжении 6—8 месяцев ее количество доводят до 5—6 г, учитывая возраст ребенка. В период расширения диеты из нее исключают мясные, рыбные и грибные бульоны, копчености, сильно посоленные продукты, жареные блюда, шоколад, кофе, какао, цитрусовые, клубнику, малину, землянику. Ассортимент блюд и примерное суточное меню, которые могут быть предложены ребенку, страдающему гломерулонефритом, представлены ниже. Завтрак Картофельное и овощное пюре, рагу, макароны, молочные каши, яйца, творог, чай с сахаром.
Обед
Крупяные, картофельные и молочные супы, щи из свежей капусты, борщ, свекольник. Паровые котлеты с отварным картофелем, вареное мясо с тушеным картофелем, овощами, тефтели, вареная кура, вареная рыба, крупяные запеканки, овощные и картофельные котлеты, фруктовый плов, каши, макароны. Компоты, кисели, свежие фрукты, соки, напитки из шиповника или лимона.
Полдник
Печеный картофель с маслом, печеные яблоки с сахаром, фрукты, соки, молоко.
Ужин
Блинчики, макароны с неострым сыром, творог, каши, картофельные зразы.
Примерное суточное меню для детей 8—12 лет при гломерулонефрнте, г Первый завтрак
Творог со сметаной (75) Яйца (1 шт.) Чай с молоком (150) Хлеб пшеничный с маслом (50/7)
Второй завтрак
Картофель печеный с маслом (100/10) Напиток из шиповника (100)
Обед
Борщ (200) Паровые котлеты с тушеным картофелем (100/150)
Компот (100)
Хлеб пшеничный (100)
Ужин
Макароны с неострым сыром (150/10) Молочная рисовая каша (200) Чай сладкий (100) Хлеб пшеничный с маслом (100/10)
На ночь
Кефир (200) Ребенка считают выздоровевшим от острого гломерулонефрита, если в течение 3—5 лет у него не наблюдалось признаков болезни и не обнаруживались отклонения от нормы в составе мочи. В этом случае диета расширяется, ребенок переводится на общий стол с учетом его возраста. Примерно у 10—15% больных острый гломерулонефрит приобретает затяжное волнообразное течение и постепенно переходит в хроническую форму. Лечебное питание при этой форме заболевания имеет свои особенности. В период обострения хронического гломерулонефрита ребенка также должны лечить в больнице. Из больницы его выписывают после исчезновения симптомов обострения болезни. Но не всегда при лечении хронического гломерулонефрита удается нормализовать состав мочи, особенно устранить выделение белка. Поэтому родители должны строго придерживаться лечебной диеты при кормлении выписавшихся детей дома. В течение 1—1,5 месяцев ребенок должен получать такое же питание, какое он получал в больнице. Если в течение этого времени после выписки ребенок чувствует себя хорошо и признаков обострения заболевания не отмечается, даже при наличии в моче небольшого количества белка, разрешается расширение диеты за счет творога, отварного мяса, рыбы, пшеничного хлеба обычной выпечки. Можно включать в рацион питания поваренную соль (до 2 г на 2—3-м месяце, до 5 г на 4—5-м месяце, до 8 г на 6—8-м месяце). Ориентировочный суточный набор продуктов, ассортимент блюд и меню должны быть такими же, как для детей, перенесших острый гломерулонефрит. В дальнейшем при хорошем состоянии здоровья ребенок может получать питание, близкое к тому, которое получают здоровые дети того же возраста. Рацион должен быть разнообразным, в нем следует соблюдать правильное соотношение белков животного (60%) и растительного (40%) происхождения. Это обеспечивается рациональным чередованием мяса, рыбы и творога. Первые блюда желательно готовить вегетарианские. Мясо и рыбу (только вареные) нужно употреблять в первой половине дня. Острые приправы, копчености, мясные и рыбные бульоны, жареное мясо, какао вводить в диету на протяжении 6—8 месяцев не рекомендуется. Вкусовые качества блюд можно улучшить путем тушения и поджаривания продуктов растительного происхождения, использования лука, чеснока, фруктовых соков. Коррекцию лечебного питания необходимо проводить осторожно, постепенно, с учетом общего состояния здоровья ребенка и функций почек. Хороший лечебный эффект при гломерулонефрнте оказывают следующие сборы лекарственных растений (г):
Сбор № 1
Плоды можжевельника — 30 Плоды шиповника — 30 Семя айвы — 30
Сбор №2
Листья земляники лесной — 10 Листья крапивы двудомной — 10 Листья ежевики — 10 Листья березы — 30 Семя льна — 50
Сбор №3
Семя льна — 40 Корень стальника — 30 Листья березы — 30
Сбор №4
Трава дрока — 40 Семя льна — 40 Плоды можжевельника — 10
Сбор №5
Плоды петрушки — 15 Плоды шиповника — 15 Корень любистока — 15 Листья толокнянки — 15 Листья березы — 15 Корневище пырея — 15 Полную столовую ложку одного из первых четырех сборов настаивают на стакане воды в течение 6 часов, а затем кипятят 15 минут. Настой выпивают за день в несколько приемов. Одну столовую ложку сбора № 5 заливают 1 стаканом кипятка и настаивают в течение 4—6 часов. Настой принимают в несколько приемов. В.Г. Лифляндский, В.В. Закревский
- Правильное питание детей при мочекаменной болезни. ФосфатурияПри мочекаменной болезни со щелочной реакцией мочи и выпадением осадка фосфорно-кальциевых солей (фосфатурия) в целях восстановления кислой реакции мочи и создания этим препятствия для образования осадка назначается диета с ограничением продуктов ощелачивающего действия, богатых кальцием u0004… Питание беременных и детей
- Правильное питание детей при мочекаменной болезниИспользуя лечебное питание при МКБ, нужно учитывать в первую очередь химический состав камней мочевыводящей системы (ураты, ок-салаты, фосфаты, смешанные камни), особенности обмена веществ, химический состав и реакцию мочи, а также состояние почек, сердечнососудистой системы, органов пищевар… Питание беременных и детей
- Лечебное питание при гиповитаминозе у детей. ПоливитаминыИз отечественных препаратов наиболее близки к указанному требованию «Гексавит» и «Ундевит». Первый из них содержит в одном драже суточную норму витаминов С, А, B1, В2, B6 и PP. «Ундевит» отличается от «Гексавита» более широким набором витаминов: в нем содержатся еще витамин Р (рутин), Е, В12… Питание беременных и детей
Источник: http://medbe.ru/health/pitanie-beremennykh-i-detey/pitanie-pri-glomerulonefrite-u-detey/
Диета при гломерулонефрите
Во многих случаях гломерулонефрит никаким образом себя не проявляет. Его можно только лишь диагностировать в запущенном состоянии.
Развиться заболевание может на фоне сильных переохлаждений, длительного пребывания, на холоде. Возникнуть проблема может из-за наличия простудных и инфекционных заболеваний, связанных с дыхательной системой.
Причиной проблемы могут послужить детские инфекционные патологии.
Лечебная диета считается важным компонентом во всей терапии болезни. Важно соблюдать специфический режим дня и питания. На основании диагностических данных человеку назначают определенный набор продуктов, а также их количество и регулярность приема жидкости. Это позволяет обеспечить максимальный покой для почек, а также облегчить их общую работу.
Диета основана на исключении тех блюд, которые негативно воздействуют на обмен веществ. Важно отказаться от специй, пряностей, приправ, бульонов на основе мяса и рыба. Жирные сорта тем более запрещены.
Консервированные и копченые продукты находятся в числе тех, от которых стоит отказаться. Алкоголь и кофе также находятся под запретом. В большинстве случаев стоит отказаться от газированных напитков.
Исключение некоторых продуктов позволит нормализовать обмен веществ, а также ослабить артериальную гипертензию.
Диета 7 при гломерулонефрите
Основное показание к этой диете – наличие гломеронефрита, особенно в период затихания. Важно ограничить потребление белка, натрия хлорида, а также веществ, которых раздражают почки.
Важно не возбуждать сердечнососудистую систему, а также центральную нервную систему. На нее негативно влияют мясные и молочные продукты, в том числе бульона.
Отрицательное действие, может быть вызвано эфирными маслами.
Общая энергетическая ценность потребляемых килокалорий не должна превышать 2750-3150. Ежедневно необходимо употреблять 80 грамм белков, 90 грамм жиров, 400-500 грамм углеводов. Включить в рацион стоит также натрий хлорид, в размере 5-7 грамм.
Пища применяется исключительно в вареном виде, при этом она сильно измельчается. Вполне можно обжаривать мясо, но перед этим оно должно быть дополнительно проварено. Нужно кушать не менее 5 раз в сутки. Рекомендуется обратить внимание на пищу, богатую на белок. Это может быть мясо, рыба, творог и яичный белок.
Диета при остром гломерулонефрите
Основные показания к применению: наличие острого гломерулонефрита. Щадящее питание позволит справиться с нарушенной почечной недостаточностью. Благодаря диете происходит разгрузка белкового обмена, увеличение диуреза, а также создание благоприятных условий для кровообращения. Это позволит значительно уменьшить артериальную гипертензию.
Особое питание позволяет снизить энергетическую ценность рациона. Происходит это из-за ограничения в потреблении жиров и углеводов. Питание человека обогащается витаминами. Ограничиться нужно в потреблении жидкости, а также продуктов, которые раздражают почки. К их числу относят экстрактивные вещества, эфирные масли и щавелевую кислоту.
Энергетическая ценность рациона не должна превышать 2200 килокалорий. Ежедневно нужно потреблять 20 грамм белков, 80 грамм жиров, 350 грамм углеводов и не более 2 грамм натрия хлорида. Все блюда должны быть приготовлены без применения соли. Допустимо их отваривать, запекать и слегка обжаривать. Пища принимается до 6 раз в сутки. Диета рассчитана на неделю.
Диета при хроническом гломерулонефрите
Хронический гломерулонефрит представляет собой двустороннее воспаление клубочков почек. Развиться состояние может на фоне острой фазы заболевания. Практически у 90% пациентом течение болезни незаметное, симптоматика никак не проявляется. Изменения можно выявить только лишь при анализе мочи.
Обычно людям, находящимся в стационарных условиях рекомендуют прибегнуть к диете 7б. Представляет она собой особое питание, с применением разгрузочных дней. Они могут быть рисовыми, сахарными и даже компотными.
Ни в коем случае нельзя употреблять копчения, а также мясные и рыбные бульоны. Пряности тоже находятся под запретом. Можно кушать фрукты и витамины.
Обратить внимание на овощи, молочные продукты, а также отвары шиповника.
После того как человек будет выписан из стационара, он должен питаться несколько по-другому. Энергетическая ценность составляет 3200 килокалорий. Ежедневно нужно употреблять 50 грамм белков, 90 грамм жиров, 450 грамм углеводов, а также 8 грамм соли. Питаться нужно не менее 5 раз в сутки.
Диета должна быть наполнена белковыми продуктами. Ограничить, стоит потребление мясных и рыбных бульонов. Они способны негативно влиять на работу почек и приводить к их раздражению.
Надо обеспечить организм витамины, они позволят понизить артериальное давление. Происходит это благодаря выделению натрия, а вместе с ним и лишней жидкости.
Количество потребляемой жидкости должно быть на 500 мл больше выделяемой мочи.
Обратить внимание стоит на хлеб, вегетарианские супы, мясо нежирных сортов. Полезными будут крупы, отварные яйца, изюм, курага, нежирная рыбка. Можно кушать даже сладости, но в ограниченном количестве. Из напитков рекомендуется пить некрепкий чай.
Диета при гломерулонефрите с нефротическим синдромом
Основной задачей данной диеты является щадящее воздействие на почки. Необходимо достигнуть противовоспалительного влияния, а также увеличить диурез. Пища должна не только благотворно влиять на организм, но и выводить из него азотистые шлаки, а также недоокисленные продукты обмена. Это позволит уменьшить давления и создать благоприятные условия для кровообращения.
Необходимо умеренно снизить потребление белков. Это позволит значительно уменьшить количество жидкости в организме. Натрий хлорид в пищу входить не должен. При необходимости человеку просто выдают по 2 грамма вещества в сутки. Энергетическая суточная ценность не должна превышать 3000 килокалорий. Ежедневный рацион включает в себя 40 грамм белков, 90 грамм жиров, 500 грамм углеводов.
Все блюда должны проходит паровую обработку. Кушать разрешается до 6 раз в сутки. Ежедневно нужно употреблять отварное мясо или рыбку, в размере 50 грамм. Можно разбавить все 200 мл молока или же кефира. Разрешается кушать творог, но не более 100 грамм, а также одно яйцо.
Диета при гломерулонефрите у детей
Главным звеном в терапии недуга является поддержание в рационе небольшого количества белка, соли и жидкости. Такая диета для детского возраста не сложная, ведь малыши не так привязаны к пище, и наоборот рады иной раз пропустить очередную трапезу. Да и ограничений особых в рационе тоже нет. Поэтому переносится все довольно просто.
Из питания малыша необходимо исключить продукты, которые вызывают аллергизацию организма. Рацион должен быть разбавлен калием. Поэтому обратить внимание стоит на изюм, курагу, бананы и картофель.
Белок нужно ограничивать в потреблении при почечной недостаточности. Убрать из рациона нужно мясо, творог и рыбу. Копчености, клубника и земляника также находятся под запретом. Диета должна длиться не менее месяца.
Если наблюдается стойкая ремиссия, то продлеваться то полугода.
Энергетическая суточная ценность – 2800 килокалорий. Если малыш страдает хронической формой заболевания, то нужно ограничить потребление белка, заменив его, на жиры и углеводы. Можно кушать молоко, яйца, кефир, овощи, фрукты и крупы. При стойкой ремиссии рацион разбавляется пшеничным хлебом, отварным мясом.
Меню диеты при гломерулонефрите
Составить меню можно и самостоятельно, отталкиваясь от списка запрещенных и разрешенных продуктов. Ниже будут представлены два варианта примерно рациона на сутки.
- Вариант 1. Первый завтрак может состоять из морковно-яблочных котлет. Естественно, они должны быть запечены на растительном масле. Скушать можно молочную кашу из саго, запить все чаем. На второй завтрак – свежие фрукты. Обед: вегетарианский суп, отварное мясо вместе с томатным соусом, картофель и кисель. На полдник отвар из пшеничных отрубей. Ужин может состоять из плова с фруктами, овощного салата. Заправить его можно растительным маслом, запивается все некрепким чаем. На ночь вполне допустимо употребить стакан фруктового сока.
- Вариант 2. Первый завтрак – капустный салат, небольшой пудинг, состоящий из риса и яблок, чай. На второй завтрак – морковка и натертые яблоки. Обед: вегетарианский овощной супчик, отварное мясо с картошкой, а также компот из сухофруктов. На ужин подойдет свежий сыр со сметанкой. Можно скушать яйцо, сваренное не вкрутую, а также чай с молоком. На ночь выпить стакан киселя. За весь день можно съесть не более 300 грамм хлеба, 30 грамм сахара и 15 грамм сливочного масла.
Рецепты диеты при гломерулонефрите
Существует много интересных рецептов, которые вполне можно использовать в повседневной жизни. Так, приготовить можно салат зеленый. Готовится он очень просто, достаточно взять 2 свежих огурца, мелко нарезать их и дополнить укропом с петрушкой. Заправить все растительным маслом.
- Винегрет с цветной капустой. Для приготовления берется 2 картофелины, морковки, одна свекла, 5 соцветий цветной капусты и несколько листьев салата. В качестве заправки подойдет растительное масло и укроп. Все тщательно промывается, отваривается и нарезается кубиками. После чего заправляется укропом и маслом, затем перемешивается. Вкусный и полезный салат готов.
- Суп-пюре из цветной капусты. Для приготовления необходимо взять головку цветной капусты, один кабачок, четверть стакана молока, стакан овощного бульона, а также чайную ложку муки и сливочного масла. Для украшения подойдет отварное яйцо. Первым делом необходимо подготовить капусту и обдать ее кипятком. Кабачок моется, чистится и нарезается кубиками. После чего овощи складываются в кастрюлю и томятся на слабом огне вместе с маслом и четвертью стакана воды. Тем временем в сковороду помешается сливочное масло, мука. Все ингредиенты обжариваются, затем разводятся бульоном и провариваются минут 10.
- Борщ летний. Следует взять свеклу вместе с ботвой, молодой картофель, кабачок, морковь и помидор, всего по одной штучке. Для вкуса берется сливочное масло, яйцо и сметана. Свекла вместе с ботвой и морковью обжаривается на масле. Затем уже нужно нарезать помидор и потушить его. Картофель и кабачок, нарезанные кубиками помещаются в кипящую воду и варятся до полуготовности. Затем добавляется сюда же свекла и доводится до полной готовности. Вареное яйцо мелко нарезается и кладется в готовый суп в виде украшения.
- Кнели куриные. Чтобы приготовить данное блюдо, нужно взять 150 грамм куриного филе, 50 грамм хлеба, половину стакана молока, столовую ложку сливочного масла и яйцо. Мясо пропускается через мясорубку вместе с размоченным хлебом. Затем сюда же добавляется яйцо и масло. После чего все хорошенько сбивается. Далее формируются кнели и готовятся на пару.
Источник: https://ilive.com.ua/food/dieta-pri-glomerulonefrite_111922i15882.html
Диета при гломерулонефрите
Патологии почек отрицательно влияют на регуляцию водно-солевого, кислотно-щёлочного балансов. Как только теряется метаболическая активность почечной ткани, происходит сбой почечной экскреции, в организме возникают нарушения в работе других органов и систем.
Именно поэтому диета при гломерулонефрите является одним из важнейших компонентов комплексной терапии и обязательна с первого дня заболевания. Она не только органосохраняющая, но и необходима для быстрого выздоровления, предотвращения развития других патологий. А перед тем как «сесть» на неё, необходимо учесть форму заболевания.
Схема питания при остром и хроническом течении болезни существенно отличается.
Что можно, а что нельзя при гломерулонефрите
От употребления соленостей и маринадов больному гломерулонефритом следует отказаться.
Для лечения гломерулонефрита врач назначает медикаменты, физиопроцедуры, бессолевую диету – лечебный стол №7. Она:
- способствует мочеотделению;
- является антиаллергической;
- улучшает обменные процессы в почечной ткани.
Необходимо питаться не менее 6 раз в день, дробно. Полностью исключают поваренную соль. Натрий, хлор содержатся в продуктах питания в незначительном количестве, но достаточном для потребностей организма. Увеличивают приём витаминов, минералов. Потребление простых углеводов, белка ограничивают. А вот сколько пить жидкости, зависит от её суммарного выведения за сутки.
Категорически запрещены:
- солёные блюда, соленья;
- соусы на мясных, грибных, рыбных бульонах;
- тугоплавкие жиры (свиной, говяжий).
Можно кушать, но без соли:
- хлеб пшеничный или кукурузный;
- супы овощные, крупяные;
- белковый омлет (если нет азотемии);
- молоко, молочнокислые продукты;
- овощи, фрукты (не вызывающие аллергию);
- крупы;
- макаронные изделия;
- растительные масла.
Пить надо некрепкий чай (есть специальные фиточаи, рекомендованные при заболеваниях мочевыделительной системы), свежие фруктовые, овощные соки, отвар шиповника.
Примерное меню на день:
| 1-й завтрак | Творог, гречневая каша, яйцо, сладкий чай или кофе (если нет гипертензии) с молоком. |
| 2-й завтрак | Макаронные изделия, фруктовый салат, молочный суп, сок, отвар шиповника. |
| Обед | Овощной или крупяной суп, вегетарианский борщ, отварное нежирное мясо (кролик, птица), голубец, каша, картофель (лучше отваренный в кожуре), фруктовые и овощные салаты. |
| Полдник | Фрукты, соки, кефир, молоко, морковные котлеты, печёные яблоки, печёный картофель, булочки, ватрушки, галетное печенье. |
| Ужин | Макаронные изделия, картофельное пюре, рисовая каша с фруктами, печёный картофель, некрепкий сладкий чай, соки. |
| На ночь | Кисель, фруктовый салат. |
Больным гломерулонефритом рекомендуют сахарные дни, но если не нарушена функция поджелудочной железы. В день нужно употреблять с чаем, соками 400–500 г сахара.
В некоторых случаях диету следует скорректировать. Подбор рациона зависит от формы, степени тяжести болезни, наличия других патологий.
Особенности диеты при остром гломерулонефрите
В первые дни острого гломерулонефрита больному рекомендуется употреблять мякоть арбуза.
Если острый гломерулонефрит протекает латентно, то особых изменений диеты не требуется. Главное, отказаться от приёма солёной пищи.
Первые 3 дня больным при острой форме или обострении хронического гломерулонефрита рекомендована безнатриевая и сахарно-фруктовая (если нет противопоказаний) диеты. Разрешают:
- отварной картофель в мундире;
- мякоть арбуза;
- яблоки;
- виноград;
- кефир.
Затем назначают бессолевую молочно-растительную диету, суточное количество потребляемого белка не превышает 70 г, жиров – 80 г, углеводов – 360 г. При тяжёлом течении болезни рекомендованы разгрузочные дни (1–2 раза в неделю).
После снижения выраженности мочевого синдрома количество белковой пищи увеличивают на 10–15 г, углеводной – на 50 г. Рекомендуют:
- яичный белок;
- творог;
- рыбные блюда;
- молоко.
Когда больной выздоравливает, в меню добавляют мясные блюда, но белка необходимо не более 90 г в сутки. А вот потребление соли, простых углеводов ограничивают не менее чем на 3 месяца.
Для обеспечения полноценного питания, снижения потребления натрия больному рекомендуют:
- арбузы;
- апельсины;
- тыкву;
- картофель.
Следует помнить, что гломерулонефрит приводит к тяжёлым осложнениям. Для успешного лечения недостаточно только правильно питаться, пить фиточаи. Обязательно надо принимать медикаменты, назначенные врачом.
Особенности диеты при хроническом гломерулонефрите
Коррекция питания при хроническом течении болезни зависит от формы протекания. Если нарушена азотовыделительная функция, выявлена уремия, чтобы не возникла интоксикация, больным рекомендуют низкобелковые диеты:
- картофельно-яичная;
- вегетарианская;
- шведская.
Самые оптимальные аминокислотные смеси, способные восполнить необходимое количество протеинов – это картофельно-яичная и шведская. Вегетарианская диета исключает легкоусвояемый белок и фосфаты. В этом случае восполнить недостаток жизненно необходимых аминокислот помогает включение в рацион сои.
При составлении меню надо учитывать, что если пациент не будет потреблять в сутки 0,6 г/кг массы тела белка и аминокислот, возникнет отрицательный азотистый баланс, нарушится энергетический обмен, а это осложнит течение болезни. Если у больного в анамнезе есть сахарный диабет, то низкобелковая, безфосфатная диета приведёт к развитию белково-энергетического дефицита.
Если гломерулонефрит протекает в нефротической форме, то ограничивать потребление белка нежелательно, особенно при выявлении протеинурии. А вот продуктов, содержащих фосфор, надо кушать поменьше. Для этого ограничивают употребление:
- сыра;
- яиц;
- рыбы;
- бобовых;
- орехов;
- какао.
Для более полной редукции фосфора назначают препараты, способствующие его связыванию (карбонат кальция).
Если болезнь протекает с артериальной гипертензией, отёками, рекомендуют ограничить потребление натрия и воды. При выраженной отёчности назначают яблочно-картофельную диету.
Жидкости можно пить не более чем на 500 мг больше, чем её выводится из организма.
К какому врачу обратиться
Для лечения гломерулонефрита разработан целый комплекс мероприятий, состоящий не только из приёма медикаментов, но и рационального питания.
Вот только даже лечебная диета может принести вред, особенно если у пациента есть другие патологии. Именно поэтому чтобы разработать меню, следует обратиться к диетологу.
Обязательно надо лечиться у нефролога или уролога, ведь одной только еды недостаточно для полноценного выздоровления.
Специалист клиники «Московский доктор» рассказывает о диете при гломерулонефрите:
Диета при гломерулонефрите
Посмотрите популярные статьи
Источник: https://myfamilydoctor.ru/dieta-pri-glomerulonefrite/
Диета при гломерулонефрите: особенности, меню, рецепты
В современности заболевания поражают людей довольно часто, невзирая на возраст и общественное положение. Спектр болезней широк, но чаще всего патологиям подвергаются сердечно-сосудистая, пищеварительная, мочевыделительная система.
Одним из примеров является мембранозный гломерулонефрит. Малоподвижный образ жизни, неправильное питание, вредные привычки бьют по внутренним органам, становятся причиной развития различных проблем.
Поэтому диета при гломерулонефрите у детей и взрослых просто необходима.
Самой заметной индивидуальной чертой болезни является одновременное развитие патологического процесса в обеих почках. Для заболевания характерна заметная дисфункция органов мочевыделительной системы. Все это приводит к выделению в мочу белковых образований, крови. В таком случае возможно вымывание из организма полезных веществ и микроэлементов.
Как правило, развитие гломерулонефрита происходит на фоне стрептококкового или бактериального заражения органов мочеполовой системы. Реже среди причин наблюдаются наркотическая зависимость и онкологические заболевания. Непосредственная манифестация инфекции возникает в течение трех недель после заражения.
Особенности диеты
Для повышения эффективности лечения, устранения активной симптоматики специалисты рекомендуют следить за собственным рационом. Часто советуют придерживаться диеты для нормализации функций мочевыделительной системы. Улучшение метаболизма помогает достичь положительного результата лечения в более короткие сроки, чем без соблюдения специального рациона.
Особенности диеты при гломерулонефрите напрямую зависят от типа гломерулонефрита, но имеются принципы, которые присущи всем типам. Диетотерапия направлена на следующие моменты:
- снижение количества употребляемого белка;
- поддержание баланса жидкости;
- ограничение потребляемой соли.
Следует контролировать блюда, которые ставятся на обеденный стол. Важно максимально отказаться от применения соли при приготовлении пищи и исключить из рациона блюда, содержащие ее.
Диета при хроническом гломерулонефрите, как и при обострении недостаточности, назначается соответственно столу 7 по Певзнеру.
Важно контролировать белки и жидкость. Желательно нормировать потребление воды так, чтобы за сутки получалось около 2 литров.
Нехватка или слишком большое количество жидкости может создать на почки дополнительную нагрузку, вызвать усугубление состояния. Белков же необходимо ограничить употребление до минимальной нормы — 1 грамм на килограмм массы.
Важно помнить, что белки растительного происхождения в такой ситуации будут более полезными, чем животного.
Диета при обострении
При острой форме заболевания важно, чтобы питание было щадящим. Диета при остром гломерулонефрите может помочь облегчить почечную недостаточность и общий ход заболевания. Специализированный стол позволяет нормализовать белковый обмен, снизить диурез. Правильное питание улучшает кровообращение. Такие меры предотвращают или снижают возможную артериальную гипертензию.
Важно контролировать питание при гломерулонефрите, ведь снижение энергетической ценности, повышение количества витаминов позволяет улучшить природное функционирование мочевыделительной системы. Необходимо соблюдать следующие рекомендации:
- распределение дневного рациона на небольших 4–5 приемов;
- приготовление запеченной или паровой пищи;
- полный отказ от соли;
- снижение употребления жидкости до минимума;
- ограничение дневного рациона 2100 килокалориями.
Придерживаться такой диеты специалисты рекомендуют на протяжении недели.
Диета при хронической форме
Большинство случаев хронического течения заболевания проходит бессимптомно, выявляется лишь с помощью лабораторного анализа мочи. Далее, проводится более детальная диагностика и назначается стационарное лечение. Для улучшения результатов специалисты часто рекомендуют придерживаться стола типа 7б.
Диета при гломерулонефрите почек в хронической форме включает проведение разгрузочных дней в сочетании с особым рационом. Разгрузки могут быть компотными, сахарными или рисовыми. Следует на время терапии полностью отказаться от рыбных, мясных бульонов, исключить из рациона копченые продукты. Среди рекомендованных блюд — овощи, фрукты, молочные продукты.
Ежедневный рацион должен состоять из таких продуктов:
- 8 грамм соли;
- 450 грамм углеводов;
- 90 грамм жиров;
- 50 грамм белков.
Все это должно находиться в пище, энергетическая ценность которой укладывается в 3200 килокалорий. Всю пищу разделяют на пять небольших порций в день.
Суть диеты состоит в небелковом питании. Важно отказаться от рыбных, мясных бульонов, ведь они способны оказывать раздражающее действие на мочеиспускательную систему. Продукты должны быть насыщены витаминами. Специалисты рекомендуют употреблять некрепкий чай, нежирные сорта рыбы, сухофрукты, отварные яйца, различные крупы. Позволяется использовать сладости в очень малых порциях.
Диета в зависимости от возраста
Конечно, по большей части состав диетического рациона зависит от типа заболевания и стадии его протекания. Но не стоит забывать о возрастных особенностях, ведь детский организм кардинально отличается от взрослого, а пожилые люди нуждаются в совершенно особом подходе.
Диета для детей
Детский организм постоянно растет, но гломерулонефрит требует особых мер. Следует соблюдать все рекомендации специалистов по поводу рациона, чтобы не вызвать осложнений или обострений заболевания. Примерный дневной рацион строится по следующему принципу:
- Завтрак — манная каша, приготовленная без сахара, на воде, и стакан компота.
- Ланч — банан или яблоко.
- Обед — суп на нежирном бульоне, пюре картофельное и котлеты, приготовленные на пару.
- Полдник — галетное печенье и стакан сока.
- Ужин — стакан кефира и овощной салат.
Конечно, блюда могут быть и другими, но весь рацион должен быть согласован с лечащим врачом, чтобы исключить нагрузку на мочевыделительную систему.
Диета для подростков
Подростковый организм так же растет, как и детский, но требует уже другого количества полезных веществ. Дневное меню может выглядеть так.
- Завтрак — овсяная каша, приготовленная без сахара, на воде, с добавлением фруктов.
- Ланч — некрепкий чай.
- Обед — овощной суп, отварная рыба или мясо, овощной салат.
- Полдник — стакан кефира.
- Ужин — тушеные овощи и запеченная рыба.
Рацион не кардинально отличается от детского, но подросткам разрешено к ужину или перед сном выпить дополнительный стакан кефира.
Диета для пожилых
Для людей преклонного возраста режим щадящей диеты назначается минимально на протяжении трех недель. Рацион стандартный, без соли и блюд со специями. В разрешенный перечень входят каши, паровые рыбные и мясные блюда, ягоды, овощи, фрукты. Очень полезными считаются молочные продукты, хлеб и другая выпечка (пшеничный хлеб, блины).
Рецепты
Диета при гломерулонефрите — важный компонент всего лечения, поэтому питание составляется особым образом. Среди рекомендованных блюд часто встречается овощной салат.
Для приготовления требуется отварить свеклу, морковь и картофель. Необходимо очистить овощи и нарезать кубиками любого размера, нашинковать лук полукольцами, ошпарив кипятком, добавить к остальным овощам.
Заправить смесь необходимо оливковым маслом, а по желанию добавить любую зелень.
Также полезным является суп с лапшой. Необходимо взять измельченный заранее очищенный картофель и опустить в кастрюлю. Добавить луковицу, парочку листов лавра и залить чистой водой, проварить около 20 минут и забросить лапшу. Прокипятить еще около 10 минут и присоединить зелень. Важно выключить плиту до момента, когда лапша разварится.
Существуют полезные и вкусные блины. Для приготовления понадобится смешать треть стакана муки из отрубей, две чайные ложки сахара и щепотку соли.
Затем необходимо смешать всё с неполным стаканом молока и двумя сырыми яйцами. Важно тщательно перемешать, разбить мучные комочки.
После необходимо добавить столовую ложку оливкового масла и снова тщательно размешать. Выпекать блины нужно на сухой сковороде до полной готовности.
Источник: http://nefrologinfo.ru/pitanie/dieta-pri-glomerulonefrite.html


